Hypocalcémie
Une hypocalcémie est définie par une calcémie < 2 mmol/ l, sous réserve des normes propres au laboratoire de référence. Il faut toujours se fier au calcium ionisé (seule part active) ou au calcul du calcium corrigé (= Ca en mmol/ l + [40 - albuminémie en g/ l] x 0,025)
Clinique
L'hypocalcémie est généralement asymptomatique. Clinique possible : paresthésies, crampes, laryngospasme, tétanie, hyper-réflexie, crises épileptiques, mains d'accoucheur, signes de Chvostek (percussion du nerf VII en temporo-mandibulaire → trémulations de la commissure labiale) et/ ou de Trousseau (gonflement d'un tensiomètre au bras à une pression située entre les TAS et TAD → contracture de la main), troubles neuro-psychiques, syndrome extrapyramidal. Augmentation du QT à l'électrocardiogramme (ECG). Décompensation cardiaque (inotropisme négatif).
Si chronique → alopécie, troubles cutanés, cataracte bilatérale, diarrhée, insuffisance cardiaque.
Elle est fréquente chez le malade grave, avec souvent de nombreuses causes intriquées (insuffisance rénale, rhabdomyolyse, sepsis, transfusions multiples, hypomagnésémie, hypoparathyroïdie,…).
L'hypocalcémie coexiste fréquemment avec l'hypomagnésémie.
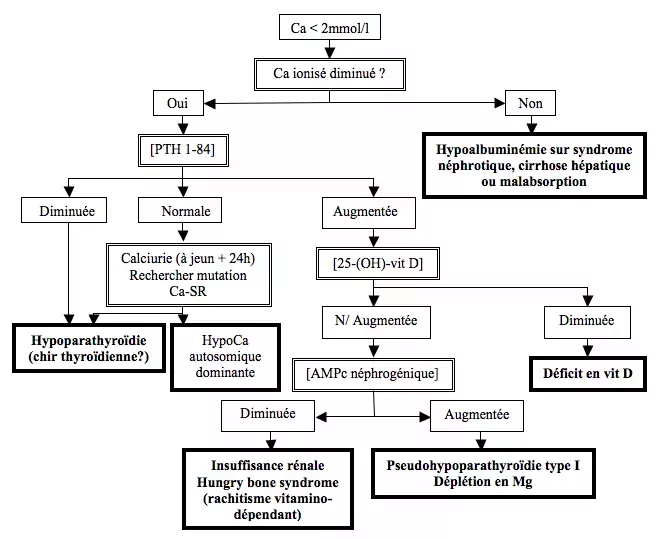
Algorithme diagnostique
Diagnostic différentiel clinique d'une hypocalcémie = tétanie d'hyperventilation (alcalose)
Autres causes :
- acidose tubulaire rénale
- médicaments : phénobarbital, diphénylhydantoïne, diphosphonate, sels de phosphate, furosémide
- transfusions (citrate)
- pancréatite aiguë
- hyperphosphatémie chronique, troubles de la magnésémie
- métastases ostéocondensantes
- divers : bisphosphonates, calcitonine, chélateurs du Ca (phosphates, citrate,…), foscarnet, phenytoïne, empoissonement au fluor
Examens complémentaires
Toujours rechercher une hypomagnésémie associée
- Biologie : ionogramme, hémogramme, urée, créatinine, phosphatases alcalines, albumine, PTH, vitamine D 25-OH-D2 et 1,25-(OH)2-D3 (malabsorption?), AMPc néphrogénique
- Calciurie à jeun et de 24 heures
- ECG : allongement du QT, torsades de pointe,…
- gazométrie
- autres examens selon suspicion étiologique (protéines urinaires,…)
Prise en charge thérapeutique - Traitements
La part active du calcium est le calcium ionisé → en présence d'une "hypocalcémie" avec Ca ionisé normal, la calcémie ne nécessite aucune correction.
Toujours corriger une éventuelle hypomagnésémie associée, ne corriger une éventuelle acidose associée qu’après avoir corrigé l’hypocalcémie !
But du traitement symptomatique : atteindre et maintenir un Ca modérément diminué ou dans la normale basse et une calciurie < 6,5 mmol/ jour (pour éviter le risque de lithiase, néphrocalcinose et insuffisance rénale)
- Etiologique si possible
- Hypocalcémie aiguë :
- modérée (1,9-2 mmol/ l) et asymptomatique :
- Calcium per os 0,5-1 g/ 6 heures +- vitamine D avec surveillance clinique et biologique
- sévère ou symptomatique : IV puis relais per os
- Gluconate de Ca 10% 20 ml IV lent (d’abord 10 ml en 5 minutes puis perf de 10 x 10 ml dilué dans 1 l de sérum glucosé isotonique à 50 ml/ heure, débit à modifier secondairement, risque d'arrêt cardiaque si trop rapide) en contrôlant la calcémie et sous monitoring électrocardiographique
- Alternative = CaCl2 10% (mais concentration de Ca 3 x plus élevée et donc très agressif pour les veines)
- modérée (1,9-2 mmol/ l) et asymptomatique :
- Hypocalcémie chronique :
- Calcium per os 1-2 g/ jour +- vitamine D (si carence d’apport ou de synthèse de vitamine D : 800 UI /jour, si syndrome de malabsorption du Ca : 50.000-100.000 UI /jour, si déficit d’hydroxylation hépatique : 25-OH-vitamine D 1-5 µg/ jour, si déficit d’hydroxylation rénale : 1,25-(OH)2-vitamine D 0,5-1 µg/ jour ou 1α-OH-vitamine D 1-1,5 µg/ jour)
- Alimentation riche en Ca : produits laitiers
Auteur(s)
Dr Shanan Khairi, MD