« Oedèmes pulmonaires » : différence entre les versions
Aucun résumé des modifications |
|||
| (5 versions intermédiaires par le même utilisateur non affichées) | |||
| Ligne 1 : | Ligne 1 : | ||
<p style="text-align: | <p style="text-align: left;">Un <b>oedème pulmonaire</b> (OP) est défini comme une irruption de liquides dans l'espace alvéolaire entraînant une insuffisance respiratoire. Lorsqu'il entraîne une insuffisance respiratoire aiguë, il constitue une des principales et des plus fréquentes urgences.</p><p style="text-align: left;">On distingue les oedèmes pulmonaires cardiogéniques (ou hémodynamiques, OPH), largement majoritaires, des oedèmes pulmonaires non cardiogéniques dont l'archétype est le syndrome de détresse respiratoire de l'adulte [ARDS] (ou oedème pulmonaire lésionnel).</p> | ||
== Clinique et orientation entre oedème pulmonaire hémodynamique et lésionnel == | == Clinique et orientation entre oedème pulmonaire hémodynamique et lésionnel == | ||
<p style="text-align: left;">De manière générale, la clinique des oedèmes pulmonaires est dominée par une dyspnée, généralement d'installation aiguë. Peuvent s'y rajouter des signes d'activation autonomique et des signes propres à l'étiologie. Dans les cas les plus sévères, on peut observer des troubles de la vigilances, des signes de choc voire un arrêt cardio-respiratoire.</p> | |||
{| border="1" cellspacing="0" cellpadding="2" style="width: 100%;" | {| border="1" cellspacing="0" cellpadding="2" style="width: 100%;" | ||
|- | |- | ||
| style="width:115px;" | <p style="text-align: | | style="width:115px;" | <p style="text-align: left;"> </p> | ||
| style="width:288px;" | <p style="text-align: center;">'''Oedème pulmonaire hémodynamique'''</p> | | style="width:288px;" | <p style="text-align: center;">'''Oedème pulmonaire hémodynamique'''</p> | ||
| style="width:211px;" | <p style="text-align: center;">'''Oedème pulmonaire lésionnel'''</p> | | style="width:211px;" | <p style="text-align: center;">'''Oedème pulmonaire lésionnel'''</p> | ||
|- | |- | ||
| style="width:115px;" | <p style="text-align: | | style="width:115px;" | <p style="text-align: left;">Contexte</p> | ||
| style="width:288px;" | <p style="text-align: | | style="width:288px;" | <p style="text-align: left;">Terrain cardiaque</p> | ||
| style="width:211px;" | <p style="text-align: | | style="width:211px;" | <p style="text-align: left;">Affection aiguë</p> | ||
|- | |- | ||
| style="width:115px;" | <p style="text-align: | | style="width:115px;" | <p style="text-align: left;">Clinique</p> | ||
| style="width:288px;" | <p style="text-align: | | style="width:288px;" | <p style="text-align: left;">Toux, dyspnée, orthopnée, tachypnée, tirage, râles crépitants ++ aux bases, tachycardie, galop, hypertension artérielle, hypotension artérielle (choc cardiogénique), expectorations mousseuses, oppression ou douleurs thoraciques, signes d'insuffisance cardiaque, signes d'hypervolémie</p> | ||
| style="width:211px;" | <p style="text-align: | | style="width:211px;" | <p style="text-align: left;">Dyspnée de début brutal, tachypnée, tirage, râles crépitants ++ diffus, fièvre</p> | ||
|- | |- | ||
| style="width:115px;" | <p style="text-align: | | style="width:115px;" | <p style="text-align: left;">Laboratoire</p> | ||
| style="width:288px;" | <p style="text-align: | | style="width:288px;" | <p style="text-align: left;">Hypoxémie + hypocapnie et alcalose respiratoire (hypercapnie et acidose = signe de gravité)</p><p style="text-align: left;">Pro-BNP augmentée</p><p style="text-align: left;">Troponines (si suspicion infarctus)</p> | ||
| style="width:211px;" | <p style="text-align: | | style="width:211px;" | <p style="text-align: left;">Hypoxémie + hypocapnie et alcalose respiratoire</p> | ||
|- | |- | ||
| style="width:115px;" | <p style="text-align: | | style="width:115px;" | <p style="text-align: left;">Electrocardiogramme (ECG)</p> | ||
| style="width:288px;" | <p style="text-align: | | style="width:288px;" | <p style="text-align: left;">Ondes T négatives</p> | ||
| style="width:211px;" | <p style="text-align: | | style="width:211px;" | <p style="text-align: left;">Normal</p> | ||
|- | |- | ||
| style="width:115px;" | <p style="text-align: | | style="width:115px;" | <p style="text-align: left;">Radiographie thoracique</p> | ||
| style="width:288px;" | <p style="text-align: | | style="width:288px;" | <p style="text-align: left;">Cardiomégalie</p><p style="text-align: left;">Surcharge interstitielle bilatérale</p><p style="text-align: left;">Ailes de papillon (œdème alvéolaire péri-hilaire bilatéral)</p> | ||
| style="width:211px;" | <p style="text-align: | | style="width:211px;" | <p style="text-align: left;">Infiltrats interstitiels puis alvéolaires diffus dans l'ensemble des deux poumons</p> | ||
|- | |- | ||
| style="width:115px;" | | | style="width:115px;" | | ||
Test thérapeutique au furosémide | Test thérapeutique au furosémide | ||
| style="width:288px;" | <p style="text-align: | | style="width:288px;" | <p style="text-align: left;">Bonne réponse</p> | ||
| style="width:211px;" | <p style="text-align: | | style="width:211px;" | <p style="text-align: left;">Pas ou peu de réponse</p> | ||
|- | |- | ||
| style="width:115px;" | <p style="text-align: | | style="width:115px;" | <p style="text-align: left;">Cathétérisme droit</p> | ||
| style="width:288px;" | <p style="text-align: | | style="width:288px;" | <p style="text-align: left;">Pression capillaire bloquée : PAPO > 18 mmHg</p> | ||
| style="width:211px;" | <p style="text-align: | | style="width:211px;" | <p style="text-align: left;">Pression capillaire bloquée : normale </p> | ||
|} | |} | ||
| Ligne 42 : | Ligne 44 : | ||
=== Eléments de physiopathologie === | === Eléments de physiopathologie === | ||
<p style="text-align: | <p style="text-align: left;">L'oedème pulmonaire résulte ici d'une augmentation brutale de la pression hydrostatique pulmonaire de par l'hypertension post-capillaire résultant d'une défaillance cardiaque gauche à compenser le retour veineux pulmonaire.</p><p style="text-align: left;">Les étiologies sont donc celles de l'insuffisance cardiaque gauche aiguë, dominées par la non-compliance thérapeutique et l'ischémie myocardique.</p> | ||
=== Diagnostic === | === Diagnostic === | ||
<p style="text-align: | <p style="text-align: left;">Essentiellement clinique, cf orientation entre oedèmes pulmonaires hémodynamiques et lésionnels.</p> | ||
=== Prise en charge thérapeutique === | === Prise en charge thérapeutique === | ||
En urgence : cf [[Insuffisance cardiaque#Prise en charge des insuffisances cardiaques aigu.C3.ABs|prise en charge d'une insuffisance cardiaque aiguë]] | En urgence : cf [[Insuffisance cardiaque#Prise en charge des insuffisances cardiaques aigu.C3.ABs|prise en charge d'une insuffisance cardiaque aiguë]] et [[dyspnée]]. Réaliser une échographie cardiaque dès que possible. | ||
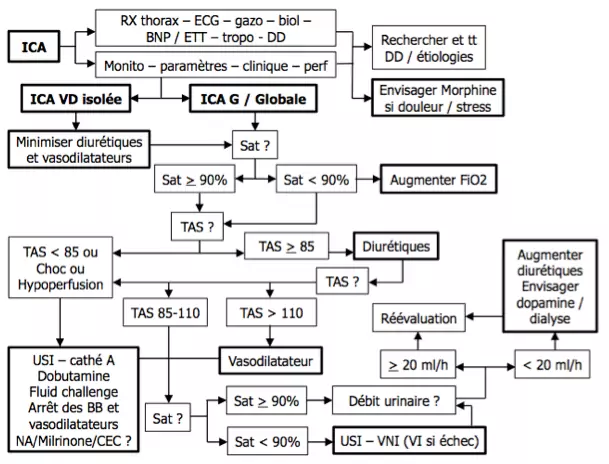
[[File:ICA.png|center|Insuffisance cardiaque aiguë - Prise en charge]] | [[File:ICA.png|center|Insuffisance cardiaque aiguë - Prise en charge]] | ||
*position semi-assise | *position semi-assise | ||
*O2 3-8l, ventimask 30-100%, CPAP si insuffisant, ventilation mécanique si insuffisant | *O2 3-8l, ventimask 30-100%, CPAP si insuffisant, ventilation mécanique si insuffisant | ||
*Prudence dans | *Prudence dans l'oxygénothérapie si BPCO (risque accru d’hypoventilation secondaire avec carbonarcose !) | ||
*Chlorhydrate de morphine IV continu 3-5 mg (sauf si troubles de la conscience) en cas de douleur importante, antalgiques classiques sinon. | *Chlorhydrate de morphine IV continu 3-5 mg (sauf si troubles de la conscience) en cas de douleur importante, antalgiques classiques sinon. | ||
* | *Furosémide (lasix) 40-120 mg IV +- à répéter 10 minutes plus tard si besoin | ||
*Dinitrate d'isosorbide (cedocard) : 10 mg sublingual/ bolus de 2 | *Dinitrate d'isosorbide (cedocard) : 10 mg sublingual/ bolus de 2 à 3 mg IV itératifs jusqu'à normalisation tensionnelle toutes les 3 à 5 min puis relais IV continu (nitroglycérine 20 microg/ min à augmenter éventuellement jusqu'à 100 microg/ min en cas d'HTA) | ||
*Prise en charge aux soins intensifs si nécessité d'utiliser des amines (choc cardiogénique) | *Prise en charge aux soins intensifs si nécessité d'utiliser des amines (choc cardiogénique) | ||
*Rechercher et corriger toute cause déclenchante : | *Rechercher et corriger toute cause déclenchante : | ||
**Écarts de régime désodé | **Écarts de régime désodé | ||
**Modification d'un traitement cardiaque | **Modification d'un traitement cardiaque | ||
**Infarctus ('''!! ~25% des OPH ont un infarctus sous-jacent)''' | **Infarctus ('''!! ~ 25% des OPH ont un infarctus sous-jacent !!)''' | ||
**Troubles du rythme | **Troubles du rythme | ||
**Poussée d'HTA | **Poussée d'HTA | ||
**Anémie | **Anémie | ||
**Hypervolémie : IRA, hyperhydratation,… | **Hypervolémie : IRA, hyperhydratation,… | ||
** | **Médicaments cardiotoxiques (isofosfamide, cyclophosphamide haute dose, cisplatine, 5FU, interféron, anthracyclines) | ||
**Cardiopathie sous-jacente : ischémique, hypertensive, dilatée, hypertrophique, valvulopathie | **Cardiopathie sous-jacente : ischémique, hypertensive, dilatée, hypertrophique, valvulopathie | ||
<p style="text-align: | <p style="text-align: left;">On résume souvent les mesures thérapeutiques initiales convenant à la majorité des cas par l'acronyme mnémotechnique '''LMNOP''' (Lasix, Morphine, Nitrés, Oxygène, Position semi-assise).</p> | ||
Ensuite : | Ensuite : | ||
* | *Furosémide 2 à 3 x 40 mg/ jour per os | ||
*Régime sans sel | *Régime sans sel | ||
*+- | *+- dinitrate d'isosorbide 3 x 20 mg/ jour per os (ou énalapril [renitec] 10 à 40 mg/ jour en 1 à 2 x) | ||
*En cas de TAS < 100 mmHg : | *En cas de TAS < 100 mmHg : | ||
**Echographie cardiaque et/ ou sonde de Swan-Ganz | **Echographie cardiaque et/ ou sonde de Swan-Ganz | ||
***Si hypovolémie → remplissage prudent (colloïdes 250 ml en 30-60 minutes) | ***Si hypovolémie → remplissage prudent (colloïdes 250 ml en 30-60 minutes) | ||
***Si choc cardiogénique → cf choc cardiogénique | ***Si choc cardiogénique → cf choc cardiogénique | ||
***Si arythmies → cordarone | ***Si arythmies → cordarone | ||
== Oedèmes pulmonaires non hémodynamiques == | == Oedèmes pulmonaires non hémodynamiques == | ||
<p style="text-align: | <p style="text-align: left;">De façon générale leur prise en charge doit s'accompagner d'une prise en charge étiologique.</p> | ||
=== Sous-catégories étiologiques === | === Sous-catégories étiologiques === | ||
| Ligne 89 : | Ligne 89 : | ||
*<u>Hémorragie alvéolaire diffuse</u> | *<u>Hémorragie alvéolaire diffuse</u> | ||
*<u>Infiltration néoplasique</u> : leucostase, lymphangite carcinomateuse | *<u>Infiltration néoplasique</u> : leucostase, lymphangite carcinomateuse | ||
*<u>Oedème pulmonaire "neurogénique"</u> : | *<u>Oedème pulmonaire "neurogénique"</u> : toute cause de lésion cérébrale aiguë induisant une sidération catécholaminergique. Principalement les hémorragies sous-arachnoïdiennes (HSA) et trauma crâniens. | ||
*<u>Oedème pulmonaire d'altitude</u> | *<u>Oedème pulmonaire d'altitude</u> | ||
*<u>Oedème pulmonaire de réexpansion</u> | *<u>Oedème pulmonaire de réexpansion</u> | ||
| Ligne 98 : | Ligne 98 : | ||
=== L'ARDS : Syndrome de Détresse Respiratoire Aiguë de l'adulte - "Oedème pulmonaire lésionnel" === | === L'ARDS : Syndrome de Détresse Respiratoire Aiguë de l'adulte - "Oedème pulmonaire lésionnel" === | ||
<p style="text-align: | <p style="text-align: left;">Il s'agit d'une urgence absolue dont la mortalité est de 30 à 50%.</p> | ||
==== Définition et éléments de physiopathologie ==== | ==== Définition et éléments de physiopathologie ==== | ||
| Ligne 104 : | Ligne 104 : | ||
*Radiographie compatible avec un œdème pulmonaire (opacification des 2 poumons) | *Radiographie compatible avec un œdème pulmonaire (opacification des 2 poumons) | ||
*Absence d'évidence clinique d'OPH ou PAPO < 18 mmHg | *Absence d'évidence clinique d'OPH ou PAPO < 18 mmHg | ||
<p style="text-align: | <p style="text-align: left;">Dans le cas où les autres critères sont remplis mais ou la PaO2/FiO2 est de 200 à 300 mmHg, on définit un stade "intermédiaire" : '''ALI (Acute Lung Injury)'''.</p><p style="text-align: left;">Le mécanisme essentiel semble être une altération de la membrane alvéolo-capillaire et de sa perméabilité par des processus inflammatoires directs (inhalation de toxiques, pneumopathies infectieuses, oxygène pur,...) et / ou indirects (toxines, cytokines, altération de l'hémostase,...).</p> | ||
==== Prise en charge en urgence ==== | ==== Prise en charge en urgence ==== | ||
| Ligne 121 : | Ligne 121 : | ||
=== L'oedème pulmonaire "neurogénique" === | === L'oedème pulmonaire "neurogénique" === | ||
<p style="text-align: | <p style="text-align: left;">Sa physiopathogénie est mal comprise (mêlant probablement des phénomènes inflammatoires indirects de type "OP lésionnel" et des phénomènes hémodynamiques de type "OPH" par vasoconstriction pulmonaire sur réponse adrénergique). Rare, il peut survenir lors de toute pathologie neurologique aiguë mais la grande majorité des cas survient dans les suites d'une hémorragie sous-arachnoïdienne ou un trauma crânien. Son diagnostic suppose l'exclusion d'un OPH et donc d'une cardiopathie sous-jacente (en particulier d'une cardiomyopathie de stress ou d'une urgence hypertensive). Il est généralement peu sévère et se résout habituellement endéans les 48 à 72 heures sous traitement symptomatique (prise en charge non codifiée mêlant habituellement des éléments des prises en charge des OP lésionnel et OPH sur base empirique).</p> | ||
=== L'oedème pulmonaire de haute altitude === | === L'oedème pulmonaire de haute altitude === | ||
<p style="text-align: | <p style="text-align: left;">Survient lors de changements rapides d'altitude (généralement au dessus de 2500 mètres). Sa physiopathogénie est mal comprise (elle résulte probablement d'une vasoconstriction pulmonaire induite par l'hypoxie. Il ne semble pas y avoir de mécanisme inflammatoire initial). Possibles facteurs prédisposants génétiques ou environnementaux (grande variabilité individuelle à l'apparition / la sévérité de l'OP).</p><p style="text-align: left;">La prise en charge consiste avant tout dans le transport rapide vers de plus basses altitudes. Sur le plan médical, on utilisera une oxygénothérapie (commencer aux lunettes) et des vasodilatateurs (nifédipine, dérivés nitrés,...).</p> | ||
=== L'oedème pulmonaire de réexpansion === | === L'oedème pulmonaire de réexpansion === | ||
<p style="text-align: | <p style="text-align: left;">Survient généralement après la réexpansion trop rapide d'un poumon après un pneumothorax, une évacuation d'épanchement pleural de grand volume ou une pneumectomie. Sa physiopathologie inconnue et la prise en charge est symptomatique. La résolution spontanée endéans les 24 à 48 h est la règle.</p> | ||
== Auteur(s) == | == Auteur(s) == | ||
[[Utilisateur: | Dr [[Utilisateur:Shanan Khairi|Shanan Khairi]], MD | ||
{{Modèle:Catégorie|Pneumologie}}{{Modèle:Catégorie|Cardiologie}}{{Modèle:Catégorie|Urgences}} | {{Modèle:Catégorie|Pneumologie}}{{Modèle:Catégorie|Cardiologie}}{{Modèle:Catégorie|Urgences}} | ||
Version actuelle datée du 7 novembre 2022 à 17:08
Un oedème pulmonaire (OP) est défini comme une irruption de liquides dans l'espace alvéolaire entraînant une insuffisance respiratoire. Lorsqu'il entraîne une insuffisance respiratoire aiguë, il constitue une des principales et des plus fréquentes urgences.
On distingue les oedèmes pulmonaires cardiogéniques (ou hémodynamiques, OPH), largement majoritaires, des oedèmes pulmonaires non cardiogéniques dont l'archétype est le syndrome de détresse respiratoire de l'adulte [ARDS] (ou oedème pulmonaire lésionnel).
Clinique et orientation entre oedème pulmonaire hémodynamique et lésionnel
De manière générale, la clinique des oedèmes pulmonaires est dominée par une dyspnée, généralement d'installation aiguë. Peuvent s'y rajouter des signes d'activation autonomique et des signes propres à l'étiologie. Dans les cas les plus sévères, on peut observer des troubles de la vigilances, des signes de choc voire un arrêt cardio-respiratoire.
|
Oedème pulmonaire hémodynamique |
Oedème pulmonaire lésionnel |
Contexte |
Terrain cardiaque |
Affection aiguë |
Clinique |
Toux, dyspnée, orthopnée, tachypnée, tirage, râles crépitants ++ aux bases, tachycardie, galop, hypertension artérielle, hypotension artérielle (choc cardiogénique), expectorations mousseuses, oppression ou douleurs thoraciques, signes d'insuffisance cardiaque, signes d'hypervolémie |
Dyspnée de début brutal, tachypnée, tirage, râles crépitants ++ diffus, fièvre |
Laboratoire |
Hypoxémie + hypocapnie et alcalose respiratoire (hypercapnie et acidose = signe de gravité) Pro-BNP augmentée Troponines (si suspicion infarctus) |
Hypoxémie + hypocapnie et alcalose respiratoire |
Electrocardiogramme (ECG) |
Ondes T négatives |
Normal |
Radiographie thoracique |
Cardiomégalie Surcharge interstitielle bilatérale Ailes de papillon (œdème alvéolaire péri-hilaire bilatéral) |
Infiltrats interstitiels puis alvéolaires diffus dans l'ensemble des deux poumons |
|
Test thérapeutique au furosémide |
Bonne réponse |
Pas ou peu de réponse |
Cathétérisme droit |
Pression capillaire bloquée : PAPO > 18 mmHg |
Pression capillaire bloquée : normale |
Oedème pulmonaire hémodynamique (OPH) = cardiogénique
Eléments de physiopathologie
L'oedème pulmonaire résulte ici d'une augmentation brutale de la pression hydrostatique pulmonaire de par l'hypertension post-capillaire résultant d'une défaillance cardiaque gauche à compenser le retour veineux pulmonaire.
Les étiologies sont donc celles de l'insuffisance cardiaque gauche aiguë, dominées par la non-compliance thérapeutique et l'ischémie myocardique.
Diagnostic
Essentiellement clinique, cf orientation entre oedèmes pulmonaires hémodynamiques et lésionnels.
Prise en charge thérapeutique
En urgence : cf prise en charge d'une insuffisance cardiaque aiguë et dyspnée. Réaliser une échographie cardiaque dès que possible.
- position semi-assise
- O2 3-8l, ventimask 30-100%, CPAP si insuffisant, ventilation mécanique si insuffisant
- Prudence dans l'oxygénothérapie si BPCO (risque accru d’hypoventilation secondaire avec carbonarcose !)
- Chlorhydrate de morphine IV continu 3-5 mg (sauf si troubles de la conscience) en cas de douleur importante, antalgiques classiques sinon.
- Furosémide (lasix) 40-120 mg IV +- à répéter 10 minutes plus tard si besoin
- Dinitrate d'isosorbide (cedocard) : 10 mg sublingual/ bolus de 2 à 3 mg IV itératifs jusqu'à normalisation tensionnelle toutes les 3 à 5 min puis relais IV continu (nitroglycérine 20 microg/ min à augmenter éventuellement jusqu'à 100 microg/ min en cas d'HTA)
- Prise en charge aux soins intensifs si nécessité d'utiliser des amines (choc cardiogénique)
- Rechercher et corriger toute cause déclenchante :
- Écarts de régime désodé
- Modification d'un traitement cardiaque
- Infarctus (!! ~ 25% des OPH ont un infarctus sous-jacent !!)
- Troubles du rythme
- Poussée d'HTA
- Anémie
- Hypervolémie : IRA, hyperhydratation,…
- Médicaments cardiotoxiques (isofosfamide, cyclophosphamide haute dose, cisplatine, 5FU, interféron, anthracyclines)
- Cardiopathie sous-jacente : ischémique, hypertensive, dilatée, hypertrophique, valvulopathie
On résume souvent les mesures thérapeutiques initiales convenant à la majorité des cas par l'acronyme mnémotechnique LMNOP (Lasix, Morphine, Nitrés, Oxygène, Position semi-assise).
Ensuite :
- Furosémide 2 à 3 x 40 mg/ jour per os
- Régime sans sel
- +- dinitrate d'isosorbide 3 x 20 mg/ jour per os (ou énalapril [renitec] 10 à 40 mg/ jour en 1 à 2 x)
- En cas de TAS < 100 mmHg :
- Echographie cardiaque et/ ou sonde de Swan-Ganz
- Si hypovolémie → remplissage prudent (colloïdes 250 ml en 30-60 minutes)
- Si choc cardiogénique → cf choc cardiogénique
- Si arythmies → cordarone
- Echographie cardiaque et/ ou sonde de Swan-Ganz
Oedèmes pulmonaires non hémodynamiques
De façon générale leur prise en charge doit s'accompagner d'une prise en charge étiologique.
Sous-catégories étiologiques
- Syndrome de détresse respiratoire de l'adulte (ARDS) : sepsis, polytrauma, pneumopathie, trauma, coagulation intravasculaire disséminée (CIVD), choc, radiothérapie, pancréatite, fumée toxique, brûlures, pneumothorax suffocant, circulation extra-corporelle, montée trop rapide en altitude, intoxications aux opiacés et cocaïne,…
- Hémorragie alvéolaire diffuse
- Infiltration néoplasique : leucostase, lymphangite carcinomateuse
- Oedème pulmonaire "neurogénique" : toute cause de lésion cérébrale aiguë induisant une sidération catécholaminergique. Principalement les hémorragies sous-arachnoïdiennes (HSA) et trauma crâniens.
- Oedème pulmonaire d'altitude
- Oedème pulmonaire de réexpansion
Diagnostic
Essentiellement clinique, cf supra
L'ARDS : Syndrome de Détresse Respiratoire Aiguë de l'adulte - "Oedème pulmonaire lésionnel"
Il s'agit d'une urgence absolue dont la mortalité est de 30 à 50%.
Définition et éléments de physiopathologie
- Hypoxémie sévère : Pa02/ FiO2 < 200 mmHg
- Radiographie compatible avec un œdème pulmonaire (opacification des 2 poumons)
- Absence d'évidence clinique d'OPH ou PAPO < 18 mmHg
Dans le cas où les autres critères sont remplis mais ou la PaO2/FiO2 est de 200 à 300 mmHg, on définit un stade "intermédiaire" : ALI (Acute Lung Injury).
Le mécanisme essentiel semble être une altération de la membrane alvéolo-capillaire et de sa perméabilité par des processus inflammatoires directs (inhalation de toxiques, pneumopathies infectieuses, oxygène pur,...) et / ou indirects (toxines, cytokines, altération de l'hémostase,...).
Prise en charge en urgence
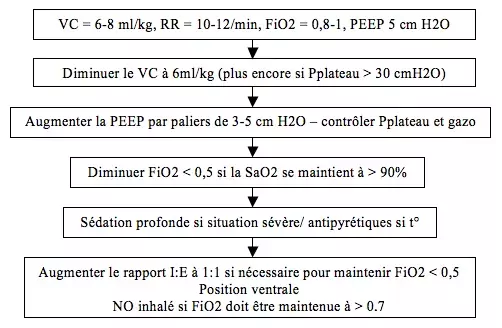
- Intubation et ventilation mécanique
- Débuter avec FiO2 0,8-1 selon gazométrie
- VC limité à 6-8 ml/ kg avec des pressions de plateau impérativement < 30 cm H2O, on peut au besoin diminuer le VC même si la PaCO2 s'élève (hypercapnie permissive)
- PEEP à augmenter par paliers de 3-5mmH2O, max 20 mmH2O (éviter surdistension des alvéoles non collabées)
- Ne modifier qu'un paramètre à la fois et effectuer 10 minutes plus tard un contrôle des gaz sanguins, des pressions dans les voies aériennes et de la stabilité hémodynamique
- Diminution de la consommation d'oxygène : antipyrétiques si fièvre, sédatifs dans les cas graves
- Position ventrale (classique mais discutée)
- Maintien de la stabilité hémodynamique et traiter un éventuel choc
- Identification et traitement (antibiothérapie, corticoïdes,…) de la cause si possible
- Transfert en soins intensifs dès que possible
L'oedème pulmonaire "neurogénique"
Sa physiopathogénie est mal comprise (mêlant probablement des phénomènes inflammatoires indirects de type "OP lésionnel" et des phénomènes hémodynamiques de type "OPH" par vasoconstriction pulmonaire sur réponse adrénergique). Rare, il peut survenir lors de toute pathologie neurologique aiguë mais la grande majorité des cas survient dans les suites d'une hémorragie sous-arachnoïdienne ou un trauma crânien. Son diagnostic suppose l'exclusion d'un OPH et donc d'une cardiopathie sous-jacente (en particulier d'une cardiomyopathie de stress ou d'une urgence hypertensive). Il est généralement peu sévère et se résout habituellement endéans les 48 à 72 heures sous traitement symptomatique (prise en charge non codifiée mêlant habituellement des éléments des prises en charge des OP lésionnel et OPH sur base empirique).
L'oedème pulmonaire de haute altitude
Survient lors de changements rapides d'altitude (généralement au dessus de 2500 mètres). Sa physiopathogénie est mal comprise (elle résulte probablement d'une vasoconstriction pulmonaire induite par l'hypoxie. Il ne semble pas y avoir de mécanisme inflammatoire initial). Possibles facteurs prédisposants génétiques ou environnementaux (grande variabilité individuelle à l'apparition / la sévérité de l'OP).
La prise en charge consiste avant tout dans le transport rapide vers de plus basses altitudes. Sur le plan médical, on utilisera une oxygénothérapie (commencer aux lunettes) et des vasodilatateurs (nifédipine, dérivés nitrés,...).
L'oedème pulmonaire de réexpansion
Survient généralement après la réexpansion trop rapide d'un poumon après un pneumothorax, une évacuation d'épanchement pleural de grand volume ou une pneumectomie. Sa physiopathologie inconnue et la prise en charge est symptomatique. La résolution spontanée endéans les 24 à 48 h est la règle.
Auteur(s)
Dr Shanan Khairi, MD