« Valvulopathies » : différence entre les versions
(Page créée avec « Fréquence sténose Ao > insuffisance mitrale >> autres Schémas des souffles audibles à l'auscultation : {| border="1" cellspacing="0" cellpadding="0" |- ... ») |
Aucun résumé des modifications |
||
| Ligne 1 : | Ligne 1 : | ||
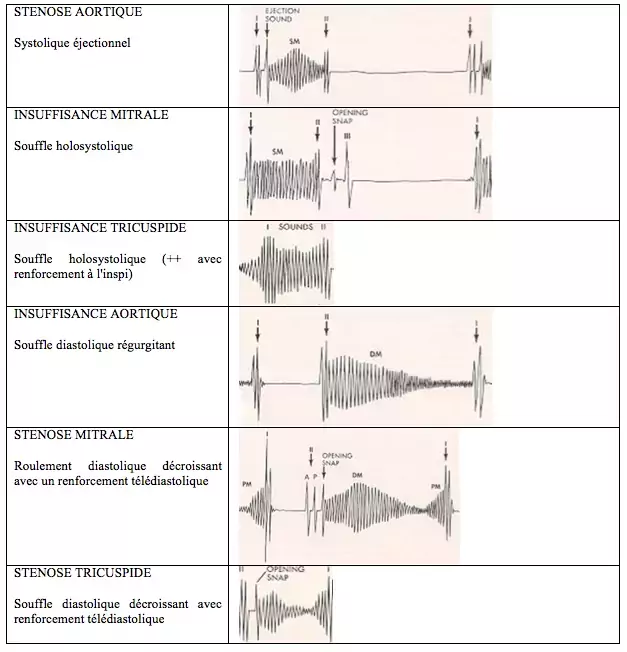
Fréquence sténose Ao > insuffisance mitrale >> autres | <p style="text-align: justify">= dysfonctionnement des valves cardiaques. Fréquence sténose Ao > insuffisance mitrale >> autres. Schémas des souffles audibles à l'auscultation :</p><p style="text-align: justify">[[File:Souffles.png]]</p> | ||
== Sténose aortique == | |||
<p style="text-align: justify">= obstacle valvulaire à l'éjection du VG. La plus fréquente (25%) des valvulopathies de l'adulte, +++ H > 70 ans (50% des patients de > 85 ans présentent une sclérose Ao et 5% une sténose Ao).</p> | |||
=== Etiologies === | |||
Schémas des souffles audibles à l'auscultation | |||
| |||
= obstacle valvulaire à l'éjection du VG. La plus fréquente (25%) des valvulopathies de l'adulte, +++ H > 70 ans (50% des patients de > 85 ans présentent une sclérose Ao et 5% une sténose Ao). | |||
*'''Dégénérative''' (1<sup>ère</sup> cause, > 50%, ++ chez les > 70 ans) | *'''Dégénérative''' (1<sup>ère</sup> cause, > 50%, ++ chez les > 70 ans) | ||
**++ association avec le diabète, l'hypercholestérolémie, aN du métabolisme phosphocalcique | |||
*Bicuspidie congénitale (2<sup>ème</sup> cause, ++ chez les 30-70 ans) | *Bicuspidie congénitale (2<sup>ème</sup> cause, ++ chez les 30-70 ans) | ||
**Concerne 2% de la population = FR de fibrose/ calcification | |||
**Association à la coarctation et la dissection Ao | |||
*RAA (~10% des cas) | *RAA (~10% des cas) | ||
=== Physiopathogénie et clinique === | |||
<p style="text-align: justify">Obstacle valvulaire → surcharge systolique → hypertrophie myocardique concentrique compensatrice → maintien de la FEVG et du Qcardiaque au pris d'une augmentation de la masse du VG et de la rigidité pariétale (→ augmentation de la pression auriculaire = <u>IC diastolique</u>) → IC systolique lors du dépassement de ces mécanismes d'adaptation. Il en résulte :</p> | |||
*<u>Longue phase asymptomatique</u>. La clinique survient à un stade déjà avancé avec une espérance de vie de 2-5 ans (6 mois en cas d'IC globale) ! | |||
Obstacle valvulaire → surcharge systolique → hypertrophie myocardique concentrique compensatrice → maintien de la FEVG et du Qcardiaque au pris d'une augmentation de la masse du VG et de la rigidité pariétale (→ augmentation de la pression auriculaire = <u>IC diastolique</u>) → IC systolique lors du dépassement de ces mécanismes d'adaptation. Il en résulte : | |||
*<u>Longue phase asymptomatique</u>. La clinique survient à un stade déjà avancé avec une espérance de vie de 2-5 ans (6 mois en cas d'IC globale) ! | |||
*<u>Angor</u> dans 66% (1<sup>er</sup> signe dans 33%), l'absence de lésion coronaire est très évocatrice (augmentation du V du VG → augmentation des besoins en O2 et augmentation de la tension pariétale diminuant la perfusion sous endocardique). | *<u>Angor</u> dans 66% (1<sup>er</sup> signe dans 33%), l'absence de lésion coronaire est très évocatrice (augmentation du V du VG → augmentation des besoins en O2 et augmentation de la tension pariétale diminuant la perfusion sous endocardique). | ||
*<u>Syncopes d'effort/ au repos sur arythmie</u> | *<u>Syncopes d'effort/ au repos sur arythmie</u> | ||
*<u>Dyspnée</u> pouvant prendre la forme d'une dyspnée paroxystique nocturne ou d'un OPH | *<u>Dyspnée</u> pouvant prendre la forme d'une dyspnée paroxystique nocturne ou d'un OPH | ||
*<u>Mort subite</u> | *<u>Mort subite</u> | ||
<p style="text-align: justify">On retrouve à l'examen :</p> | |||
On retrouve à l'examen : | |||
*TA habituellement basse avec pincement différentiel, HTA possible | *TA habituellement basse avec pincement différentiel, HTA possible | ||
*Souffle rude et râpeux systolique (entre B1 et B2) éjectionnel (crescendo-décrescendo) au foyer Ao irradié dans les carotides | *Souffle rude et râpeux systolique (entre B1 et B2) éjectionnel (crescendo-décrescendo) au foyer Ao irradié dans les carotides | ||
=== Examens complémentaires === | |||
*<u>ECG</u> : HVG (déviation G, SV1 + RV6 > 35 mm) avec troubles de la repolarisation (diminution du ST et T négatives en D1-2, AVL, V5-6), rares troubles de conduction, passage en FA tardif | |||
*<u>RX thorax</u> : calcifications valvulaires, dilatation Ao post-sténotique | |||
*'''<u>Echo-cœur</u>''' : calcul de la surface Ao orificielle, recherche d'autres valvulopathies | |||
*<u>Cathétérisme cardiaque</u> : en cas de discordance clinique/ écho, parfois en préop | |||
*<u>Epreuve d'effort</u> : '''jamais en cas de sténose Ao symptomatique !!!!''' | |||
=== Traitements === | |||
*Asymptomatique + fonction systolique VG N : | |||
**Prophylaxie de l'endocardite + surveillance US | |||
*Asymptomatique + altération de la fonction systolique VG / sténose très serrée ou d'aggravation rapide / symptomatique | *Asymptomatique + altération de la fonction systolique VG / sténose très serrée ou d'aggravation rapide / symptomatique | ||
**Remplacement valvulaire : bioprothèse si > 70 ans (durée de vie limitée, pas d'AVK), sinon valve mécanique (longue durée de vie, AVK à vie). TAVI si non opérable | |||
== Insuffisance aortique == | |||
<p style="text-align: justify">= défaut d'étanchéité de la valve Ao entraînant un reflux diastolique de l'Ao vers le VG responsable d'une surcharge volémique du VG.</p> | |||
=== Etiologies === | |||
== | |||
= défaut d'étanchéité de la valve Ao entraînant un reflux diastolique de l'Ao vers le VG responsable d'une surcharge volémique du VG. | |||
*<u>Sclérose valvulaire (30%)</u | |||
**'''Dégénérative | |||
**'''RAA | |||
**'''Endocardite infectieuse''' | |||
*<u>Dilatation de l'anneau Ao accompagnant la dilatation proximale de l'Ao (25%)</u> | *<u>Dilatation de l'anneau Ao accompagnant la dilatation proximale de l'Ao (25%)</u> | ||
**Anévrisme/ dissection de l'Ao ascendante | |||
**Syndrome de Marfan (grande taille, pectus carinatum, membres allongés, cristallin ectopique) | |||
**Syndrome d'Ehlers-Danlos (connectivite avec hyperlaxité articulaire, hyperélasticité du derme, tissus fragiles) | |||
**Aortite | |||
*<u>Pathologie congénitale (10%)</u> | *<u>Pathologie congénitale (10%)</u> | ||
**Bicuspidie | |||
**Anévrisme du sinus de Valsalva | |||
*<u>Divers</u> : traumas thoraciques, anorexigènes,… | |||
=== Physiopathogénie et clinique === | |||
*<u>Insuffisance Ao aiguë</u> : | |||
**Sur endocardite, traumatisme, dissection Ao | |||
**→ arrivée brutale d'une grande quantité de sang dans un VG non préparé (peu élastique) → augmentation rapide de la pression télédiastolique du VG → fermeture prématurée de la valve mitrale → mauvaise vidange et augmentation de P dans l'OG → OPH, angor possible | |||
*<u>Insuffisance Ao chronique</u> : | |||
**→ surcharge du VG → dilatation progressive (hypertrophie excentrique) du VG devenant élastique → pression diastolique du VG et FEVG demeurant longtemps N → progression de la dilatation → altération de la fonction contractile et de la FEVG, initialement réversible | |||
**Longtemps asymptomatique (même à l'effort car l'augmentation du RC diminue la durée de la diastole et l'ampleur de la fuite Ao) | |||
**Clinique tardive : | |||
***Dyspnée | |||
***Angor (plus rare qu'en cas de sténose Ao) | |||
***Signes de bas débit | |||
***Lipothymies et malaises présyncopaux | |||
***Pouls artériel bondissant et pouls unguéal | |||
**A l'examen on peut retrouver : | |||
***Signes de bas débit | |||
***TAS augmentée et TAD diminuée | |||
***Souffle diastolique régurgitant (decrescendo) parasternal G après B2, (+- B3, B1 diminué, click d'éjection Ao apical suivi d'un souffle fonctionnel éjectionnel systolique dans le 2<sup>ème</sup> EIC D)<u></u> | |||
=== Examens complémentaires === | |||
*<u> | *<u>ECG</u> : HVG, troubles de la repolarisation/ de conduction AV | ||
*<u>RX thorax</u> : dilatation ventriculaire et Ao ascendante, calcifications valvulaires | |||
*<u>Echo cœur</u> : sévérité du reflux, diamètre télésystolique VG, FEVG | |||
*<u>Cathétérisme cardiaque</u> : si discordance clinique/ écho, préops | |||
=== Traitements === | |||
*Traiter l'insuffisance cardiaque | *Traiter l'insuffisance cardiaque | ||
*ABprophylaxie de l'endocardite | *ABprophylaxie de l'endocardite | ||
*Surveillance et remplacement valvulaire en vue de préserver la fonction VG si | *Surveillance et remplacement valvulaire en vue de préserver la fonction VG si : | ||
**Insuffisance Ao aiguë | |||
**Insuffisance Ao chronique symptomatique (angor/ dyspnée) | |||
**Asymptomatique mais capacité d'effort aux EFR < 50% des valeurs prédites ou FEVG < 55% ou diamètre ventriculaire télésystolique > 55 mm ou Vtélésystolique > 55 ml/m² | |||
*Une valve régurgitante avec Ao ascendante > 50 mm chez un Marfan ou une valve bicuspide + Ao ascendante dilatée > 55 mm (50 mm si présence de FR) doit être remplacée par une prothèse/ allogreffe | *Une valve régurgitante avec Ao ascendante > 50 mm chez un Marfan ou une valve bicuspide + Ao ascendante dilatée > 55 mm (50 mm si présence de FR) doit être remplacée par une prothèse/ allogreffe | ||
== Sténose mitrale == | |||
<p style="text-align: justify">= obstacle valvulaire à l'éjection de l'OG</p> | |||
== | === Etiologies === | ||
= obstacle valvulaire à l'éjection de l'OG | |||
*'''RAA''' quasi exclusivement | *'''RAA''' quasi exclusivement | ||
*Rarement : dégénératif, congénital, LED, PR, methysergide, carcinoïdde pulmonaire,… | *Rarement : dégénératif, congénital, LED, PR, methysergide, carcinoïdde pulmonaire,… | ||
=== Physiopathogénie et clinique === | |||
<p style="text-align: justify">Augmentation POG → dilatation OG → :</p> | |||
*FA et son risque thrombo-embolique | *FA et son risque thrombo-embolique | ||
*<u>Dyspnée d'apparition progressive</u>, OPH, toux, hémoptysies | *<u>Dyspnée d'apparition progressive</u>, OPH, toux, hémoptysies | ||
*HTP (épaississement des parois capillaires) et insuffisance cardiaque D | *HTP (épaississement des parois capillaires) et insuffisance cardiaque D | ||
<p style="text-align: justify">Clinique exacerbée en cas d'augmentation du Q et du RC : effort, anémie, grossesse, thyrotoxicose, infection</p><p style="text-align: justify">A l'examen (++ en décubitus latéral G) on peut retrouver :</p> | |||
Clinique exacerbée en cas d'augmentation du Q et du RC : effort, anémie, grossesse, thyrotoxicose, infection | |||
A l'examen (++ en décubitus latéral G) on peut retrouver : | |||
*Souffle holodiastolique à l'apex +- B1 claquant (valve encore ouverte en début de systole V), P2 claquant (HTP) | *Souffle holodiastolique à l'apex +- B1 claquant (valve encore ouverte en début de systole V), P2 claquant (HTP) | ||
=== Examens complémentaires === | |||
*<u>ECG</u> : HOG, FA, HVD | |||
*<u>RX thorax</u> : dilatation OG +- VD, épanchements pleuraux, art pulmonaires saillantes | |||
*<u>Echo-cœur</u> : transthoracique (hémodynamique ?) et transoeso (thrombus dans OG ?) | |||
*<u>Cathétérisme cardiaque</u> : hémodynamique, recherche de coronaropathies. En cas d'écho négative | |||
=== Traitements === | |||
*<u>Médical</u> : | |||
**Restriction hydro-sodée | |||
**Diminuer le RC (allonger la vidange auriculaire) : β-bloquants et diltiazem | |||
**Traiter la FA (ralentir + AVK systématique !) | |||
**Discuter des AVK en l'absence de FA mais avec une OG > 50mm | |||
**ABprophylaxie de l'endocardite | |||
*<u>Chirurgical (commissurotomie, préférer prothèse si valve déformée ou insuffisance mitrale associée)/ percutané (inflation d'un ballonnet, ++ si jeune avec valve non déformée/ calcifiée) si</u> : | |||
**Symptomatique + sténose serrée (< 1,5 cm²) à l'écho | |||
**Asymptomatique mais HTP post-capillaire | |||
== Insuffisance mitrale == | |||
<p style="text-align: justify">= défaut d'étanchéité de la valve mitrale entraînant un reflux systolique du VG vers l'OG. 2<sup>ème</sup> valvulopathie la plus fréquente.</p> | |||
=== Etiologies === | |||
== | |||
= défaut d'étanchéité de la valve mitrale entraînant un reflux systolique du VG vers l'OG. 2<sup>ème</sup> valvulopathie la plus fréquente. | |||
*'''Dégénératives''' (dont maladie de Barlow) 50-70% | *'''Dégénératives''' (dont maladie de Barlow) 50-70% | ||
| Ligne 347 : | Ligne 134 : | ||
*Cardiomyopathies dilatées = IM fonctionnelles (dilatation de l'anneau mitral) | *Cardiomyopathies dilatées = IM fonctionnelles (dilatation de l'anneau mitral) | ||
*Endocardite (destruction valvulaire, rupture de cordage) | *Endocardite (destruction valvulaire, rupture de cordage) | ||
*Rares : LED, PR, traumas, fibroses endomyocardiques, cardiomyopathies hypertrophiques/ congénitales | *Rares : LED, PR, traumas, fibroses endomyocardiques, cardiomyopathies hypertrophiques/ congénitales | ||
=== Physiopathogénie et clinique === | |||
<p style="text-align: justify">Flux régurgitant vers l'OG → diminution du Qtransaortique alors que la FEVG est conservée (régurgitation vers une cavité à basse P).</p><p style="text-align: justify">En cas d'IM aiguë (par rupture de cordage/pilier, ++ endocardite) → arrivée brutale d'une grande quantité de sang dans une G peu préparée/ compliante → augmentation de la POG → signes de congestion pulmonaire (orthopnée, fatigue, dyspnée à l'effort)</p><p style="text-align: justify">En cas d'IM chronique : OG devient compliante → <u>longue phase asymptomatique avant apparition de la dyspnée</u>/ signes de bas débit. En outre, le VG se dilate progressivement et devient plus élastique (augmentation du Vtélédiastolique = flux N + flux régurgitant) → préservation à court terme du Qtransaortique mais évolution inéluctable vers une cardiomyopathie dilatée.</p><p style="text-align: justify">NB : contrairement à la sténose mitrale, ici le risque thrombo-embolique est faible même en cas de FA du fait du flux régurgitant.</p><p style="text-align: justify">A l'examen physique (++ en décubitus latéral G) on peut retrouver :</p> | |||
*Souffle mitral holosystolique irradiant au creux axillaire +- B3/ P2 claquant (2aire à HTP), FA | *Souffle mitral holosystolique irradiant au creux axillaire +- B3/ P2 claquant (2aire à HTP), FA | ||
=== Examens complémentaires === | |||
| *<u>ECG</u> : HOG, FA, HVG | ||
*<u>RX thorax</u> : idem sténose mitrale | |||
*<u>Echo cœur</u> : épaississement de la valve mitrale, cordages allongés/ rompus, végétations si endocardite, rétraction des cordages si RAA. + trans-oesophagienne pour déterminer l'étiologie | |||
*<u>Cathétérisme cardiaque</u> : en cas d'écho non concluante | |||
=== Traitements === | |||
| *<u>Médical</u> : | ||
**ABprophylaxie de l'endocardite | |||
**Traitement FA | |||
**En cas d'IM aiguë : | |||
***Diminuer les résistances périphériques (diurétiques +- nitroprussiate, si hypoTA : chir urgente) | |||
*<u>Chirurgical</u> (choix du type de chir après écho trans-oeso : annuloplastie et réparation mitrale précédée de 3 mois d'AVK / prothèse avec préservation de l'aparreil sous-valvulaire / prothèse classique) : | |||
**Indication en cas d'IM importante à l'écho et : | |||
***Symptomatique | |||
***Asymptomatique mais FEVG commence à diminuer/ augmentation du diamètre télésystolique du VG | |||
***Asymptomatique mais HTP systolique ou diminution de la FEVD | |||
**Sinon tjrs à discuter au cas par cas | |||
**Remplacement percutané = alternative si patient non opérable | |||
=== Le cas du prolapsus mitral = maladie de Barlow === | |||
<p style="text-align: justify">= dégénérescence myxoïde du tissu mitral avec protrusion > 2mm d'un des feuillets mitraux à l'écho. Origine génétique, transmission autosomique dominante. Débute vers 10-16 ans et touche 2-3% des adultes.</p><p style="text-align: justify">Clinique :</p> | |||
*Association variable à d'autres aN : scoliose, pectus excavatum, arachnodactylie, faible poids, troubles psy. | |||
= dégénérescence myxoïde du tissu mitral avec protrusion > 2mm d'un des feuillets mitraux à l'écho. Origine génétique, transmission autosomique dominante. Débute vers 10-16 ans et touche 2-3% des adultes. | |||
| |||
*Association variable à d'autres aN : scoliose, pectus excavatum, arachnodactylie, faible poids, troubles psy. | |||
*Dyspnée, douleurs thoraciques, repolarisation prolongée à l'ECG | *Dyspnée, douleurs thoraciques, repolarisation prolongée à l'ECG | ||
*Auscultation (++ en décubitus latéral G) : click mésosystolique, souffle télésystolique recouvrant le B2 | *Auscultation (++ en décubitus latéral G) : click mésosystolique, souffle télésystolique recouvrant le B2 | ||
<p style="text-align: justify">Traitement :</p> | |||
| |||
*Idem IM | *Idem IM | ||
*Traiter toute HTA même minime (réduction de la tension sur les cordages) | *Traiter toute HTA même minime (réduction de la tension sur les cordages) | ||
=== Le cas des insuffisances mitrales secondaires aux cardiomyopathies === | |||
<p style="text-align: justify">= complication de l'IC terminale ßdysfonction ventriculaire et dilatation ventriculaire dilatant l'anneau mitral. Aggrave l'IC (augmente la surcharge de l'IC) → cercle vicieux.</p><p style="text-align: justify">Le traitement repose sur celui de l'IC +- annuloplastie mitrale.</p> | |||
== Insuffisance tricuspide == | |||
<p style="text-align: justify">= défaut d'étanchéité de la valve tricuspide entraînant un reflux sanguin du VD vers l'OD. Association quasi constante avec des lésions du cœur G/ pulmonaires.</p> | |||
=== Etiologies === | |||
= complication de l'IC terminale ßdysfonction ventriculaire et dilatation ventriculaire dilatant l'anneau mitral. Aggrave l'IC (augmente la surcharge de l'IC) → cercle vicieux. | |||
Le traitement repose sur celui de l'IC +- annuloplastie mitrale. | |||
== | |||
= défaut d'étanchéité de la valve tricuspide entraînant un reflux sanguin du VD vers l'OD. Association quasi constante avec des lésions du cœur G/ pulmonaires. | |||
*'''Fonctionnelles (~50%) '''= secondaires à une hypertension pulmonaire (HTAP, patho cœur G, pneumopathie,…) | *'''Fonctionnelles (~50%) '''= secondaires à une hypertension pulmonaire (HTAP, patho cœur G, pneumopathie,…) | ||
| Ligne 470 : | Ligne 182 : | ||
*Endocardite infectieuse (++ sur drogues IV | *Endocardite infectieuse (++ sur drogues IV | ||
*Dystrophie | *Dystrophie | ||
*Divers : traumas/ chir, infarctus du VD, LED, myxomes/ fibromes valvulaires, antimigraineux, anorexigènes, RXth médiastinale,… | *Divers : traumas/ chir, infarctus du VD, LED, myxomes/ fibromes valvulaires, antimigraineux, anorexigènes, RXth médiastinale,… | ||
=== Physiopathogénie et clinique === | |||
<p style="text-align: justify">Symptômes d'IC droite :'''asthénie, dyspnée''' (++ d'effort, les dyspnées paroxystiques nocturnes sont le plus svt secondaires à des cardiopathies G), turgescence jugulaire +- pulsatiles, ascite, hépatomégalie et hépatalgies, troubles digestifs, œdèmes périphériques.</p><p style="text-align: justify">On peut retrouver à l'auscultation :</p> | |||
*Souffle holosystolique parasternal G (quasi pathognomonique si augmenté en inspiration profonde ou lors de la compression hépatique), P2 claquant en cas d'hypertension pulmonaire. | *Souffle holosystolique parasternal G (quasi pathognomonique si augmenté en inspiration profonde ou lors de la compression hépatique), P2 claquant en cas d'hypertension pulmonaire. | ||
=== Examens complémentaires === | |||
*<u>ECG</u> : HOD, FA, déviation axiale D, HVD | |||
*<u>RX thorax</u> : cardiomégalie, altération du parenchyme pulmonaire | |||
*<u>ECG</u> : HOD, FA, déviation axiale D, HVD | |||
*<u>RX thorax</u> : cardiomégalie, altération du parenchyme pulmonaire | |||
*<u>Echo cœur</u> | *<u>Echo cœur</u> | ||
=== Traitements === | |||
*Étiologique | *Étiologique | ||
| Ligne 508 : | Ligne 200 : | ||
*Remplacement valvulaire à discuter en cas d'altération du VD / de la FEVD | *Remplacement valvulaire à discuter en cas d'altération du VD / de la FEVD | ||
== Sténose tricuspide == | |||
<p style="text-align: justify">Rare, quasi-toujours en rapport avec des lésions valvulaires organiques (++ RAA)</p><p style="text-align: justify">Signes d'IC D. A noter qu'en cas de sténose tricuspidienne associée à une sténose mitrale, la 1<sup>ère</sup> joue un rôle protecteur relatif par rapport à la seconde (baisse de débit sur ST → diminution de l'augmentation de pression auriculaire G et pulmonaire secondaires à la SM). Roulement diastolique parasternal G à l'auscultation.</p> | |||
== | |||
Rare, quasi-toujours en rapport avec des lésions valvulaires organiques (++ RAA) | |||
Signes d'IC D. A noter qu'en cas de sténose tricuspidienne associée à une sténose mitrale, la 1<sup>ère</sup> joue un rôle protecteur relatif par rapport à la seconde (baisse de débit sur ST → diminution de l'augmentation de pression auriculaire G et pulmonaire secondaires à la SM). Roulement diastolique parasternal G à l'auscultation. | |||
Version du 24 mai 2014 à 18:02
= dysfonctionnement des valves cardiaques. Fréquence sténose Ao > insuffisance mitrale >> autres. Schémas des souffles audibles à l'auscultation :
Sténose aortique
= obstacle valvulaire à l'éjection du VG. La plus fréquente (25%) des valvulopathies de l'adulte, +++ H > 70 ans (50% des patients de > 85 ans présentent une sclérose Ao et 5% une sténose Ao).
Etiologies
- Dégénérative (1ère cause, > 50%, ++ chez les > 70 ans)
- ++ association avec le diabète, l'hypercholestérolémie, aN du métabolisme phosphocalcique
- Bicuspidie congénitale (2ème cause, ++ chez les 30-70 ans)
- Concerne 2% de la population = FR de fibrose/ calcification
- Association à la coarctation et la dissection Ao
- RAA (~10% des cas)
Physiopathogénie et clinique
Obstacle valvulaire → surcharge systolique → hypertrophie myocardique concentrique compensatrice → maintien de la FEVG et du Qcardiaque au pris d'une augmentation de la masse du VG et de la rigidité pariétale (→ augmentation de la pression auriculaire = IC diastolique) → IC systolique lors du dépassement de ces mécanismes d'adaptation. Il en résulte :
- Longue phase asymptomatique. La clinique survient à un stade déjà avancé avec une espérance de vie de 2-5 ans (6 mois en cas d'IC globale) !
- Angor dans 66% (1er signe dans 33%), l'absence de lésion coronaire est très évocatrice (augmentation du V du VG → augmentation des besoins en O2 et augmentation de la tension pariétale diminuant la perfusion sous endocardique).
- Syncopes d'effort/ au repos sur arythmie
- Dyspnée pouvant prendre la forme d'une dyspnée paroxystique nocturne ou d'un OPH
- Mort subite
On retrouve à l'examen :
- TA habituellement basse avec pincement différentiel, HTA possible
- Souffle rude et râpeux systolique (entre B1 et B2) éjectionnel (crescendo-décrescendo) au foyer Ao irradié dans les carotides
Examens complémentaires
- ECG : HVG (déviation G, SV1 + RV6 > 35 mm) avec troubles de la repolarisation (diminution du ST et T négatives en D1-2, AVL, V5-6), rares troubles de conduction, passage en FA tardif
- RX thorax : calcifications valvulaires, dilatation Ao post-sténotique
- Echo-cœur : calcul de la surface Ao orificielle, recherche d'autres valvulopathies
- Cathétérisme cardiaque : en cas de discordance clinique/ écho, parfois en préop
- Epreuve d'effort : jamais en cas de sténose Ao symptomatique !!!!
Traitements
- Asymptomatique + fonction systolique VG N :
- Prophylaxie de l'endocardite + surveillance US
- Asymptomatique + altération de la fonction systolique VG / sténose très serrée ou d'aggravation rapide / symptomatique
- Remplacement valvulaire : bioprothèse si > 70 ans (durée de vie limitée, pas d'AVK), sinon valve mécanique (longue durée de vie, AVK à vie). TAVI si non opérable
Insuffisance aortique
= défaut d'étanchéité de la valve Ao entraînant un reflux diastolique de l'Ao vers le VG responsable d'une surcharge volémique du VG.
Etiologies
- Sclérose valvulaire (30%)</u
- Dégénérative
- RAA
- Endocardite infectieuse
- Dilatation de l'anneau Ao accompagnant la dilatation proximale de l'Ao (25%)
- Anévrisme/ dissection de l'Ao ascendante
- Syndrome de Marfan (grande taille, pectus carinatum, membres allongés, cristallin ectopique)
- Syndrome d'Ehlers-Danlos (connectivite avec hyperlaxité articulaire, hyperélasticité du derme, tissus fragiles)
- Aortite
- Pathologie congénitale (10%)
- Bicuspidie
- Anévrisme du sinus de Valsalva
- Divers : traumas thoraciques, anorexigènes,…
Physiopathogénie et clinique
- Insuffisance Ao aiguë :
- Sur endocardite, traumatisme, dissection Ao
- → arrivée brutale d'une grande quantité de sang dans un VG non préparé (peu élastique) → augmentation rapide de la pression télédiastolique du VG → fermeture prématurée de la valve mitrale → mauvaise vidange et augmentation de P dans l'OG → OPH, angor possible
- Insuffisance Ao chronique :
- → surcharge du VG → dilatation progressive (hypertrophie excentrique) du VG devenant élastique → pression diastolique du VG et FEVG demeurant longtemps N → progression de la dilatation → altération de la fonction contractile et de la FEVG, initialement réversible
- Longtemps asymptomatique (même à l'effort car l'augmentation du RC diminue la durée de la diastole et l'ampleur de la fuite Ao)
- Clinique tardive :
- Dyspnée
- Angor (plus rare qu'en cas de sténose Ao)
- Signes de bas débit
- Lipothymies et malaises présyncopaux
- Pouls artériel bondissant et pouls unguéal
- A l'examen on peut retrouver :
- Signes de bas débit
- TAS augmentée et TAD diminuée
- Souffle diastolique régurgitant (decrescendo) parasternal G après B2, (+- B3, B1 diminué, click d'éjection Ao apical suivi d'un souffle fonctionnel éjectionnel systolique dans le 2ème EIC D)
Examens complémentaires
- ECG : HVG, troubles de la repolarisation/ de conduction AV
- RX thorax : dilatation ventriculaire et Ao ascendante, calcifications valvulaires
- Echo cœur : sévérité du reflux, diamètre télésystolique VG, FEVG
- Cathétérisme cardiaque : si discordance clinique/ écho, préops
Traitements
- Traiter l'insuffisance cardiaque
- ABprophylaxie de l'endocardite
- Surveillance et remplacement valvulaire en vue de préserver la fonction VG si :
- Insuffisance Ao aiguë
- Insuffisance Ao chronique symptomatique (angor/ dyspnée)
- Asymptomatique mais capacité d'effort aux EFR < 50% des valeurs prédites ou FEVG < 55% ou diamètre ventriculaire télésystolique > 55 mm ou Vtélésystolique > 55 ml/m²
- Une valve régurgitante avec Ao ascendante > 50 mm chez un Marfan ou une valve bicuspide + Ao ascendante dilatée > 55 mm (50 mm si présence de FR) doit être remplacée par une prothèse/ allogreffe
Sténose mitrale
= obstacle valvulaire à l'éjection de l'OG
Etiologies
- RAA quasi exclusivement
- Rarement : dégénératif, congénital, LED, PR, methysergide, carcinoïdde pulmonaire,…
Physiopathogénie et clinique
Augmentation POG → dilatation OG → :
- FA et son risque thrombo-embolique
- Dyspnée d'apparition progressive, OPH, toux, hémoptysies
- HTP (épaississement des parois capillaires) et insuffisance cardiaque D
Clinique exacerbée en cas d'augmentation du Q et du RC : effort, anémie, grossesse, thyrotoxicose, infection
A l'examen (++ en décubitus latéral G) on peut retrouver :
- Souffle holodiastolique à l'apex +- B1 claquant (valve encore ouverte en début de systole V), P2 claquant (HTP)
Examens complémentaires
- ECG : HOG, FA, HVD
- RX thorax : dilatation OG +- VD, épanchements pleuraux, art pulmonaires saillantes
- Echo-cœur : transthoracique (hémodynamique ?) et transoeso (thrombus dans OG ?)
- Cathétérisme cardiaque : hémodynamique, recherche de coronaropathies. En cas d'écho négative
Traitements
- Médical :
- Restriction hydro-sodée
- Diminuer le RC (allonger la vidange auriculaire) : β-bloquants et diltiazem
- Traiter la FA (ralentir + AVK systématique !)
- Discuter des AVK en l'absence de FA mais avec une OG > 50mm
- ABprophylaxie de l'endocardite
- Chirurgical (commissurotomie, préférer prothèse si valve déformée ou insuffisance mitrale associée)/ percutané (inflation d'un ballonnet, ++ si jeune avec valve non déformée/ calcifiée) si :
- Symptomatique + sténose serrée (< 1,5 cm²) à l'écho
- Asymptomatique mais HTP post-capillaire
Insuffisance mitrale
= défaut d'étanchéité de la valve mitrale entraînant un reflux systolique du VG vers l'OG. 2ème valvulopathie la plus fréquente.
Etiologies
- Dégénératives (dont maladie de Barlow) 50-70%
- RAA (~20%)
- Cardiomyopathie ischémique (allongement des muscles papillaires, cinétique ventriculaire aN, rupture de pilier)
- Cardiomyopathies dilatées = IM fonctionnelles (dilatation de l'anneau mitral)
- Endocardite (destruction valvulaire, rupture de cordage)
- Rares : LED, PR, traumas, fibroses endomyocardiques, cardiomyopathies hypertrophiques/ congénitales
Physiopathogénie et clinique
Flux régurgitant vers l'OG → diminution du Qtransaortique alors que la FEVG est conservée (régurgitation vers une cavité à basse P).
En cas d'IM aiguë (par rupture de cordage/pilier, ++ endocardite) → arrivée brutale d'une grande quantité de sang dans une G peu préparée/ compliante → augmentation de la POG → signes de congestion pulmonaire (orthopnée, fatigue, dyspnée à l'effort)
En cas d'IM chronique : OG devient compliante → longue phase asymptomatique avant apparition de la dyspnée/ signes de bas débit. En outre, le VG se dilate progressivement et devient plus élastique (augmentation du Vtélédiastolique = flux N + flux régurgitant) → préservation à court terme du Qtransaortique mais évolution inéluctable vers une cardiomyopathie dilatée.
NB : contrairement à la sténose mitrale, ici le risque thrombo-embolique est faible même en cas de FA du fait du flux régurgitant.
A l'examen physique (++ en décubitus latéral G) on peut retrouver :
- Souffle mitral holosystolique irradiant au creux axillaire +- B3/ P2 claquant (2aire à HTP), FA
Examens complémentaires
- ECG : HOG, FA, HVG
- RX thorax : idem sténose mitrale
- Echo cœur : épaississement de la valve mitrale, cordages allongés/ rompus, végétations si endocardite, rétraction des cordages si RAA. + trans-oesophagienne pour déterminer l'étiologie
- Cathétérisme cardiaque : en cas d'écho non concluante
Traitements
- Médical :
- ABprophylaxie de l'endocardite
- Traitement FA
- En cas d'IM aiguë :
- Diminuer les résistances périphériques (diurétiques +- nitroprussiate, si hypoTA : chir urgente)
- Chirurgical (choix du type de chir après écho trans-oeso : annuloplastie et réparation mitrale précédée de 3 mois d'AVK / prothèse avec préservation de l'aparreil sous-valvulaire / prothèse classique) :
- Indication en cas d'IM importante à l'écho et :
- Symptomatique
- Asymptomatique mais FEVG commence à diminuer/ augmentation du diamètre télésystolique du VG
- Asymptomatique mais HTP systolique ou diminution de la FEVD
- Sinon tjrs à discuter au cas par cas
- Remplacement percutané = alternative si patient non opérable
- Indication en cas d'IM importante à l'écho et :
Le cas du prolapsus mitral = maladie de Barlow
= dégénérescence myxoïde du tissu mitral avec protrusion > 2mm d'un des feuillets mitraux à l'écho. Origine génétique, transmission autosomique dominante. Débute vers 10-16 ans et touche 2-3% des adultes.
Clinique :
- Association variable à d'autres aN : scoliose, pectus excavatum, arachnodactylie, faible poids, troubles psy.
- Dyspnée, douleurs thoraciques, repolarisation prolongée à l'ECG
- Auscultation (++ en décubitus latéral G) : click mésosystolique, souffle télésystolique recouvrant le B2
Traitement :
- Idem IM
- Traiter toute HTA même minime (réduction de la tension sur les cordages)
Le cas des insuffisances mitrales secondaires aux cardiomyopathies
= complication de l'IC terminale ßdysfonction ventriculaire et dilatation ventriculaire dilatant l'anneau mitral. Aggrave l'IC (augmente la surcharge de l'IC) → cercle vicieux.
Le traitement repose sur celui de l'IC +- annuloplastie mitrale.
Insuffisance tricuspide
= défaut d'étanchéité de la valve tricuspide entraînant un reflux sanguin du VD vers l'OD. Association quasi constante avec des lésions du cœur G/ pulmonaires.
Etiologies
- Fonctionnelles (~50%) = secondaires à une hypertension pulmonaire (HTAP, patho cœur G, pneumopathie,…)
- RAA
- Syndrome carcinoïde
- Endocardite infectieuse (++ sur drogues IV
- Dystrophie
- Divers : traumas/ chir, infarctus du VD, LED, myxomes/ fibromes valvulaires, antimigraineux, anorexigènes, RXth médiastinale,…
Physiopathogénie et clinique
Symptômes d'IC droite :asthénie, dyspnée (++ d'effort, les dyspnées paroxystiques nocturnes sont le plus svt secondaires à des cardiopathies G), turgescence jugulaire +- pulsatiles, ascite, hépatomégalie et hépatalgies, troubles digestifs, œdèmes périphériques.
On peut retrouver à l'auscultation :
- Souffle holosystolique parasternal G (quasi pathognomonique si augmenté en inspiration profonde ou lors de la compression hépatique), P2 claquant en cas d'hypertension pulmonaire.
Examens complémentaires
- ECG : HOD, FA, déviation axiale D, HVD
- RX thorax : cardiomégalie, altération du parenchyme pulmonaire
- Echo cœur
Traitements
- Étiologique
- Diurétiques
- Remplacement valvulaire à discuter en cas d'altération du VD / de la FEVD
Sténose tricuspide
Rare, quasi-toujours en rapport avec des lésions valvulaires organiques (++ RAA)
Signes d'IC D. A noter qu'en cas de sténose tricuspidienne associée à une sténose mitrale, la 1ère joue un rôle protecteur relatif par rapport à la seconde (baisse de débit sur ST → diminution de l'augmentation de pression auriculaire G et pulmonaire secondaires à la SM). Roulement diastolique parasternal G à l'auscultation.