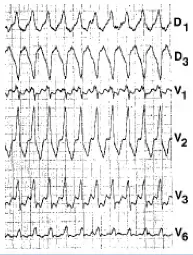
Tachycardie ventriculaire (TV)
Une TV est un rythme rapide (> 100 bpm) régulier d'origine ventriculaire. Le risque d'évolution vers une fibrillation ventriculaire (FV) est important. A l'exception des rares cas survenant sur cœur sain, la TV est associée à un très mauvais pronostic cardio-vasculaire.
Etiologies
- Cardiopathies ischémiques (~75%)
- La survenue à > 48 heures de l'ischémie, la présence d'une ischémie résiduelle ou une FEV < 35% sont particulièrement de mauvais pronostic
- Cardiomyopathies dilatées ou hypertrophique
- Dysplasie arythmogène du VD (à rechercher en cas de TV avec aspect de retard gauche, survient ++ à l'effort)
- Valvulopathies évoluées
- Cardiopathies congénitales
- Iatrogènes (antiarythmiques de classe I, cause devenue très rare)
- Syndrome du QT long
- TV idiopathique
Clinique
Symptômes variables selon la fonction cardiaque :
- Palpitations, dyspnée, oedème pulmonaire aigu, oedèmes des membres inférieurs,…
- Une intolérance hémodynamique est surtout à craindre en cas de TV rapide (> 150 bpm) et soutenue (> 30 secondes) : syncopes, choc, mort subite
A l'examen on peut noter : ondes canon jugulaires (contraction auriculaire contre tricuspide fermée), tachycardie régulière, B1 variable.
Electrocardiogramme
Une TV doit toujours être évoquée face à une tachycardie à QRS larges. En cas de doute entre une TV et une tachycardie supraventriculaire avec bloc de branche, toujours considérer comme une TV jusqu'à preuve du contraire.
- Tachycardie
- QRS > 0,12 secondes
- Lorsqu'elle est discernable, l'activité auriculaire est dissociée
- La présence de séquelles d'infarctus ou un QRS très larges sont en faveur d'une TV. En cas "d'oreilles de lapin" en V1, un 1er pic plus important que le second plaide pour une TV.
- Toujours rechercher l'existence d'un QT long sur le dernier ECG connu
Examens complémentaires à distance
- Holter RC de 24 heures (ESV intercritique? Perte de la variabilité sinusale?)
- Epreuve d'effort si possible (ischémie ?)
- Bilan de l'éventuelle cardiopathie sous-jacente (échographie cardiaque, coronographie,…)
- Examens invasifs en cas de TV soutenue : exploration électrophysiologique endocavitaire (déclencher la TV pour confirmation diagnostique, localisation et identification d'un antiarythmique efficace)
Traitements
- En aigu :
- Instabilité hémodynamique, mauvaise tolérance clinique ou TV réfractaire au traitement médical → choc, sous anesthésie générale si patient conscient
- Stabilité hémodynamique → procaïnamide : bolus 100 mg IV en 2-5 minutes +- à répéter (maximum 1 g, stop si hypotension artérielle ou élargissement du QRS > 150% de la valeur initiale) puis entretien par perfusion à 2-6 mg/ minute IV continue
- (alternatives : lidocaïne, sotalol, amiodarone) la lidocaïne est à préférer en cas de suspicion de syndrome coronaire aigu : 100-150 mg en bolus IV à relayer par 1,5-4 mg/minute IV durant 24 heures
- En chronique :
- Traitement étiologique si possible
- Prophylaxie en cas de survenue d'un syndrome coronarien aigu par β-bloquant
- Envisager la mise en place d'un défibrillateur, l'ablation par radiofréquence d'un éventuel foyer identifié,…
Auteur(s)
Shanan Khairi, MD