« Phéochromocytomes et paragangliomes » : différence entre les versions
(Page créée avec « Les tumeurs sécrétant des catécholamines sont : *80-90% : phéochromocytomes, issus de la médullosurrénale (terrain familial dans 12-24%: maladie de von Hippel Lindau, ... ») |
Aucun résumé des modifications |
||
| Ligne 1 : | Ligne 1 : | ||
<p style="text-align: justify">= tumeurs sécrétant des catécholamines. Elles sont :</p> | |||
*80-90% : phéochromocytomes, issus de la médullosurrénale (terrain familial dans 12-24%: maladie de von Hippel Lindau, neurofibromatose I, NEM 2, paragangliome isolé héréditaire) | |||
*80-90% : phéochromocytomes, issus de la médullosurrénale (terrain familial dans 12-24%: maladie de von Hippel Lindau, neurofibromatose I, NEM 2, paragangliome isolé héréditaire) | **10% sont malins | ||
**90% sont bénins | |||
*10-20% : paragangliomes (= "phéochromocytomes extra-surrénaliens" développés à partir du SN sympathique, de la base crânienne au plancher pelvien) | |||
<p style="text-align: justify">Cause rare d'HTA (0,1-0,6% des HTA), leur diag précoce est essentiel du fait de la curabilité chirurgicale, de l'évolution spontanément fatale et du caractère malin dans 10% des cas. <u>Justifie un dépistage en cas de découverte d'incidentalome surrénalien</u>.</p> | |||
== Clinique == | |||
*10-20% : paragangliomes (= "phéochromocytomes extra-surrénaliens" développés à partir du SN sympathique, de la base crânienne au plancher pelvien) | |||
Cause rare d'HTA (0,1-0,6% des HTA), leur diag précoce est essentiel du fait de la curabilité chirurgicale, de l'évolution spontanément fatale et du caractère malin dans 10% des cas. <u>Justifie un dépistage en cas de découverte d'incidentalome surrénalien</u>. | |||
== | |||
*HTA ~80% : | |||
**HTA permanente ~60%, ++ sévère/ réfractaire/ instable (→ toujours évoquer un phéochromocytome en cas d'HTA réfractaire ou évoluant par aggravations brutales) | |||
**Crises hypertensives ~30% (→ toujours évoquer un phéochromocytome en cas de crise inexpliquée → risque coronarien, OPH, HH méningée,…) | |||
*Hypotension orthostatique 10-50% | *Hypotension orthostatique 10-50% | ||
*Céphalées 60-90% | *Céphalées 60-90% | ||
| Ligne 32 : | Ligne 17 : | ||
*N+, perte de poids, anxiété, attaques de panique, asthénie 20-40% | *N+, perte de poids, anxiété, attaques de panique, asthénie 20-40% | ||
*Intolérance au glucose/ hyperglycémie 40% | *Intolérance au glucose/ hyperglycémie 40% | ||
<p style="text-align: justify">NB : les progrès de l'imagerie ont permis de détecter ~10-25% de formes asymptomatiques</p> | |||
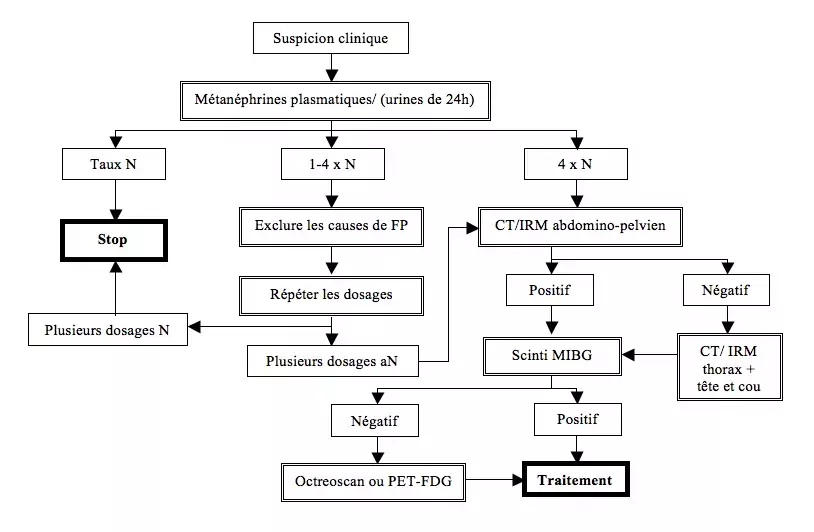
NB : les progrès de l'imagerie ont permis de détecter ~10-25% de formes asymptomatiques | [[File:Phéo.png|center|Phéo.png]] | ||
<p style="text-align: justify">Les dosages plasmatiques (Se 99%, Sp 89%) sont meilleurs que les dosages urinaires de métanéphrines fractionnées (Se 97%, Sp 69%) ou totales (Se 77%, Sp 93%). La recherche de faux positifs comprend la recherche de prise de médocs (TCA, phénoxybenzamine, paracétamol, IPP) et d'IR. On pourra également s'aider du rapport métanéphrines sériques/ catécholamines (R > 0,52 est très en faveur d'un vrai positif). </p><p style="text-align: justify">Reste du bilan en cas d'affirmation de phéochromocytome :</p> | |||
</ | |||
| | |||
< | |||
Les dosages plasmatiques (Se 99%, Sp 89%) sont meilleurs que les dosages urinaires de métanéphrines fractionnées (Se 97%, Sp 69%) ou totales (Se 77%, Sp 93%). La recherche de faux positifs comprend la recherche de prise de médocs (TCA, phénoxybenzamine, paracétamol, IPP) et d'IR. On pourra également s'aider du rapport métanéphrines sériques/ catécholamines (R > 0,52 est très en faveur d'un vrai positif). | |||
Reste du bilan en cas d'affirmation de phéochromocytome : | |||
*Diagnostic génétique systématique | *Diagnostic génétique systématique | ||
*Biologie : glycémie à jeun, Htc, Hb, iono (hyperaldostéronisme secondaire parfois associé) | *Biologie : glycémie à jeun, Htc, Hb, iono (hyperaldostéronisme secondaire parfois associé) | ||
*Examen à la recherche de signes en faveur d'une forme familiale : taches café au lait, doser la calcitonine, calcémie, examen ophtalmo, examen des reins au CT, (IRM de la fosse cérébrale post | *Examen à la recherche de signes en faveur d'une forme familiale : taches café au lait, doser la calcitonine, calcémie, examen ophtalmo, examen des reins au CT, (IRM de la fosse cérébrale post) | ||
== Traitements == | |||
*Contrôler la TA : <u>α-bloquant</u> +- β-bloquant, corriger une hypovolémie par une perf normo-sodée | |||
*<u>Chirurgie</u> (l'HTA persistera chez 30% des patients) | |||
**Surveillance particulière de la TA et de la glycémie en post-op | |||
***En cas d'anapath montrant un néo → suivi annuel sur 10 ans pour détecter les fréquentes métas tardives. | |||
***En cas de tumeur maligne évoluée/ inopérable → pronostic très sombre à court terme (tumeurs Ch et RX résistantes ++). Traitement symptomatique, envisager un tt par MIBG marqué à l'I31. | |||
Version du 27 mai 2014 à 23:32
= tumeurs sécrétant des catécholamines. Elles sont :
- 80-90% : phéochromocytomes, issus de la médullosurrénale (terrain familial dans 12-24%: maladie de von Hippel Lindau, neurofibromatose I, NEM 2, paragangliome isolé héréditaire)
- 10% sont malins
- 90% sont bénins
- 10-20% : paragangliomes (= "phéochromocytomes extra-surrénaliens" développés à partir du SN sympathique, de la base crânienne au plancher pelvien)
Cause rare d'HTA (0,1-0,6% des HTA), leur diag précoce est essentiel du fait de la curabilité chirurgicale, de l'évolution spontanément fatale et du caractère malin dans 10% des cas. Justifie un dépistage en cas de découverte d'incidentalome surrénalien.
Clinique
- HTA ~80% :
- HTA permanente ~60%, ++ sévère/ réfractaire/ instable (→ toujours évoquer un phéochromocytome en cas d'HTA réfractaire ou évoluant par aggravations brutales)
- Crises hypertensives ~30% (→ toujours évoquer un phéochromocytome en cas de crise inexpliquée → risque coronarien, OPH, HH méningée,…)
- Hypotension orthostatique 10-50%
- Céphalées 60-90%
- Palpitations 50-70%
- Sueurs 55-75%
- Pâleur 40-45%
- N+, perte de poids, anxiété, attaques de panique, asthénie 20-40%
- Intolérance au glucose/ hyperglycémie 40%
NB : les progrès de l'imagerie ont permis de détecter ~10-25% de formes asymptomatiques
Les dosages plasmatiques (Se 99%, Sp 89%) sont meilleurs que les dosages urinaires de métanéphrines fractionnées (Se 97%, Sp 69%) ou totales (Se 77%, Sp 93%). La recherche de faux positifs comprend la recherche de prise de médocs (TCA, phénoxybenzamine, paracétamol, IPP) et d'IR. On pourra également s'aider du rapport métanéphrines sériques/ catécholamines (R > 0,52 est très en faveur d'un vrai positif).
Reste du bilan en cas d'affirmation de phéochromocytome :
- Diagnostic génétique systématique
- Biologie : glycémie à jeun, Htc, Hb, iono (hyperaldostéronisme secondaire parfois associé)
- Examen à la recherche de signes en faveur d'une forme familiale : taches café au lait, doser la calcitonine, calcémie, examen ophtalmo, examen des reins au CT, (IRM de la fosse cérébrale post)
Traitements
- Contrôler la TA : α-bloquant +- β-bloquant, corriger une hypovolémie par une perf normo-sodée
- Chirurgie (l'HTA persistera chez 30% des patients)
- Surveillance particulière de la TA et de la glycémie en post-op
- En cas d'anapath montrant un néo → suivi annuel sur 10 ans pour détecter les fréquentes métas tardives.
- En cas de tumeur maligne évoluée/ inopérable → pronostic très sombre à court terme (tumeurs Ch et RX résistantes ++). Traitement symptomatique, envisager un tt par MIBG marqué à l'I31.
- Surveillance particulière de la TA et de la glycémie en post-op