« Oedèmes pulmonaires » : différence entre les versions
Aucun résumé des modifications |
Aucun résumé des modifications |
||
| Ligne 1 : | Ligne 1 : | ||
2 types principaux d'OP, le plus fréquent étant l’OPH. Orientation étiologique : | <p style="text-align: justify;">2 types principaux d'OP, le plus fréquent étant l’OPH. Orientation étiologique :</p> | ||
{| border="1" cellspacing="0" cellpadding="2" style="width: 100%;" | |||
{| border="1" cellspacing="0" cellpadding=" | |||
|- | |- | ||
| style="width:115px;" | | | style="width:115px;" | <p style="text-align: justify;"> </p> | ||
| | style="width:288px;" | <p style="text-align: center;">Oedème pulmonaire hémodynamique</p> | ||
| style="width:211px;" | <p style="text-align: center;">Oedème pulmonaire lésionnel</p> | |||
| style="width:288px;" | | |||
| style="width:211px;" | | |||
|- | |- | ||
| style="width:115px;" | | | style="width:115px;" | <p style="text-align: justify;">Contexte</p> | ||
Contexte | | style="width:288px;" | <p style="text-align: justify;">Terrain cardiaque</p> | ||
| style="width:211px;" | <p style="text-align: justify;">Affection aiguë</p> | |||
| style="width:288px;" | | |||
Terrain cardiaque | |||
| style="width:211px;" | | |||
Affection aiguë | |||
|- | |- | ||
| style="width:115px;" | | | style="width:115px;" | <p style="text-align: justify;">Clinique</p> | ||
Clinique | | style="width:288px;" | <p style="text-align: justify;">Toux, dyspnée, orthopnée, tachypnée, tirage, râles crépitants ++ aux bases, tachycardie, galop, HTA, hypotension artérielle (choc cardiogénique), expectorations mousseuses, oppression/ douleurs thoraciques, signes d'insuffisance cardiaque, signes d'hypervolémie</p> | ||
| style="width:211px;" | <p style="text-align: justify;">Début brutal, tachypnée, tirage, râles crépitants, température</p> | |||
| style="width:288px;" | | |||
Toux, dyspnée, orthopnée, tachypnée, tirage, râles crépitants ++ aux bases, tachycardie, galop, HTA, | |||
| style="width:211px;" | | |||
Début brutal, tachypnée, tirage, râles crépitants, température | |||
|- | |- | ||
| style="width:115px;" | | | style="width:115px;" | <p style="text-align: justify;">Laboratoire</p> | ||
Laboratoire | | style="width:288px;" | <p style="text-align: justify;">Hypoxémie + hypocapnie et alcalose respi (hypercapnie et acidose = signe de gravité)</p><p style="text-align: justify;">Pro-BNP augmentée</p><p style="text-align: justify;">Troponines (si suspicion infarctus)</p> | ||
| style="width:211px;" | <p style="text-align: justify;">Hypoxémie + hypocapnie et alcalose respiratoire</p> | |||
| style="width:288px;" | | |||
Hypoxémie + hypocapnie et alcalose respi (hypercapnie et acidose = signe de gravité) | |||
Pro-BNP augmentée | |||
| style="width:211px;" | | |||
Hypoxémie + hypocapnie et alcalose | |||
|- | |- | ||
| style="width:115px;" | | | style="width:115px;" | <p style="text-align: justify;">ECG</p> | ||
ECG | | style="width:288px;" | <p style="text-align: justify;">Ondes T négatives</p> | ||
| style="width:211px;" | <p style="text-align: justify;">Normal</p> | |||
| style="width:288px;" | | |||
Ondes T négatives | |||
| style="width:211px;" | | |||
|- | |- | ||
| style="width:115px;" | | | style="width:115px;" | <p style="text-align: justify;">RX thorax</p> | ||
RX thorax | | style="width:288px;" | <p style="text-align: justify;">Cardiomégalie</p><p style="text-align: justify;">Surcharge interstitielle bilatérale</p><p style="text-align: justify;">Ailes de papillon (œdème alvéolaire péri-hilaire bilatéral)</p> | ||
| style="width:211px;" | <p style="text-align: justify;">Infiltrats interstitiels puis alvéolaires diffus dans l'ensemble des 2 poumons</p> | |||
| style="width:288px;" | | |||
Cardiomégalie | |||
Surcharge interstitielle bilatérale | |||
Ailes de papillon (œdème alvéolaire péri-hilaire bilatéral) | |||
| style="width:211px;" | | |||
Infiltrats interstitiels puis alvéolaires diffus dans l'ensemble des 2 poumons | |||
|- | |- | ||
| style="width:115px;" | | | style="width:115px;" | | ||
Test thérapeutique au furosémide | Test thérapeutique au furosémide | ||
| style="width:288px;" | | | style="width:288px;" | <p style="text-align: justify;">Bonne réponse</p> | ||
| style="width:211px;" | <p style="text-align: justify;">Pas/peu de réponse</p> | |||
| style="width: | |||
|- | |- | ||
| < | | style="width:115px;" | <p style="text-align: justify;">Cathétérisme droit</p> | ||
| style="width:288px;" | <p style="text-align: justify;">Pression capillaire bloquée : PAPO > 18 mmHg</p> | |||
</ | | style="width:211px;" | <p style="text-align: justify;">P capillaire bloquée : normale</p> | ||
|} | |} | ||
<p style="text-align: justify;"> </p> | |||
== Oedème pulmonaire hémodynamique (OPH) = cardiogénique == | |||
=== Attitude immédiate === | |||
<p style="text-align: justify;">Cf dyspnée, pratiquer une échographie cardiaque dès que possible</p><p style="text-align: justify;">Examens complémentaires à pratiquer immédiatement : prise des paramètres (TA, RR, RC, SatO2), gazométrie, ECG, radiographie thoracique, biologie avec enzymes cardiaques et pro-BNP</p> | |||
=== Diagnostic === | |||
<p style="text-align: justify;">Essentiellement clinique, cf orientation étiologique</p> | |||
=== Prise en charge : LMNOP (lasix, morphine (ou autre antalgique), nitrés, oxygène, position semi-assise) === | |||
*En URGENCE : cf prise en charge d'une insuffisance cardiaque aiguë | |||
**position semi-assise | |||
**O2 3-8l, ventimask 30-100%, CPAP si insuffisant, ventilation mécanique si insuffisant | |||
***Prudence dans l’Oth si BPCO (risque accru d’hypoventilation secondaire avec carbonarcose !) | |||
**Chlorhydrate de morphine IV continu 3-5 mg (sauf si troubles de la conscience) en cas de douleur importante, antalgiques classiques sinon. | |||
**Lasix 40-120 mg IV +- à répéter 10 minutes plus tard si besoin | |||
**Dinitrate d'isosorbide (cedocard) : 10 mg sublingual/ bolus de 2-3 mg IV itératifs jusqu'à normalisation tensionnelle toutes les 3-5 min puis relais IV continu (nitroglycérine 20microg/min à augmenter éventuellement jusqu'à 100 microg/min en cas d'HTA) | |||
**Prise en charge aux soins intensifs si nécessité d'utiliser des amines (choc cardiogénique) | |||
*Rechercher et corriger toute cause déclenchante : | |||
**Écarts de régime désodé | |||
**Modification d'un traitement cardiaque | |||
**Infarctus ('''!! ~25% des OPH ont un infarctus sous-jacent)''' | |||
*Troubles du rythme | |||
**Poussée d'HTA | |||
**Anémie | |||
**Hypervolémie : IRA, hyperhydratation,… | |||
**Médicament cardiotoxique (isofosfamide, cyclophosphamide haute dose, cisplatine, 5FU, interféron, anthracyclines) | |||
**Cardiopathie sous-jacente : ischémique, hypertensive, dilatée, hypertrophique, valvulopathie | |||
*Ensuite: | |||
**Lasix 2-3 x 40 mg/j per os | |||
**Régime sans sel | |||
**+- cedocard 3 x 20 mg/j per os (ou Renitec 10-40 mg/j en 1-2x) | |||
*En cas de TAS < 100 mmHg : | |||
**Echographie cardiaque et/ ou sonde de Swan-Ganz | |||
**Si hypovolémie → remplissage prudent (colloïdes 250 ml en 30-60 min) | |||
**Si choc cardiogénique → cf choc cardiogénique | |||
*Si arythmies → cordarone | |||
== Oedème pulmonaire lésionnel == | |||
=== Etiologies === | |||
*<u>ARDS</u> < sepsis, polytrauma, pneumopathie, trauma, CIVD, choc, radiothérapie, pancréatite, fumée toxique, brûlures, pneumothorax suffocant, circulation extra-corporelle, montée trop rapide en altitude, intox aux opiacés,… | |||
*<u>Hémorragie alvéolaire diffuse</u> | |||
*<u>Infiltration néoplasique</u> : leucostase, lymphangite carcinomateuse | |||
=== L'ARDS : Syndrome de Détresse Respiratoire Aiguë de l'adulte === | |||
<p style="text-align: justify;">!!! URGENCE ABSOLUE !!! Mortalité ~50%</p> | |||
==== Définition ==== | |||
</ | |||
*Hypoxémie sévère : Pa02/ FiO2 < 200 mmHg | |||
*Radiographie compatible avec un œdème pulmonaire (opacification des 2 poumons) | |||
*Absence d'évidence clinique d'OPH ou PAPO < 18 mmHg | |||
<p style="text-align: justify;">Dans le cas ou la PaO2/FiO2 est = 200-300 mmHg : ALI (= Acute Lung Injury).</p> | |||
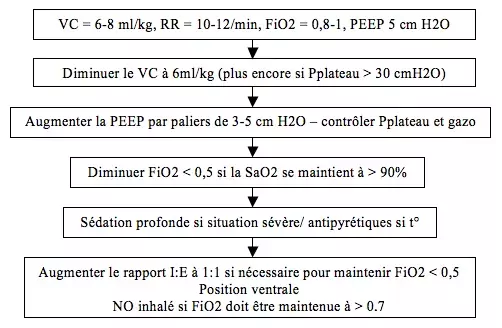
==== Prise en charge en urgence ==== | |||
*'''Intubation et ventilation mécanique''' | |||
*Débuter avec FiO2 0,8-1 selon gazométrie | |||
**VC limité à 6-8 ml/kg avec des pressions de plateau impérativement < 30 cm H2O, on peut au besoin diminuer le VC même si la PaCO2 s'élève (hypercapnie permissive) | |||
**PEEP à augmenter par paliers de 3-5mmH2O, max 20 mmH2O (éviter surdistension des alvéoles non collabées) | |||
**! ne modifier qu'un paramètre à la fois et effectuer 10 min plus tard un contrôle des gaz sanguins, des pressions dans les voies aériennes et de la stabilité hémodynamique | |||
*Diminution de la consommation d'O2: antipyrétiques si fièvre, sédatifs dans les cas graves | |||
*Position ventrale | |||
*'''Maintien de la stabilité hémodynamique et traiter éventuel choc''' | |||
Identification et traitement de la cause si possible (ABth, corticoïdes,…) | |||
*'''Transfert en USI dès que possible''' | |||
[[File:ARDS.png|center|ARDS]] | |||
| | |||
| | |||
---- | ---- | ||
<p style="text-align: justify;">Auteur : Shanan Khairi, MD</p> | |||
Auteur : Shanan Khairi, MD | |||
Version du 4 octobre 2014 à 15:20
2 types principaux d'OP, le plus fréquent étant l’OPH. Orientation étiologique :
|
Oedème pulmonaire hémodynamique |
Oedème pulmonaire lésionnel |
Contexte |
Terrain cardiaque |
Affection aiguë |
Clinique |
Toux, dyspnée, orthopnée, tachypnée, tirage, râles crépitants ++ aux bases, tachycardie, galop, HTA, hypotension artérielle (choc cardiogénique), expectorations mousseuses, oppression/ douleurs thoraciques, signes d'insuffisance cardiaque, signes d'hypervolémie |
Début brutal, tachypnée, tirage, râles crépitants, température |
Laboratoire |
Hypoxémie + hypocapnie et alcalose respi (hypercapnie et acidose = signe de gravité) Pro-BNP augmentée Troponines (si suspicion infarctus) |
Hypoxémie + hypocapnie et alcalose respiratoire |
ECG |
Ondes T négatives |
Normal |
RX thorax |
Cardiomégalie Surcharge interstitielle bilatérale Ailes de papillon (œdème alvéolaire péri-hilaire bilatéral) |
Infiltrats interstitiels puis alvéolaires diffus dans l'ensemble des 2 poumons |
|
Test thérapeutique au furosémide |
Bonne réponse |
Pas/peu de réponse |
Cathétérisme droit |
Pression capillaire bloquée : PAPO > 18 mmHg |
P capillaire bloquée : normale |
Oedème pulmonaire hémodynamique (OPH) = cardiogénique
Attitude immédiate
Cf dyspnée, pratiquer une échographie cardiaque dès que possible
Examens complémentaires à pratiquer immédiatement : prise des paramètres (TA, RR, RC, SatO2), gazométrie, ECG, radiographie thoracique, biologie avec enzymes cardiaques et pro-BNP
Diagnostic
Essentiellement clinique, cf orientation étiologique
Prise en charge : LMNOP (lasix, morphine (ou autre antalgique), nitrés, oxygène, position semi-assise)
- En URGENCE : cf prise en charge d'une insuffisance cardiaque aiguë
- position semi-assise
- O2 3-8l, ventimask 30-100%, CPAP si insuffisant, ventilation mécanique si insuffisant
- Prudence dans l’Oth si BPCO (risque accru d’hypoventilation secondaire avec carbonarcose !)
- Chlorhydrate de morphine IV continu 3-5 mg (sauf si troubles de la conscience) en cas de douleur importante, antalgiques classiques sinon.
- Lasix 40-120 mg IV +- à répéter 10 minutes plus tard si besoin
- Dinitrate d'isosorbide (cedocard) : 10 mg sublingual/ bolus de 2-3 mg IV itératifs jusqu'à normalisation tensionnelle toutes les 3-5 min puis relais IV continu (nitroglycérine 20microg/min à augmenter éventuellement jusqu'à 100 microg/min en cas d'HTA)
- Prise en charge aux soins intensifs si nécessité d'utiliser des amines (choc cardiogénique)
- Rechercher et corriger toute cause déclenchante :
- Écarts de régime désodé
- Modification d'un traitement cardiaque
- Infarctus (!! ~25% des OPH ont un infarctus sous-jacent)
- Troubles du rythme
- Poussée d'HTA
- Anémie
- Hypervolémie : IRA, hyperhydratation,…
- Médicament cardiotoxique (isofosfamide, cyclophosphamide haute dose, cisplatine, 5FU, interféron, anthracyclines)
- Cardiopathie sous-jacente : ischémique, hypertensive, dilatée, hypertrophique, valvulopathie
- Ensuite:
- Lasix 2-3 x 40 mg/j per os
- Régime sans sel
- +- cedocard 3 x 20 mg/j per os (ou Renitec 10-40 mg/j en 1-2x)
- En cas de TAS < 100 mmHg :
- Echographie cardiaque et/ ou sonde de Swan-Ganz
- Si hypovolémie → remplissage prudent (colloïdes 250 ml en 30-60 min)
- Si choc cardiogénique → cf choc cardiogénique
- Si arythmies → cordarone
Oedème pulmonaire lésionnel
Etiologies
- ARDS < sepsis, polytrauma, pneumopathie, trauma, CIVD, choc, radiothérapie, pancréatite, fumée toxique, brûlures, pneumothorax suffocant, circulation extra-corporelle, montée trop rapide en altitude, intox aux opiacés,…
- Hémorragie alvéolaire diffuse
- Infiltration néoplasique : leucostase, lymphangite carcinomateuse
L'ARDS : Syndrome de Détresse Respiratoire Aiguë de l'adulte
!!! URGENCE ABSOLUE !!! Mortalité ~50%
Définition
- Hypoxémie sévère : Pa02/ FiO2 < 200 mmHg
- Radiographie compatible avec un œdème pulmonaire (opacification des 2 poumons)
- Absence d'évidence clinique d'OPH ou PAPO < 18 mmHg
Dans le cas ou la PaO2/FiO2 est = 200-300 mmHg : ALI (= Acute Lung Injury).
Prise en charge en urgence
- Intubation et ventilation mécanique
- Débuter avec FiO2 0,8-1 selon gazométrie
- VC limité à 6-8 ml/kg avec des pressions de plateau impérativement < 30 cm H2O, on peut au besoin diminuer le VC même si la PaCO2 s'élève (hypercapnie permissive)
- PEEP à augmenter par paliers de 3-5mmH2O, max 20 mmH2O (éviter surdistension des alvéoles non collabées)
- ! ne modifier qu'un paramètre à la fois et effectuer 10 min plus tard un contrôle des gaz sanguins, des pressions dans les voies aériennes et de la stabilité hémodynamique
- Diminution de la consommation d'O2: antipyrétiques si fièvre, sédatifs dans les cas graves
- Position ventrale
- Maintien de la stabilité hémodynamique et traiter éventuel choc
Identification et traitement de la cause si possible (ABth, corticoïdes,…)
- Transfert en USI dès que possible
Auteur : Shanan Khairi, MD