Myélome multiple
Le myélome multipe (= MM = plasmocytome médullaire disséminé = maladie de Kahler) est une prolifération maligne d'un clone plasmocytaire, principalement intramédullaire et produisant habituellement des paraprotéines. Il représente > 95% des plasmocytomes.
Son incidence, de 3 à 5/ 100.000 habitants/ an, augmente avec l'âge (5/ 100.000 habitants/ an à 50 ans, 20/ 100.000 habitants/ an à 80 ans), l'âge moyen du diagnostic étant de 60 à 65 ans. On note une prédominance masculine et ethnique (noirs [2x] > blancs > asiatiques).
Il représente 1 à 1,5% de l'ensemble des néoplasies (cause de 2% de leur mortalité) et 10% des néoplasies hématologiques (cause de 20% de leur mortalité).
Il est incurable et d'évolution irrémédiablement fatale, l'espérance de vie variant de quelques mois à 5 ans selon les séries (médiane de ~ 3 ans).
Etiologies
L'étiologie est inconnue (facteurs suspectés : radiations ionisantes, agents chimiques, pathologies inflammatoires chroniques, HHV8, génétique,…).
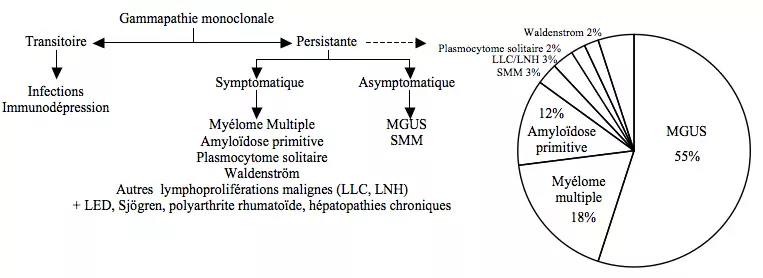
On définit des états "pré-myélome" :
- MM "indolent" (SMM) : évolue à 60% vers le MM
- Plasmocytome solitaire médullaire (66% localisés à la colonne) : évolue à 50-75% vers le MM
- Plasmocytome extra-médullaire : évolue à 20% vers le MM
- MGUS (gammapathie monoclonale de signification indéterminée) : évolution vers le MM de 1%/ an
- Amyloïdose primaire par production de chaînes légères : évolution rare
Cependant, la majorité des MM surviennent de novo.
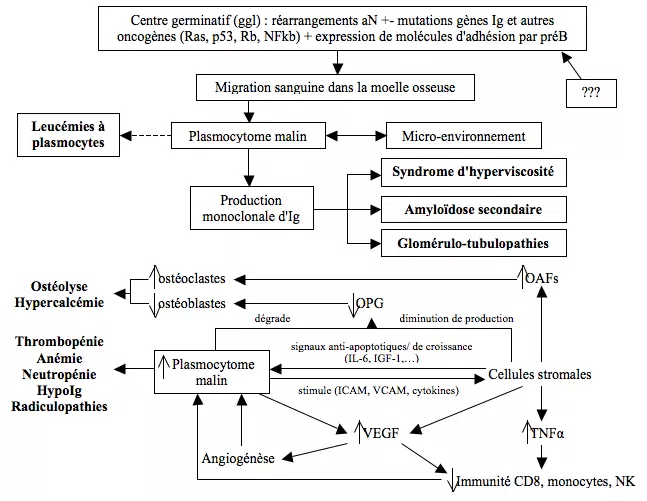
Physiopathogénie
Classification
Selon la paraprotéine sécrétée : IgG (55%), IgA (22%), IgD (2%), IgM (0,5%), IgE (< 0,01%), biclonal (1%), myélome de Bence-Jones = à chaînes légères (20%), non sécrétant (~1%).
Clinique
- Douleurs osseuses (++ colonne/ thorax) 75%, tassements vertébraux, fractures pathologiques
- Fatigue, faiblesse, pâleur 50%
- Perte de poids 24%
- Radiculopathies compressives 5%
- Infections opportunistes 10% (++ pneumonies et septicémies à pneumocoque, H. Influenzae, E. Coli)
- Signes d'insuffisance rénale ou de syndrome néphrotique (poly ou nycturie, anasarque,…) 10%
- Syndrome d'hyperviscosité (ralentissement cognitif, troubles visuels, purpura, hémorragies,…)
- Symptômes d'hypercalcémie aiguë 10%
- Rares : fièvre, hépato- ou splénomégalie, neuropathies périphériques, encéphalopathie, pleuro-pneumopathies, éruptions cutanées,…
Complications rares
- Leucémie à plasmocytes
- Diagnostic : plasmocytes > 2.10^9/ l ou > 20% de la formule
- La majorité de ces leucémies surviennent de novo, 1-5% d'entre-elles surviennent sur un MM
- Maladie très agressive : survie < 6 mois
- Cryoglobulinémie
- Clinique : ulcères des membres inférieurs, phénomène de Raynaud, vasculite et gangrène, insuffisance rénale
- Traitement = éviter le froid +- corticothérapie
- Syndrome POEMS =
- Polyneuropathie démyélinisante + Ostéoporose + Endocrinopathie (diabète et/ ou insuffisance surrénalienne) + protéines Monoclonales + Skin changes (œdèmes, anasarque, hyperpigmentation,…)
- Traitement = radiothérapie agressive des lésions
Eléments para-cliniques
- Biologie
- Anémie Nchrome Ncytaire inexpliquée (60%) +- rouleaux érythrocytaires
- Leucopénie (20%), thrombopénie (5%)
- Augmentation de la VS, CRP, LDH
- Hypercalcémie (20%)
- Insuffisance rénale (25%)
- Hypoalbuminémie
- Syndrome secondaire de déficience en anticorps (90%)
- Hyper-β2-microglobulinémie
- Electrophorèse des protéines sériques et urinaires + immunofixation
- Pic monoclonal présent dans 97% (22% de protéines de Bence-Jones isolées)
- Urines de 24 heures
- Protéinurie de Bence-Jones (70% des MM à IgG et IgA, 100% des M de Bence-Jones)
- Hyper-β2-microglobinurie
- Radiographies de tout le squelette
- Foyers d'ostéolyse, fractures, tassements
- "lésions lytiques à l'emporte-pièce" :
- Ostéoporose
- Rare : ostéocondensations (3%, ++ POEMS)
- CT-scanner osseux
- Si radiographies négatives avec douleurs osseuses
- Ponction de moelle osseuse
- Myélogramme : plasmocytose dystrophique focale ou diffuse
- Caryotype : association à des anomalies des chromosomes 1/4/11/13/14, monosomie, trisomie
- Biologie moléculaire : Ig monoclonales, anomalies de Myc/Ras/Bcl2/p53
- Colorations immunohistochimiques : Ig monoclonales
- Biopsie osseuse
- En cas de ponction négative ou douteuse
Critères diagnostiques
- Du Myélome multiple
- Présence d'Ig monoclonales sériques ou protéinurie de Bence-Jones
- > 10% de plasmatocytes sur fottis de moelle osseuse
- Signe(s) de faillite tissulaire : foyers d'ostéolyse, hypercalcémie, anémie, IR
- Du SMM :
- Présence d'Ig monoclonales sériques > 3,5 g/ dl et/ ou > 10% de plasmocytes sur frottis de moelle osseuse
- Pas de signe de faillite tissulaire
- Du MGUS :
- Présence d'Ig monoclonales sériques < 3,5 g/ dl
- Présence de < 10% de plasmocytes sur frottis de moelle osseuse
- Pas de signe de faillite tissulaire
DIAGNOSTIC DIFFERENTIEL DES GAMMAPATHIES MONOCLONALES
Stadifications et pronostic
Stadification ISS – IPI
|
|
Survie médiane (mois) |
Stade I |
β-microglobulinémie < 3,5 mg/ l et albuminémie > 3,5 g/ dl |
62 |
Stade II |
Ne répondant pas aux stades I ou III |
44 |
Stade III |
β-microglobulinémie > 5,5 mg/ l |
29 |
Stadification de Durie-Salmon
Stade I Masse tumorale faible (< 0,6.10^12/ m²) |
Hb > 10 g/ dl + calcémie normale + 0 ou 1 lésion ostéolytique + taux d'Ig monoclonale bas (IgG < 5 g/ dl ou IgA < 3 g/ dl ou protéinurie de Bence-Jones < 4 g/ 24 heures) |
A : créatininémie < 2 mg/ dl
B: créatininémie > 2 mg/ dl |
Stade II Masse tumorale intermédiaire |
Ne répond pas aux critères des stades I ou III | |
Stade III Masse tumorale élevée (> 1,2.10^12/ m²) |
Hb < 8,5 g/ dl ou hypercalcémie ou > 1 foyer ostéolytique ou IgG > 7g/ dl ou IgA > 5 g/ dl ou protéinurie de Bence-Jones > 12 g/ 24 heures |
Autres facteurs pronostics
Risque |
Paramètre |
Survie médiane |
Faible |
β-microglobulinémie < 6 mg/ l et CRP < 6 mg/ l |
54 mois |
Moyen |
β-microglobulinémie > 6 mg/ l ou CRP > 6 mg/ l |
27 mois |
Elevé |
β-microglobulinémie > 6 mg/ l et CRP > 6 mg/ l |
6 mois |
Faible |
Age < 60 ans |
5 ans |
Elevé |
Age > 60 ans ou plaquettes < 130.10^9/ l ou hyperLDH |
< 2 ans |
Prise en charge thérapeutique - Traitements
Schémas classiques
- Patients < 65 ans :
- Vincristine – Adriamycine – Dexaméthasone (VAD) x 4-6
- Si réfractaire : thalidomide + dexaméthasone
- Patients > 65 ans :
- Melphalan (6-9 mg/ m²/ jour) + prednisolone (40-100 mg/ jour) sur 4 jours 1x/ mois sur 9-12 mois
- Si réfractaire : thalidomide + dexaméthasone
- Alternatives : autres associations, adjoindre cyclophosphamide, maintenir la prednisone entre les cures, associations de lenamidomide/ dexaméthasone/ bortezomib, associations de melphalan/ bortezomib/ dexaméthasone
- +- radiothérapie locale ou totale +- INF-α (maintenance durant les phases de plateau) +- greffe de moelle osseuse auto/hétérologue
Traitements symptomatiques
- Douleurs ou lésions osseuses :
- Radiothérapie locale, chirurgie orthopédique, anti-inflammatoires non stéroïdiens (si fonction rénale OK), opiacés, corset,…
- Bisphosphonates ++ en prophylaxie, ++ en IV
- Principale complication : ostéonécrose idiopathique de la mâchoire (→ prévention par soins dentaires avant le traitement, pas de soins dentaires durant le traitement, hygiène buccale)
- Autres complications : glomérulosclérose, syndrome néphrotique, insuffisance rénale → monitorer la fonction rénale, en cas d'insuffisance rénale préalable : préférer le zometa
- Insuffisance rénale : réhydratation, dialyse
- Anémie : transfusions, EPO si Hb < 10 g/ l
- Hypercalcémie : réhydratation + diurétiques de l'anse +- bisphosphonates
- Infections : antibiothérapie "généreuse" en aigu, vaccinations prophylactiques (grippe saisonnière, pneumocoque, H. Influenzae,…) +- Ig IV en prophylaxie
- Syndrome d'hyperviscosité : plasmaphérèse
- Compression spino-radiculaire (urgence !) : dexaméthasone, radiothérapie locale, chirurgie
Suivi des états "pré-MM" (SMM, MGUS !)
Monitoring 1x/ 3 mois à 1 an : électrophorèse sérum et urines + immunofixation, hémogramme, fonction rénale, radiographies, myélogramme.
Auteur(s)
Shanan Khairi, MD