« Myélome multiple » : différence entre les versions
(Page créée avec « = plasmocytome médullaire disséminé = maladie de Kahler (> 95% des plasmocytomes) = prolifération maligne d'un clone plasmocytaire principalement intramédullaire et prod... ») |
Aucun résumé des modifications |
||
| Ligne 1 : | Ligne 1 : | ||
= plasmocytome médullaire disséminé = maladie de Kahler (> 95% des plasmocytomes) = prolifération maligne d'un clone plasmocytaire principalement intramédullaire et produisant habituellement des paraprotéines. | <p style="text-align: justify">= plasmocytome médullaire disséminé = maladie de Kahler (> 95% des plasmocytomes) = prolifération maligne d'un clone plasmocytaire principalement intramédullaire et produisant habituellement des paraprotéines.</p><p style="text-align: justify">Son incidence, de 3-5/100.000 hab/an, augmente avec l'âge (5/100.000 hab/ an à 50 ans, 20/ 100.000 hab/an à 80 ans). L'âge moyen du diag est de 60-65 ans. Prédominance masculine, noirs (2x) > blancs > asiats. Représente 1-1,5% des néos, cause de 2% de leur mortalité. Représente 10% des néos hématologiques, cause 20% de leur mortalité.</p><p style="text-align: justify"><u>Incurable, d'évolution irrémédiablement fatale</u>, l'espérance de vie est de qq mois-5 ans (médiane ~3ans).</p> | ||
== Etiologies == | |||
<p style="text-align: justify">Etiologie indéterminée (suspects : radiations ionisantes, agents chimiques, pathos inflammatoires chroniques, HHV8, génétique,…).</p><p style="text-align: justify">On définit des états "pré-myélome" :</p> | |||
*SMM : évolue à 60% vers le MM | |||
Son incidence, de 3-5/100.000 hab/an, augmente avec l'âge (5/100.000 hab/ an à 50 ans, 20/ 100.000 hab/an à 80 ans). L'âge moyen du diag est de 60-65 ans. Prédominance masculine, noirs (2x) > blancs > asiats. Représente 1-1,5% des néos, cause de 2% de leur mortalité. Représente 10% des néos hématologiques, cause 20% de leur mortalité. | *Plasmocytome solitaire médullaire (66% localisés à la colonne) : évolue à 50-75% vers le MM | ||
*Plasmocytome extra-médullaire : évolue à 20% vers le MM | |||
*MGUS (gammapathie monoclonale de signification indéterminée) : évolution vers le MM de 1%/an | |||
*Amyloïdose primaire par production de chaînes légères : évolution rare | |||
<u>Incurable, d'évolution irrémédiablement fatale</u>, l'espérance de vie est de qq mois-5 ans (médiane ~3ans). | <p style="text-align: justify">Mais la majorité des MM surviennent de novo.</p> | ||
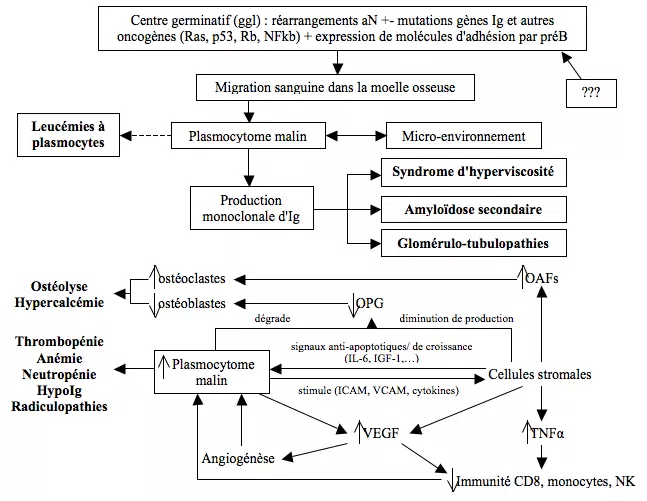
== Physiopathogénie == | |||
<p style="text-align: center">[[File:MM.png]]</p> | |||
== Classification == | |||
== | <p style="text-align: justify">Selon la paraprotéine sécrétée : IgG (55%), IgA (22%), IgD (2%), IgM (0,5%), IgE (< 0,01%), biclonal (1%), myélome de Bence-Jones = à chaînes légères (20%), non sécrétant (~1%).</p> | ||
== Clinique == | |||
Etiologie indéterminée (suspects : radiations ionisantes, agents chimiques, pathos inflammatoires chroniques, HHV8, génétique,…). | |||
On définit des états "pré-myélome" : | |||
*SMM : évolue à 60% vers le MM | |||
*Plasmocytome solitaire médullaire (66% localisés à la colonne) : évolue à 50-75% vers le MM | |||
*Plasmocytome extra-médullaire : évolue à 20% vers le MM | |||
*MGUS (gammapathie monoclonale de signification indéterminée) : évolution vers le MM de 1%/an | |||
*Amyloïdose primaire par production de chaînes légères : évolution rare | |||
Mais la majorité des MM surviennent de novo. | |||
</ | |||
< | |||
</ | |||
< | |||
Selon la paraprotéine sécrétée : IgG (55%), IgA (22%), IgD (2%), IgM (0,5%), IgE (< 0,01%), biclonal (1%), myélome de Bence-Jones = à chaînes légères (20%), non sécrétant (~1%). | |||
== | |||
*D+ osseuses (++ colonne/ thorax) 75%, tassements vertébraux, fractures pathologiques | *D+ osseuses (++ colonne/ thorax) 75%, tassements vertébraux, fractures pathologiques | ||
| Ligne 363 : | Ligne 22 : | ||
*Syndrome d'hyperviscosité (ralentissement cognitif, tr visuels, purpura, HH,…) | *Syndrome d'hyperviscosité (ralentissement cognitif, tr visuels, purpura, HH,…) | ||
*Symptômes d'hypercalcémie aiguë 10% | *Symptômes d'hypercalcémie aiguë 10% | ||
*Rares : t°, hépato/splénomégalie, neuropathies périphériques, encéphalopathie, pleuro-pneumopathies, éruptions cutanées,… | *Rares : t°, hépato/splénomégalie, neuropathies périphériques, encéphalopathie, pleuro-pneumopathies, éruptions cutanées,… | ||
== | == Complications rares == | ||
*<u>Leucémie à plasmocytes</u> | *<u>Leucémie à plasmocytes</u> | ||
**Diag : plasmocytes > 2.10^9/l ou > 20% de la formule | |||
**La majorité de ces leucémies surviennent de novo, 1-5% d'entre-elles surviennent sur un MM | |||
**Maladie très agressive : survie < 6 mois | |||
*<u>Cryoglobulinémie</u> | *<u>Cryoglobulinémie</u> | ||
**Clinique : ulcères MI, phénomène de Raynaud, vasculite et gangrène, IR | |||
**Tt = éviter le froid +- corticoth | |||
*<u>Syndrome POEMS</u> = | *<u>Syndrome POEMS</u> = | ||
**Polyneuropathie démyélinisante + Ostéoporose + Endocrinopathie (diabète et/ou insuffisance surrénalienne) + protéines Monoclonales + Skin changes (œdèmes, anasarque, hyperpigmentation,…) | |||
**Tt = RXth agressive des lésions | |||
== Eléments para-cliniques == | |||
== | |||
*<u>BIOLOGIE</u> | |||
**'''Anémie''' Nchrome Ncytaire inexpliquée (60%) +- rouleaux érythrocytaires | |||
**Leucopénie (20%), thrombopénie (5%) | |||
**Augmentation de la VS/ CRP/ LDH | |||
**'''Hypercalcémie''' (20%) | |||
**'''Insuffisance rénale '''(25%) | |||
**Hypoalbuminémie | |||
**Syndrome secondaire de déficience en Ac (90%) | |||
**Hyper-β2-microglobulinémie | |||
*<u>ELECTROPHORESE DES PROTEINES SERIQUES ET URINAIRES + IMMUNOFIXATION</u> | *<u>ELECTROPHORESE DES PROTEINES SERIQUES ET URINAIRES + IMMUNOFIXATION</u> | ||
**Pic monoclonal présent dans 97% (22% de protéines de Bence-Jones isolées) | |||
*<u>URINES DE 24h</u> | *<u>URINES DE 24h</u> | ||
**Protéinurie de Bence-Jones (70% des MM à IgG et IgA, 100% des M de Bence-Jones) | |||
**Hyper-β2-microglobinurie | |||
Hyper-β2-microglobinurie | |||
*<u>RX DE TOUT LE SQUELETTE</u> | *<u>RX DE TOUT LE SQUELETTE</u> | ||
**Foyers d'ostéolyse, fractures, tassements | |||
**"lésions lytiques à l'emporte-pièce" : | |||
**Ostéoporose | |||
**Rare : ostéocondensations (3%, ++ POEMS) | |||
*<u>CT DE TOUT LE SQUELETTE</u> | *<u>CT DE TOUT LE SQUELETTE</u> | ||
**Si RX négatives avec d+ osseuses | |||
*<u>PONCTION DE MOELLE OSSEUSE</u> | *<u>PONCTION DE MOELLE OSSEUSE</u> | ||
**Myélogramme : plasmocytose dystrophique focale/ diffuse | |||
**Caryotype : association à des aN des ch 1/4/11/13/14, monosomie/ trisomie | |||
**Biologie moléculaire : Ig monoclonales, expression/ aN de Myc/Ras/Bcl2/p53 | |||
**Colorations immunohistochimiques : Ig monoclonales | |||
*<u>BIOPSIE OSSEUSE</u> | *<u>BIOPSIE OSSEUSE</u> | ||
**En cas de ponction négative/ douteuse | |||
== Critères diagnostiques == | |||
== | |||
| *'''Du Myélome multiple''' | ||
**'''Présence d'Ig monoclonales sériques/ protéinurie de Bence-Jones''''''<u></u>''' | |||
**'''<u>></u> 10% de plasmatocytes sur fottis de moelle osseuse | |||
**'''Signe(s) de faillite tissulaire : foyers d'ostéolyse/ hypercalcémie/ anémie/ IR''' | |||
<p style="text-align: justify"> </p> | |||
*Du SMM : | |||
**Présence d'Ig monoclonales sériques <u>></u> 3,5g/dl et/ou <u>></u> 10% de plasmocytes sur frottis de moelle osseuse | |||
**Pas de signe de faillite tissulaire | |||
*Du MGUS : | |||
**Présence d'Ig monoclonales sériques < 3,5g/dl | |||
**Présence de < 10% de plasmocytes sur frottis de moelle osseuse | |||
**Pas de signe de faillite tissulaire | |||
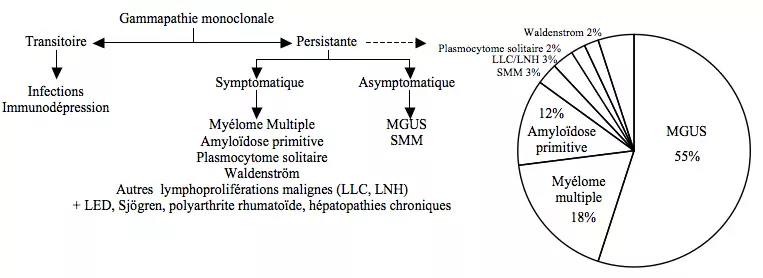
== DIAGNOSTIC DIFFERENTIEL DES GAMMAPATHIES MONOCLONALES == | == DIAGNOSTIC DIFFERENTIEL DES GAMMAPATHIES MONOCLONALES == | ||
<p style="text-align: center">[[File:MM2.png]]</p> | |||
== Stadifications et pronostic == | |||
=== Stadification ISS – IPI === | |||
{| border="1" cellspacing="0" | {| style="width: 99%" border="1" cellpadding="6" cellspacing="0" align="center" | ||
|- | |- | ||
| style="width:64px | | style="width:64px" | <p style="text-align: justify"> </p> | ||
| | style="width:369px" | <p style="text-align: justify"> </p> | ||
| style="width:187px" | <p style="text-align: justify">Survie médiane (mois)</p> | |||
| style="width:369px | |||
| |||
| style="width:187px | |||
Survie médiane (mois) | |||
|- | |- | ||
| style="width:64px | | style="width:64px" | <p style="text-align: justify">Stade I</p> | ||
Stade I | | style="width:369px" | <p style="text-align: justify">β-microglobulinémie < 3,5 mg/l et albuminémie <u>></u> 3,5 g/dl</p> | ||
| style="width:187px" | <p style="text-align: justify">62</p> | |||
| style="width:369px | |||
β-microglobulinémie < 3,5 mg/l et albuminémie <u>></u> 3,5 g/dl | |||
| style="width:187px | |||
62 | |||
|- | |- | ||
| style="width:64px | | style="width:64px" | <p style="text-align: justify">Stade II</p> | ||
Stade II | | style="width:369px" | <p style="text-align: justify">Ne répondant pas aux stades I ou III</p> | ||
| style="width:187px" | <p style="text-align: justify">44</p> | |||
| style="width:369px | |||
Ne répondant pas aux stades I ou III | |||
| style="width:187px | |||
44 | |||
|- | |- | ||
| style="width:64px | | style="width:64px" | <p style="text-align: justify">Stade III</p> | ||
Stade III | | style="width:369px" | <p style="text-align: justify">β-microglobulinémie <u>></u> 5,5 mg/l</p> | ||
| style="width:187px" | <p style="text-align: justify">29</p> | |||
| style="width:369px | |||
β-microglobulinémie <u>></u> 5,5 mg/l | |||
| style="width:187px | |||
29 | |||
|} | |} | ||
=== Stadification de Durie-Salmon === | |||
{| style="width: 99%" border="1" cellpadding="6" cellspacing="0" align="center" | |||
{| border="1" cellspacing="0" | |||
|- | |- | ||
| style="width:177px | | style="width:177px" | <p style="text-align: justify"><u>Stade I</u></p><p style="text-align: justify">Masse tumorale faible</p><p style="text-align: justify">(< 0,6.10^12/m²)</p> | ||
<u>Stade I</u> | | style="width:321px" | <p style="text-align: justify">Hb > 10g/dl + calcémie N + 0-1 lésion ostéolytique + taux d'Ig monoclonale bas (IgG < 5g/dl ou IgA < 3g/dl ou PBJ < 4g/24h)</p> | ||
| rowspan="3" style="width:121px" | <p style="text-align: justify"> </p><p style="text-align: justify"> </p><p style="text-align: justify">A : créat <u><</u> 2mg/dl</p><p style="text-align: justify"> </p><p style="text-align: justify"> </p><p style="text-align: justify">B: créat > 2mg/dl</p> | |||
Masse tumorale faible | |||
(< 0,6.10^12/m²) | |||
| style="width:321px | |||
Hb > 10g/dl + calcémie N + 0-1 lésion ostéolytique + taux d'Ig monoclonale bas (IgG < 5g/dl ou IgA < 3g/dl ou PBJ < 4g/24h) | |||
| rowspan="3" style="width:121px | |||
| |||
| |||
A : créat <u><</u> 2mg/dl | |||
| |||
| |||
B: créat > 2mg/dl | |||
|- | |- | ||
| style="width:177px | | style="width:177px" | <p style="text-align: justify"><u>Stade II</u></p><p style="text-align: justify">Masse tumorale intermédiaire</p> | ||
<u>Stade II</u> | | style="width:321px" | <p style="text-align: justify">Ne répond pas aux critères des stades I ou III</p> | ||
Masse tumorale intermédiaire | |||
| style="width:321px | |||
Ne répond pas aux critères des stades I ou III | |||
|- | |- | ||
| style="width:177px | | style="width:177px" | <p style="text-align: justify"><u>Stade III</u></p><p style="text-align: justify">Masse tumorale élevée</p><p style="text-align: justify">(> 1,2.10^12/m²)</p> | ||
<u>Stade III</u> | | style="width:321px" | <p style="text-align: justify">Hb < 8,5g/dl ou hyperCa ou > 1 foyer ostéolytique ou IgG > 7g/dl ou IgA > 5g/dl ou PBJ > 12g/24h</p> | ||
Masse tumorale élevée | |||
(> 1,2.10^12/m²) | |||
| style="width:321px | |||
Hb < 8,5g/dl ou hyperCa ou > 1 foyer ostéolytique ou IgG > 7g/dl ou IgA > 5g/dl ou PBJ > 12g/24h | |||
|} | |} | ||
=== Autres facteurs pronostics === | |||
{| style="width: 99%" border="1" cellpadding="6" cellspacing="0" align="center" | |||
{| border="1" cellspacing="0" | |||
|- | |- | ||
| style="width:83px | | style="width:83px" | <p style="text-align: justify">Risque</p> | ||
Risque | | style="width:416px" | <p style="text-align: justify">Paramètre</p> | ||
| style="width:121px" | <p style="text-align: justify">Survie médiane</p> | |||
| style="width:416px | |||
Paramètre | |||
| style="width:121px | |||
Survie médiane | |||
|- | |- | ||
| style="width:83px | | style="width:83px" | <p style="text-align: justify">Faible</p> | ||
Faible | | style="width:416px" | <p style="text-align: justify">β-microglobulinémie < 6mg/l et CRP < 6 mg/l</p> | ||
| style="width:121px" | <p style="text-align: justify">54 mois</p> | |||
| style="width:416px | |||
β-microglobulinémie < 6mg/l et CRP < 6 mg/l | |||
| style="width:121px | |||
54 mois | |||
|- | |- | ||
| style="width:83px | | style="width:83px" | <p style="text-align: justify">Moyen</p> | ||
Moyen | | style="width:416px" | <p style="text-align: justify">β-microglobulinémie <u>></u> 6mg/l ou CRP <u>></u> 6 mg/l</p> | ||
| style="width:121px" | <p style="text-align: justify">27 mois</p> | |||
| style="width:416px | |||
β-microglobulinémie <u>></u> 6mg/l ou CRP <u>></u> 6 mg/l | |||
| style="width:121px | |||
27 mois | |||
|- | |- | ||
| style="width:83px | | style="width:83px" | <p style="text-align: justify">Elevé</p> | ||
Elevé | | style="width:416px" | <p style="text-align: justify">β-microglobulinémie <u>></u> 6mg/l et CRP <u>></u> 6 mg/l</p> | ||
| style="width:121px" | <p style="text-align: justify">6 mois</p> | |||
| style="width:416px | |||
β-microglobulinémie <u>></u> 6mg/l et CRP <u>></u> 6 mg/l | |||
| style="width:121px | |||
6 mois | |||
|- | |- | ||
| style="width:83px | | style="width:83px" | <p style="text-align: justify">Faible</p> | ||
Faible | | style="width:416px" | <p style="text-align: justify">Age < 60 ans</p> | ||
| style="width:121px" | <p style="text-align: justify">5 ans</p> | |||
| style="width:416px | |||
Age < 60 ans | |||
| style="width:121px | |||
5 ans | |||
|- | |- | ||
| style="width:83px | | style="width:83px" | <p style="text-align: justify">Elevé</p> | ||
Elevé | | style="width:416px" | <p style="text-align: justify">Age <u>></u> 60 ans ou Pq < 130.10^9/l ou hyperLDH</p> | ||
| style="width:121px" | <p style="text-align: justify">< 2 ans</p> | |||
| style="width:416px | |||
Age <u>></u> 60 ans ou Pq < 130.10^9/l ou hyperLDH | |||
| style="width:121px | |||
< 2 ans | |||
|} | |} | ||
== Prise en charge thérapeutique == | |||
== | |||
=== Schémas classiques === | |||
*Patients < 65 ans : | |||
*Vincristine – Adriamycine – Dexaméthasone (VAD) x 4-6 | |||
*Patients < 65 ans | *Si réfractaire : thalidomide + dexaméthasone | ||
*Patients <u>></u> 65 ans : | |||
*Melphalan (6-9mg/m²/j) + prednisolone (40-100mg/j) sur 4j 1x/mois sur 9-12 mois | |||
*Si réfractaire : thalidomide + dexaméthasone | |||
*Alternatives : autres associations, adjoindre cyclophosphamide, maintenir la prednisone entre les cures, associations de lenamidomide/ dexaméthasone/ bortezomib, associations de melphalan/ bortezomib/ dexaméthasone | |||
*Patients <u>></u> 65 ans | |||
*Alternatives : autres associations, adjoindre cyclophosphamide, maintenir la prednisone entre les cures, associations de lenamidomide/ dexaméthasone/ bortezomib, associations de melphalan/ bortezomib/ dexaméthasone | |||
*+- RXth locale/ totale +- INF-α (maintenance durant les phases de plateau) +- greffe de moelle osseuse auto/hétérologue | *+- RXth locale/ totale +- INF-α (maintenance durant les phases de plateau) +- greffe de moelle osseuse auto/hétérologue | ||
=== Traitements symptomatiques === | |||
| *D+/ lésions osseuses : | ||
**RXth locale/ chir ortho/ AINS (si fonction rénale OK), opiacés, corset,… | |||
**Bisphosphonates ++ en prophylaxie, ++ en IV | |||
***Principale complication : ostéonécrose idiopathique de la mâchoire (→ prévention par soins dentaires avant le tt, pas de soins dentaires durant le tt, hygiène buccale) | |||
***Autres complications : glomérulosclérose, syndrome néphrotique, IR → monitorer la fonction rénale, en cas d'IR préalable : préférer le zometa | |||
*IR : réhydratation, dialyse | |||
*Anémie : transfusions, EPO si Hb < 10 g/l | |||
*HyperCa : réhydratation + diurétiques de l'anse +- bisphosphonates | |||
*Infections : ABth généreuse en aigu, vaccinations prophylactiques (grippe saisonnière, pneumocoque, H. Influenzae,…) +- Ig IV en prophylaxie | |||
*Syndrome d'hyperviscosité : plasmaphérèse | |||
*Compression spino-radiculaire (urgence!) : dexaméthasone, RXth locale, chir | |||
Monitoring 1x/ 3 mois à 1 an : électrophorèse sérum et urines + immunofixation, hémogramme, fonction rénale, RX, myélogramme. | == Suivi des états "pré-MM" (SMM, MGUS !) == | ||
<p style="text-align: justify">Monitoring 1x/ 3 mois à 1 an : électrophorèse sérum et urines + immunofixation, hémogramme, fonction rénale, RX, myélogramme.</p> | |||
Version du 21 mai 2014 à 23:00
= plasmocytome médullaire disséminé = maladie de Kahler (> 95% des plasmocytomes) = prolifération maligne d'un clone plasmocytaire principalement intramédullaire et produisant habituellement des paraprotéines.
Son incidence, de 3-5/100.000 hab/an, augmente avec l'âge (5/100.000 hab/ an à 50 ans, 20/ 100.000 hab/an à 80 ans). L'âge moyen du diag est de 60-65 ans. Prédominance masculine, noirs (2x) > blancs > asiats. Représente 1-1,5% des néos, cause de 2% de leur mortalité. Représente 10% des néos hématologiques, cause 20% de leur mortalité.
Incurable, d'évolution irrémédiablement fatale, l'espérance de vie est de qq mois-5 ans (médiane ~3ans).
Etiologies
Etiologie indéterminée (suspects : radiations ionisantes, agents chimiques, pathos inflammatoires chroniques, HHV8, génétique,…).
On définit des états "pré-myélome" :
- SMM : évolue à 60% vers le MM
- Plasmocytome solitaire médullaire (66% localisés à la colonne) : évolue à 50-75% vers le MM
- Plasmocytome extra-médullaire : évolue à 20% vers le MM
- MGUS (gammapathie monoclonale de signification indéterminée) : évolution vers le MM de 1%/an
- Amyloïdose primaire par production de chaînes légères : évolution rare
Mais la majorité des MM surviennent de novo.
Physiopathogénie
Classification
Selon la paraprotéine sécrétée : IgG (55%), IgA (22%), IgD (2%), IgM (0,5%), IgE (< 0,01%), biclonal (1%), myélome de Bence-Jones = à chaînes légères (20%), non sécrétant (~1%).
Clinique
- D+ osseuses (++ colonne/ thorax) 75%, tassements vertébraux, fractures pathologiques
- Fatigue, faiblesse, pâleur 50%
- Perte de poids 24%
- Radiculopathies compressives 5%
- Infections opportunistes 10% (++ pneumonies et septicémies à pneumocoque, H. Influenzae, E. Coli)
- Signes d'IR/ syndrome néphrotique (poly/nycturie, OMI,…) 10%
- Syndrome d'hyperviscosité (ralentissement cognitif, tr visuels, purpura, HH,…)
- Symptômes d'hypercalcémie aiguë 10%
- Rares : t°, hépato/splénomégalie, neuropathies périphériques, encéphalopathie, pleuro-pneumopathies, éruptions cutanées,…
Complications rares
- Leucémie à plasmocytes
- Diag : plasmocytes > 2.10^9/l ou > 20% de la formule
- La majorité de ces leucémies surviennent de novo, 1-5% d'entre-elles surviennent sur un MM
- Maladie très agressive : survie < 6 mois
- Cryoglobulinémie
- Clinique : ulcères MI, phénomène de Raynaud, vasculite et gangrène, IR
- Tt = éviter le froid +- corticoth
- Syndrome POEMS =
- Polyneuropathie démyélinisante + Ostéoporose + Endocrinopathie (diabète et/ou insuffisance surrénalienne) + protéines Monoclonales + Skin changes (œdèmes, anasarque, hyperpigmentation,…)
- Tt = RXth agressive des lésions
Eléments para-cliniques
- BIOLOGIE
- Anémie Nchrome Ncytaire inexpliquée (60%) +- rouleaux érythrocytaires
- Leucopénie (20%), thrombopénie (5%)
- Augmentation de la VS/ CRP/ LDH
- Hypercalcémie (20%)
- Insuffisance rénale (25%)
- Hypoalbuminémie
- Syndrome secondaire de déficience en Ac (90%)
- Hyper-β2-microglobulinémie
- ELECTROPHORESE DES PROTEINES SERIQUES ET URINAIRES + IMMUNOFIXATION
- Pic monoclonal présent dans 97% (22% de protéines de Bence-Jones isolées)
- URINES DE 24h
- Protéinurie de Bence-Jones (70% des MM à IgG et IgA, 100% des M de Bence-Jones)
- Hyper-β2-microglobinurie
- RX DE TOUT LE SQUELETTE
- Foyers d'ostéolyse, fractures, tassements
- "lésions lytiques à l'emporte-pièce" :
- Ostéoporose
- Rare : ostéocondensations (3%, ++ POEMS)
- CT DE TOUT LE SQUELETTE
- Si RX négatives avec d+ osseuses
- PONCTION DE MOELLE OSSEUSE
- Myélogramme : plasmocytose dystrophique focale/ diffuse
- Caryotype : association à des aN des ch 1/4/11/13/14, monosomie/ trisomie
- Biologie moléculaire : Ig monoclonales, expression/ aN de Myc/Ras/Bcl2/p53
- Colorations immunohistochimiques : Ig monoclonales
- BIOPSIE OSSEUSE
- En cas de ponction négative/ douteuse
Critères diagnostiques
- Du Myélome multiple
- 'Présence d'Ig monoclonales sériques/ protéinurie de Bence-Jones'
- > 10% de plasmatocytes sur fottis de moelle osseuse
- Signe(s) de faillite tissulaire : foyers d'ostéolyse/ hypercalcémie/ anémie/ IR
- Du SMM :
- Présence d'Ig monoclonales sériques > 3,5g/dl et/ou > 10% de plasmocytes sur frottis de moelle osseuse
- Pas de signe de faillite tissulaire
- Du MGUS :
- Présence d'Ig monoclonales sériques < 3,5g/dl
- Présence de < 10% de plasmocytes sur frottis de moelle osseuse
- Pas de signe de faillite tissulaire
DIAGNOSTIC DIFFERENTIEL DES GAMMAPATHIES MONOCLONALES
Stadifications et pronostic
Stadification ISS – IPI
|
|
Survie médiane (mois) |
Stade I |
β-microglobulinémie < 3,5 mg/l et albuminémie > 3,5 g/dl |
62 |
Stade II |
Ne répondant pas aux stades I ou III |
44 |
Stade III |
β-microglobulinémie > 5,5 mg/l |
29 |
Stadification de Durie-Salmon
Stade I Masse tumorale faible (< 0,6.10^12/m²) |
Hb > 10g/dl + calcémie N + 0-1 lésion ostéolytique + taux d'Ig monoclonale bas (IgG < 5g/dl ou IgA < 3g/dl ou PBJ < 4g/24h) |
A : créat < 2mg/dl
B: créat > 2mg/dl |
Stade II Masse tumorale intermédiaire |
Ne répond pas aux critères des stades I ou III | |
Stade III Masse tumorale élevée (> 1,2.10^12/m²) |
Hb < 8,5g/dl ou hyperCa ou > 1 foyer ostéolytique ou IgG > 7g/dl ou IgA > 5g/dl ou PBJ > 12g/24h |
Autres facteurs pronostics
Risque |
Paramètre |
Survie médiane |
Faible |
β-microglobulinémie < 6mg/l et CRP < 6 mg/l |
54 mois |
Moyen |
β-microglobulinémie > 6mg/l ou CRP > 6 mg/l |
27 mois |
Elevé |
β-microglobulinémie > 6mg/l et CRP > 6 mg/l |
6 mois |
Faible |
Age < 60 ans |
5 ans |
Elevé |
Age > 60 ans ou Pq < 130.10^9/l ou hyperLDH |
< 2 ans |
Prise en charge thérapeutique
Schémas classiques
- Patients < 65 ans :
- Vincristine – Adriamycine – Dexaméthasone (VAD) x 4-6
- Si réfractaire : thalidomide + dexaméthasone
- Patients > 65 ans :
- Melphalan (6-9mg/m²/j) + prednisolone (40-100mg/j) sur 4j 1x/mois sur 9-12 mois
- Si réfractaire : thalidomide + dexaméthasone
- Alternatives : autres associations, adjoindre cyclophosphamide, maintenir la prednisone entre les cures, associations de lenamidomide/ dexaméthasone/ bortezomib, associations de melphalan/ bortezomib/ dexaméthasone
- +- RXth locale/ totale +- INF-α (maintenance durant les phases de plateau) +- greffe de moelle osseuse auto/hétérologue
Traitements symptomatiques
- D+/ lésions osseuses :
- RXth locale/ chir ortho/ AINS (si fonction rénale OK), opiacés, corset,…
- Bisphosphonates ++ en prophylaxie, ++ en IV
- Principale complication : ostéonécrose idiopathique de la mâchoire (→ prévention par soins dentaires avant le tt, pas de soins dentaires durant le tt, hygiène buccale)
- Autres complications : glomérulosclérose, syndrome néphrotique, IR → monitorer la fonction rénale, en cas d'IR préalable : préférer le zometa
- IR : réhydratation, dialyse
- Anémie : transfusions, EPO si Hb < 10 g/l
- HyperCa : réhydratation + diurétiques de l'anse +- bisphosphonates
- Infections : ABth généreuse en aigu, vaccinations prophylactiques (grippe saisonnière, pneumocoque, H. Influenzae,…) +- Ig IV en prophylaxie
- Syndrome d'hyperviscosité : plasmaphérèse
- Compression spino-radiculaire (urgence!) : dexaméthasone, RXth locale, chir
Suivi des états "pré-MM" (SMM, MGUS !)
Monitoring 1x/ 3 mois à 1 an : électrophorèse sérum et urines + immunofixation, hémogramme, fonction rénale, RX, myélogramme.