Hémorragies digestives basses
Une hémorragie digestive basse correspond à un saignement dont l'origine est en aval de l'angle de Treitz (duodéno-jéjunal). Représente 20% des hémorragies digestives. Mortalité de 5 à 10%. Restent idiopathiques dans 10% malgré un bilan approprié. Généralement de volume modéré, elles régressent spontanément dans 80% des cas.
Mesures immédiates
- 2 perfusions IV
- O2th 2-6 l/ minutes
- gazométrie
- Discuter sonde naso-gastrique
- Arrêter tout traitement favorisant non indispensable (antiagrégants, anticoagulants - relais héparine si vital -, AINS, corticoïdes,...)
- Correction d'éventuels troubles de l'hémostases, antidotes si anticoagulants
- Restaurer la volémie :
- Initialement : cristalloïdes isotoniques NaCl 0,9%
- maintenir une tension artérielle moyenne > 80 mmHg
- de façon limitée pour éviter récidives ou aggravation
- Transfusions éventuelles pour maintenir Hb 8-10 g/dl (limiter pour éviter récidives)
- IPP (ex : nexiam 2 x 80 mg/j tant qu'une hémorragie digestive haute n'a pas été formellement exclue) + 1 anxiolytique (sauf si choc ou cirrhose)
- Traiter choc hémorragique éventuel
- Chirurgie en urgence en cas d'hémorragie massive
Anamnèse et clinique
Antécédents et médicaments (anticoagulants, AINS, béta-bloquants,…), antécédents familiaux (cancer colo-rectal, polypose), prise de t° rectale, délai de prise en charge, volume du saignement, signes associés (troubles de la conscience, dyspnée,… les troubles du transit ou un syndrome rectal orientent vers une tumeur).
Sang dans (++ hémorragie colique gauche)/ en dehors (++ hémorragie péri-anales)/ moulant (++ hémorragie anorectale) les selles
RECTORRAGIES = sang rouge dans les selles (possible également dans les hémorragies hautes massives)
SIGNES D'ANEMIE variables, facteur de sévérité
REPERCUSSIONS HEMODYNAMIQUES jusqu'au choc en cas d'HH massive
RAREMENT : "MELENA" en cas de transit lent ou de saignement grêle ou colique droit
Examen clinique complet, axé sur abdomino-thoracique et proctologique.
Les facteurs de mauvais pronostic sont : instabilité hémodynamique, pathologies associées (++ coronopathies), l'âge, hémorragies persistantes ou récidivantes.
En cas de doute clinique entre une hémorragie digestive haute et basse, postuler une hémorragie haute jusqu'à preuve du contraire (morbi-mortalité à court terme plus importante).
Etiologies
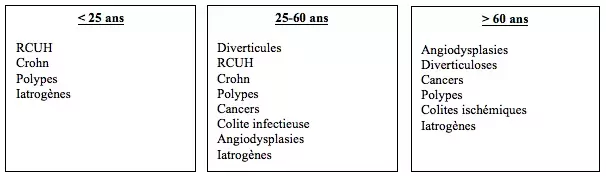
Etiologies les plus fréquentes en fonction de l'âge :
Diverticules > 30%
Tumeurs coliques ~20%
Polypes, cancers, PAF, métas,…
Entéro-colites ~20%
- Infectieuses
- Yersinia, shigella, clostridium, BK, salmonelles, E. coli, CMV, HSV, rotavirus, amibiase, lamblia, schistosome, candida, tuberculose colique
- Médicamenteuses sur ABth, laxatifs, AINS
- Radiques
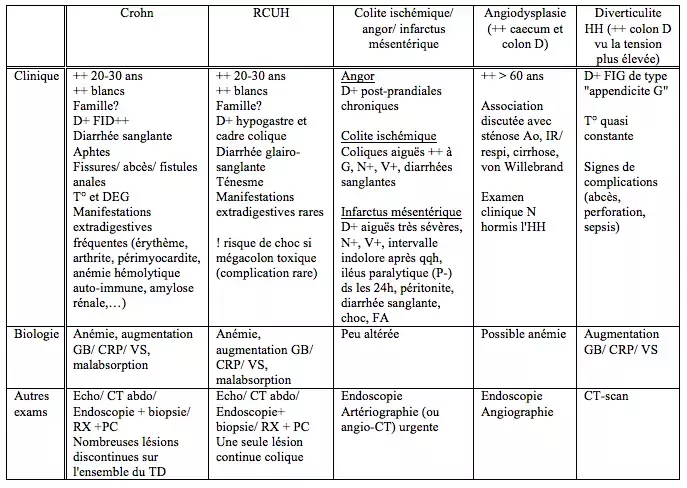
- Idiopathiques (hémorragies rarement sévères) : Crohn, RCUH
- Ischémiques : thromboses mésentériques, infarctus mésentérique
Angiodysplasies ~10%, +++ > 60 ans
= dilatations veino-capillaires sous-muqueuses tortueuses.
Ano-rectales ~5%
Hémorroïdes, fissures anales, cancers,…
Iatrogènes
Anticoagulants, antiplaquettaires, AINS, corticoïdes,...
Leur présence peut être un simple facteur favorisant → ne pas arrêter la recherche étiologique.
Autres ~10%
Endométriose colique, varices oesophagiennes ("fausses hémorragies digestives basses"), fistules vasculo-digestives, origine bilio-pancréatique (sang au niveau de la papille à l’endoscopie/ angio), hypertension portale (colopathie portale et varices coliques ou anorectales, hémorragies rares mais massives lorsqu’elles surviennent).
Mise au point
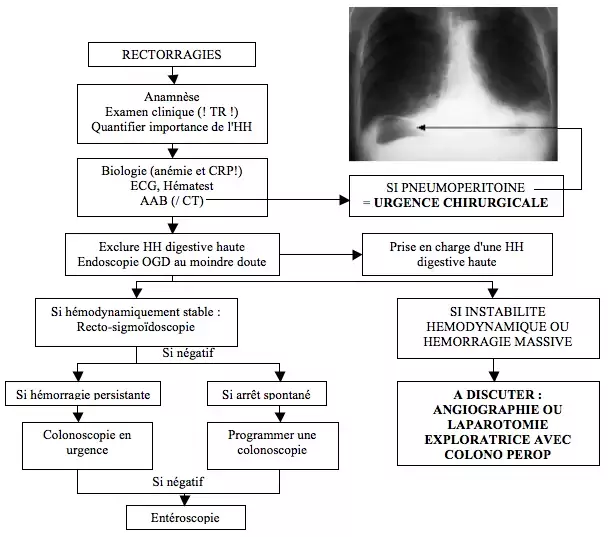
Ne pas hésiter à effectuer une oeso-gastro-duodénoscopie pour exclure une hémorragie haute (certains la demandent systématiquement), toujours en cas de clinique sévère ou de doute diagnostique !
- Monitoring hémodynamique
- Biologie : hémogramme, numération, formule, CRP, VS, fonction rénale et hépatique, coagulation, CK, groupe sanguin, ionogramme, lactates. L’évolution de l’hématocrite, bien que parfois retardée, reflète bien la sévérité.
- ECG
- AAB → pneumopéritoine? (urgence chirurgicale)
- Le CT-scan tend à s'imposer face à l'AAB (meilleure Se pour détecter les complications et pour une orientation diagnostique)
- Recto-sigmoïdoscopie → si négative et hémorragie persistante : colonoscopie → si négative : entéroscopie
- Une artériographie peut être utile pour le diagnostic (Se 50-75%) mais surtout le traitement (embolisation sélective ou guider la chirurgie)
- Laparotomie exploratrice diagnostique et thérapeutique si le bilan reste négatif et l'hémorragie persiste
Quelques diagnostics
Mesures après mise au point
- Traitement étiologique si possible
- Chirurgie en urgence en cas de récidives précoces, d'hémorragie massive, de pneumopéritoine
- Hospitalisation pour surveillance et complément de bilan (la prise en charge peut-être d’emblée ambulatoire si : < 65 ans, pas de signe de gravité [signe de choc, TAS < 100, RC > 100], pas de comorbidité [insuffisance cardio-respiratoire], pas de doute quant à une hémorragie digestive haute, état général conservé, hémoglobine dans les limites normales).
- Avec surveillance paramètres et Hb
- Revoir traitement (IPP, perfusions, antidouleurs,...)
Auteur : Shanan Khairi, MD