Dissections aortiques thoraciques
Définition
= fissure de la paroi artérielle au niveau de l’intima, circonférentielle/ transversale. Causée par une rupture de l’intima atteignant ensuite la média ou à une hémorragie dans la média. La déchirure se place le plus souvent sur le bord D de l’aorte (pression plus forte). ++ par atteinte aiguë de l’intima sur une atteinte ancienne de la média.
La déchirure permet le passage du sang par flux pulsatile et cisaillement progressif des plaques élastiques à le sang pulsé génère un faux chenal entre intima et média, créant une fausse lumière aortique d’importance variable, vers l’aval (plus rarement vers l’amont).
Dans certains cas, le faux chenal retrouve plus bas sur l’aorte la vrai lumière par une rupture intimale distale à la dissection s’arrête et parfois le faux chenal peut se thromboser.
Classification
Celle de Stanford est la seule ayant des implications pratiques
- Type A : entreprise de l’Ao ascendante (quel que soit le point d’entrée) à c’est la forme la plus dangereuse
- Type B : l’Ao distale seule est touchée
Etiologies
- HTA (retrouvée chez 70% des patients)
- Médianécrose kystique
- Maladies du tissu conjonctif : Marfan (la dissection Ao est la 1ère cause de décès chez les Marfan), Ehlers-Danlos
- Aortites inflammatoires : Takayasu, artérite à cellules géantes
- Valvulopathies : bicuspidie aortique++
- Coarctation aortique
- Plus rares :
- Traumatismes (++ au niveau de l’isthme aortique)
- Rupture sur ballon intra-aortique de contre-pulsion
- Grossesse (3ème trimestre) chez des parturientes « normales »
Epidémiologie
- ++ 60-70 ans
- 2M/1F
- Incidence : ~2/100.000 hab/an
- 60% des cas touches l’Ao ascendante, 15% l’arc Ao, 25% l’Ao descendante
Clinique
Dissection aiguë :
- D+ thoracique aiguë dominant le tableau, déchirante, transfixiante entre les omoplates ou irradiant dans les lombes ; (hypo en cas de choc hémorragique/ cardiogénique)/hyperTA, absence de pouls périphérique, asymétrie tensionnelle, apparition d’un souffle de régurgitation Ao, syncope, troubles neuros, compression des tissus adjacents (ganglions, œsophage, bronches, veine cave inférieure, Claude-Bernard-Horner), possible épanchement pleural.
- Plus rares (mais urgences médico-chir !) : infarctus (atteinte des ostia coronaires, ++ coronaire D), signes ischémiques viscéraux/ des membres, AVC
- !! l’apparition d’une insuffisance aortique (souffle, baisse TAD, écho) est le meilleur signe d’une urgence chirurgicale (dissection de type A)
Dissection chronique :
- peut passer inaperçue sur le plan de la douleur à dans ce cas se sont les symptômes secondaires qui prédominent.
Dissection aortique classique
= 1/ plusieurs entrées alimentant le flux dans le faux chenal avec une dissection tubulaire/hélicoïdale. En cas de fissure de sortie, le flux est sous moindre pression.
La porte d’entrée se situe à l’Ao ascendate 60%, arc Ao 15%, Ao descendante 25%.
L’extension se fait souvent jusqu’à la bifurcation iliaque et vers les vaisseaux supra-aortique.
Extension rétrograde possible vers la valve Ao (à insuffisance aortique), les ostia coronaires, les artères intercostales.
80% des cas évoluent rapidement vers la rupture Ao (dans le péricarde pour l’Ao ascendante, autre : dans le médiastrin, plèvre, péritoine).
Après 14j l’aspect est un anévrysme disséquant (distension progressive de l’Ao)
Evolution vers une thrombose du faux canal, la cicatrisation est rare.
La mortalité est très élevée :
- 20% avant l’hospit
- 50% dans les 48h (~1% /h !!!)
Un diagnostic précoce est le principal facteur pronostique. Si le diagnostic est fait, la mortalité évolue peu après les 48 premières heures. Mais si la dissection n’est pas traitée, la mortalité est de 95% à 1 an (++ par hémorragie [70% dans le péricarde] secondaire) !!!!
Hématome intra-pariétal
Médianécrose kystique avec rupture des vasa-vasorum à hémorragie intrapariétale dédoublant la paroi.
Au départ, il n’y a pas de fissure de porte d’entrée mais la nécrose entraine secondairement une dissection (++ Ao descendante). L’évolution se fait vers une rupture externe dans 5-26%, vers une dissection classique dans 15-50%, vers une régression dans 11 à 75%.
La mortalité varie de 20-80%
Dissection localisée
= dissection avortée par une mini-déchirure évoluant vers une thrombose pariétale. Une lésion classée localisée peut cependant évoluer vers une dissection classique.
Ulcère pénétrant
= rupture d’une plaque athéromateuse avec ulcération de la paroi, +++ arc Ao, Ao descendante et abdominale.
L’évolution se fait le plus souvent vers un faux anévrysme. L‘évolution vers la dissection classique ne se voit que dans 10-20%. La rupture est rare.
Dissection traumatique ou iatrogène
Examens complémentaires
Le diag est avant tout clinique, la MAP a pour but de :
- Confirmer le diag
- Classer la dissection et préciser l’extension
- Différencier le vrai du faux chenal
- Rechercher un thrombus dans le faux chenal
- Préciser le nombre de porte d’entrée/ sortie
- Préciser si la dissection est communicante
- Déterminer l’existence d’une insuffisance valvulaire Ao
- Déterminer s’il y a extravasation (plèvre, péricarde, péritoine, médiastin)
- Déterminer l’éventuelle atteinte des branches de l’Ao (coronaires, cervico-brachiales, viscérales)
Electrocardiogramme
Toujours à pratiquer. Très évocateur si strictement normal. En cas de présence de signes ischémiques, le DD entre infar et dissection + infar doit se baser sur l’anamnèse, la clinique et les ECG plus anciens.
Biologie et gazométrie
Hémato-CRP, iono, tropos, compat, lipase, créat, transaminases. Principal intérêt : exclure les DD/ complications et bilan préop
Radiographie thoracique
N’est pas très utile si le diag est déjà considéré comme probable. Dans le cadre d’un DD elle s’avère précieuse : dans 80% des cas : élargissement de l’ombre Ao avec parfois double contour. Possibles épanchement pleural, calcifications Ao, élargissement du médiastin,…
Echographie cardiaque trans-thoracique et trans-oesophagienne
= l'examen fondamental.
Transthoracique :
- Permet de voir la racine Ao et le début de l’Ao ascendante sur qq cm. La valve Ao est bien visible et l’on peut souvent voir s’il y a une bicuspidie, une insuffisance Ao, un épanchement péricardique. Permet une évaluation de la fonction cardiaque.
- = Examen rapide, facile, non invasif MAIS incomplet.
Trans-œsophagienne :
- Mêmes observations mais de meilleure qualité
- L’Ao thoracique est visualisée jusqu’au niveau diaphragmatique. Parfois on peut voir le départ des vaisseaux brachio-céphaliques sur qq cm.
- Le flux dans le faux chenal est visible, ainsi que la thrombose. L’aspect morphologique peut être décrit.
- A réaliser sous AG
- = Examen parfois difficile, non dénué de risque, très inconfortable en urgence !
Angio-CT scan thoracique
- CT hélicoïdal avec 120cc de PC et reconstruction multi-planaire.
- Très bonne caractérisation de la dissection
- Défauts : mauvaise appréciation de la partie horizontale de la crosse Ao, non visualisation des coronaires, appréciation difficile de la valve aortique
Angio-IRM thoracique
- Les résultats sont similaires à ceux de l’angio-CT mais :
- Il est possible de réaliser des coupes dans tous les plans
- Pas d’irradiation
- ! Difficilement disponible/ utilisable en urgence !
- ! Qualité inférieure de l’image !
Aortographie
- !!! Au vu des risques et des performances de l’angio-CT, cette technique n’est plus utilisée que lors d’une angiographie thérapeutique pour mise en place d’une endo-prothèse.
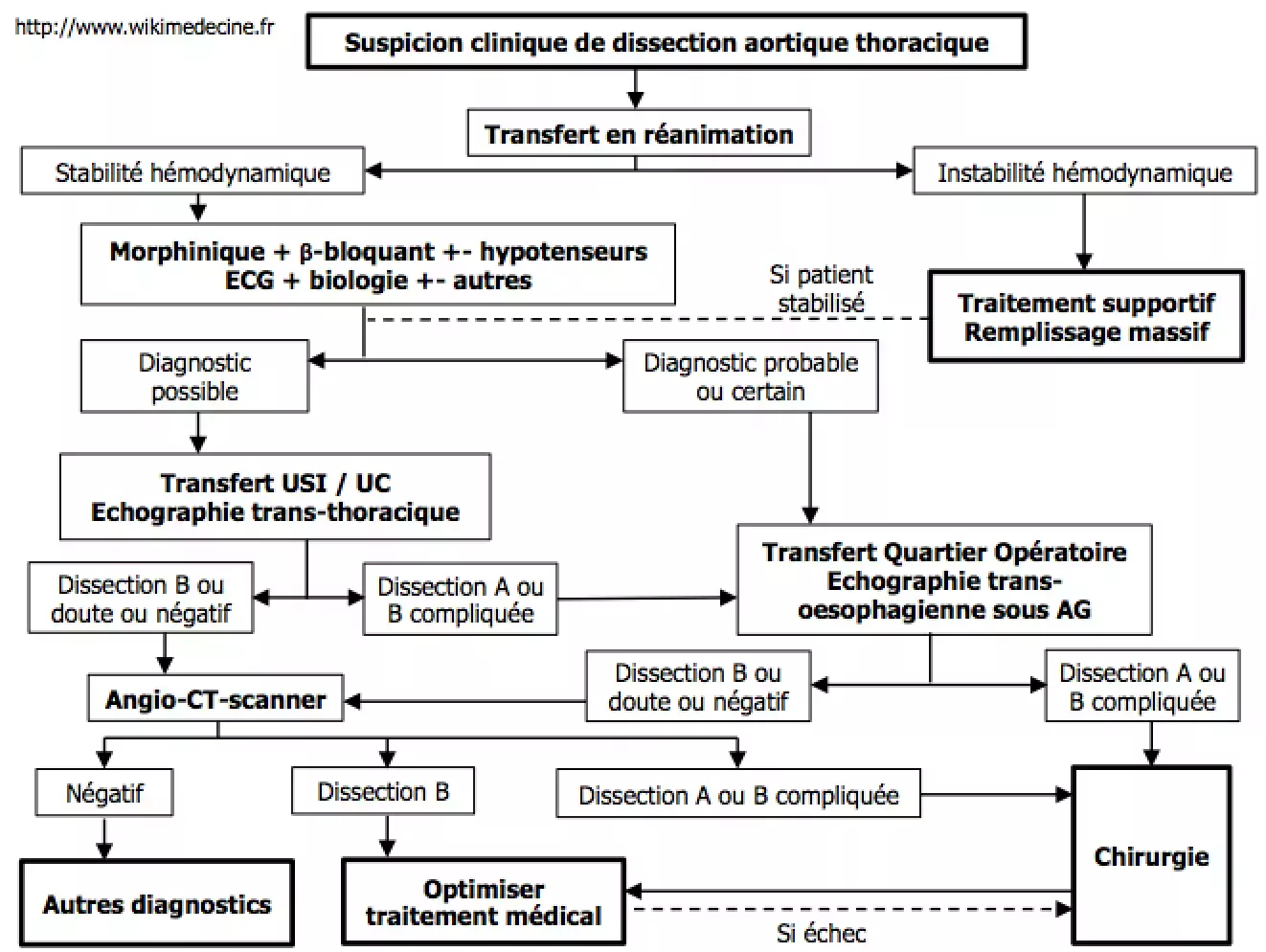
Attitude pratique et traitements
Traitement médical
Toujours à réaliser.
- Transfert à l’USI, morphine +- hypotenseurs (catapressan 8 amp/24h +- nitroprussiate, si CI : antiCa, jamais d’hydralazine [vasodilatateur direct] pour ne pas aggraver le cisaillement], toujours un béta-bloquant (réduction des forces de cisaillement). Le but étant de ramener la TAS vers 100-120.
- En cas de choc, un traitement supportif doit être réalisé (remplissage massif !), la chir est rarement praticable et l’évolution le plus souvent fatale.
Discuter les indications chirurgicales urgentes
Après mise en route d’un tt anti-hypertenseur et mesures supportives : discussion systématique entre réanimateur et chirurgien vasculaire.
- Toujours en cas de type A
- +++ par prothèse en Dacron sous CEC + cure de l’insuffisance Ao si présente
- En cas de type B compliquées (signes d’ischémies tels que des paralysies de membres ou de violentes douleurs abdo, signes d’hémothorax, entreprise coronarienne) ou échec du tt médical
- +++ par prothèse en Dacron sous CEC
- Pour les dissections de type B non compliquées, le recours à des endo-prothèses (stent) est possible mais le traitement médical seul est généralement privilégié
Attitude pratique
Diags différentiels : ischémie myocardique, péricardite, EP, insuffisance aortique, anévrisme aortique, d+ musculo-squelettiques, tumeurs médiastinales, pleurésie, cholécystite, embols/ athéromes, ulcères, pancréatite,…
Auteur : Shanan Khairi, MD