Capsulite rétractile ("épaule gelée")
La capsulite rétractile ou "épaule gelée" est définie comme le développement progressif d'une limitation articulaire ("raideur"), active et passive, et d'une douleur de l'épaule sans autre explication. La dénomination "péri-arthrite" est vectrice de confusion et tend à être abandonnée. C'est un diagnostic d'exclusion posé sur base essentiellement clinique.
Elle concerne 2 à 5% de la population au cours de la vie, avec une légère prédominance féminine. Elle est rare avant 40 ans avec un pic d'incidence dans la cinquantaine.
Eléments d'étiopathogénie
La capsulite rétractile est généralement idiopathique, "primaire". Cependant des facteurs favorisants sont bien identifiés :
- Diabète (10 à 20% des diabétiques en seront atteint)
- Dysthyroïdies (++ hypothyroïdie)
- Dyslipidémies
- Pathologies auto-immunes
- Immobilisations prolongées
Moins fréquemment, elle peut être secondaire à des traumatismes articulaires (ruptures de la coiffe des rotateurs, fractures proximales de l'humérus, chirurgie orthopédique de l'épaule, sub-luxations gléno-humérales) ou à une spasticité musculaire (i.e. suite à un AVC).
Malgré diverses hypothèses émises, sa physiopathogénie est toujours inconnue et même son déroulement fait débat (processus inflammatoire initial ? processus fibrosant initial ? recouvrement avec le syndrome régional complexe ?).
Clinique et pronostic
La clinique, généralement stéréotypée et caractéristique, est à la base du diagnostic. On peut distinguer trois phases cliniques :
- Phase douloureuse (durée ++ 2 à 9 mois) : développement progressif d'une douleur modérée puis sévère et incapacitante aux mouvements de l'articulation dans +- toutes les directions. La douleur est initialement centrée sur l'articulation mais s'accompagne rapidement de douleurs pouvant être localisée aux faces antérieures ou latérales du bras selon les mouvements. Douleurs nocturnes pouvant réveiller le patient. Une "raideur" (limitations articulaires non dues seulement aux douleurs) se développe à l'arrière plan.
- Phase raide (durée ++ 4 à 12 mois) : les douleurs persistent mais sont en diminution et la "raideur" (limitations articulaires) se développe, passant à l'avant-plan.
- Phase de récupération (durée ++ 5 à 24 mois) : disparition des douleurs et récupération progressive des amplitudes articulaires.
A l'examen, il faut constater une limitation, active et passive, des amplitudes articulaires dans au moins deux plans (++ rotation externe et abduction) par rapport à l'épaule normale. Typiquement la douleur est absente ou discrète lors des efforts isométriques (contre résistance).
Bien que de longue durée et invalidante, la pathologie est considérée comme bénigne du fait d'une récupération à terme généralement totale, même sans traitement. Certaines séries suggèrent cependant que 40% des patients présenteraient encore des symptômes à 3 ans et 10% sur le long terme.
Pour une raison inconnue une capsulite rétractile ne peut toucher la même épaule qu'une seule fois dans la vie. Il n'y a donc aucun risque de récidive. Par contre le risque de développer ensuite une capsulite à l'épaule controlatérale est légèrement majoré.
Diagnostic différentiel
Les principaux diagnostics de confusion sont les pathologies sous-acromiales telle que les tendinopathies de la coiffe des rotateurs. La clinique suffit généralement à les écarter (la principale différence étant la préservation des amplitudes aux mouvements passifs dans les pathologies sous-acromiales).
Examens complémentaires
Le diagnostic positif est exclusivement basé sur l'anamnèse et l'examen clinique. Aucun examen complémentaire n'est de règle nécessaire mais ils peuvent se justifier pour exclure d'autres pathologies en cas de doute clinique. Par définition ils ne doivent montrer aucune autre anomalie susceptible d'expliquer la clinique. Des radiographies et ou une échographie de l'épaule sont cependant généralement réalisées.
Les radiographies ne montrent habituellement aucune anomalies excepté une éventuelle ostéopénie. L'échographie peut montrer un léger épanchement du long tendon du biceps et/ ou un épaississement du ligament caraco-huméral et des tissus mous de la coiffe des rotateurs. L'IRM peut démontrer en plus directement un épaississement de la capsule articulaire.
Traitements - Prise en charge thérapeutique
La résolution de la pathologie est spontanée, même s'il semble qu'une partie des patients garderont une limitation articulaire. Les traitements, dont l'utilité est basée sur une EBM faible cependant, visent à diminuer les douleurs et à accélérer la récupération.
Les traitements généralement administrés sont :
- Conseils généraux : maintenir autant que possible toute activité n'entraînant pas de douleur. Une "mise au repos" excessive de l'articulation tend à augmenter à court-moyen terme les douleurs et à retarder la récupération fonctionnelle.
- Injections intra-articulaires radio-guidées de glucocorticoïdes (ex: dépo-médrol 80 mg) à réaliser le plus précocement possible. Atténue les douleurs et accélère significativement la récupération. A répéter éventuellement en cas d'efficacité (soulagement de la symptomatologie) mais de recrudescence ensuite de la symptomatologie.
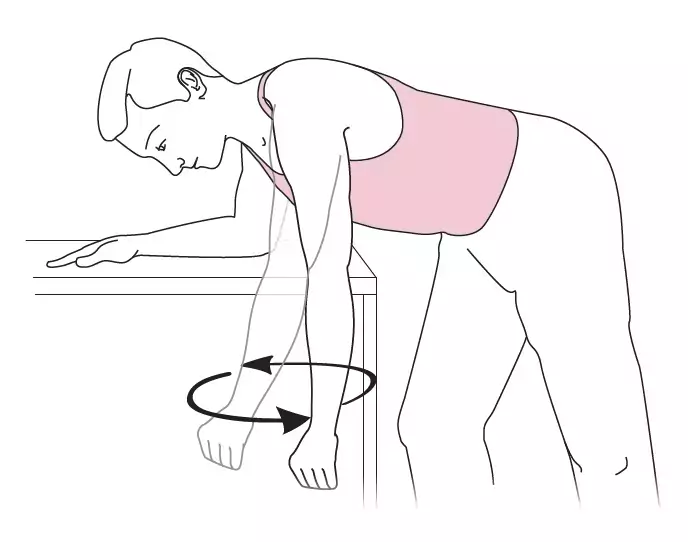
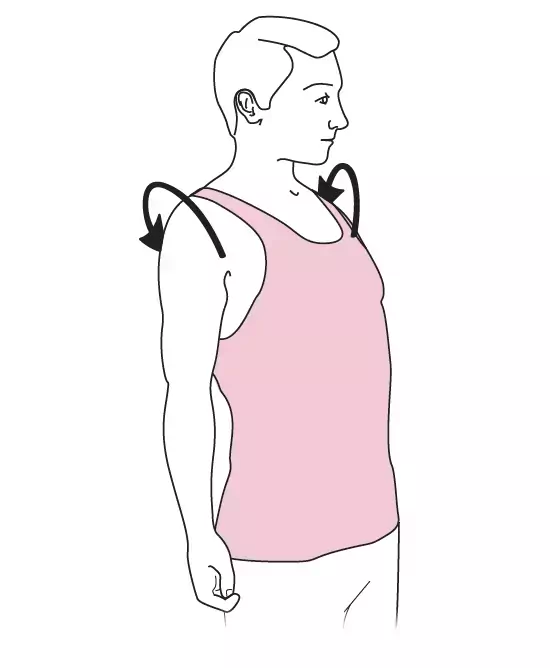
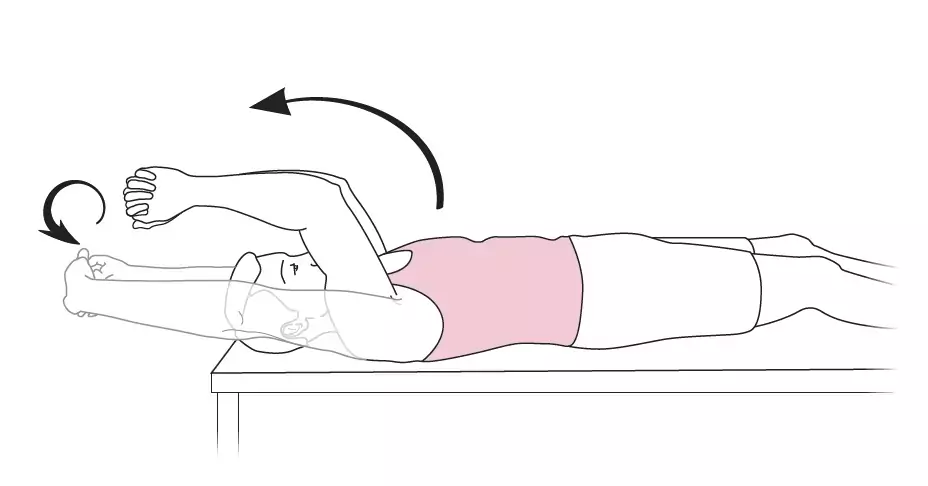
- Thérapie physique :
- Kinésithérapie 1 à 2x/ semaines
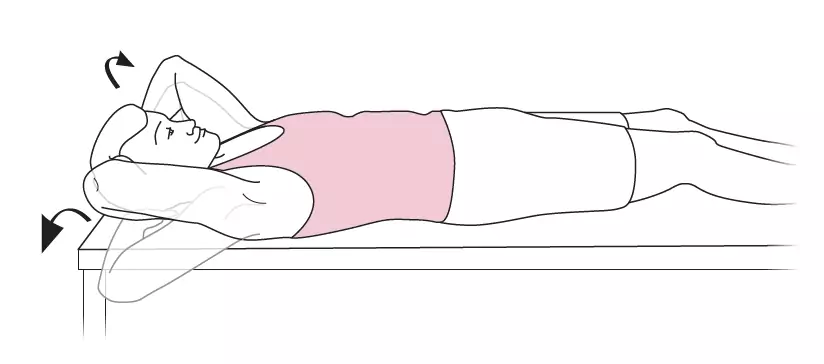
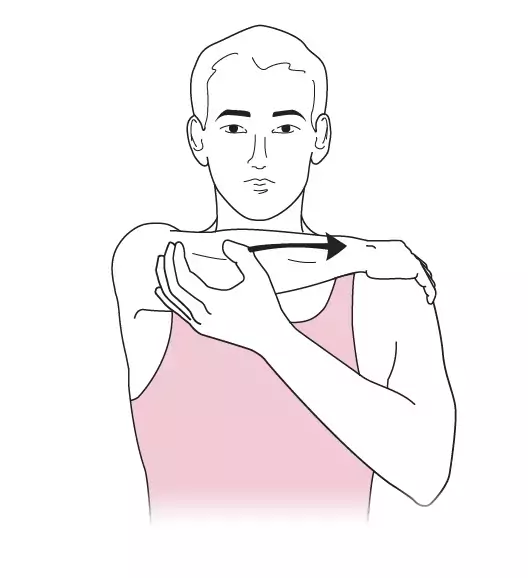
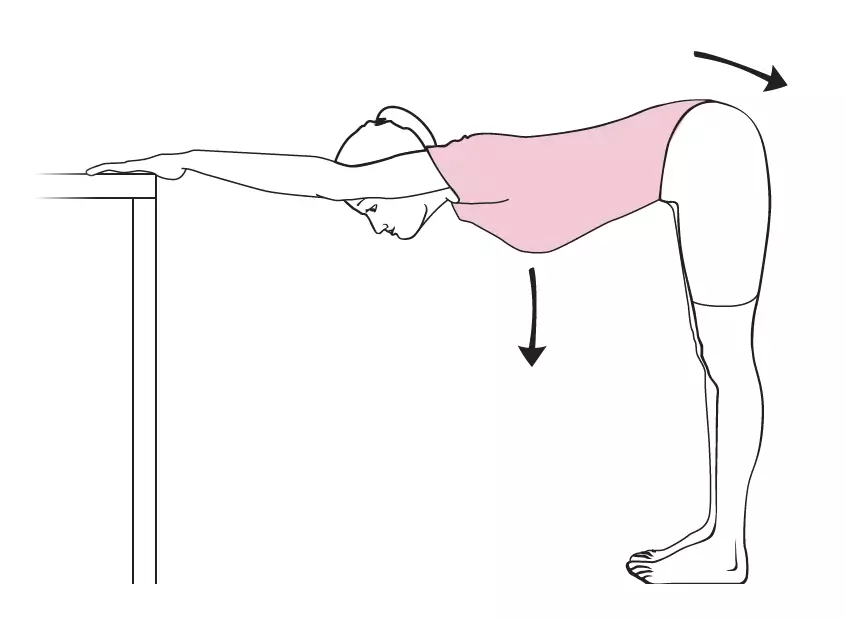
- A réaliser par le patient lui-même : 3 à 6x/ jour, ne pas "forcer" (arrêter le mouvement dès qu'apparaît une gêne), fournir les schémas au patient
Les corticoïdes oraux et la chirurgie n'ont pas démontré d'intérêt dans la prise en charge. La chirurgie peut être exceptionnellement envisagée par un chirurgien orthopédiste en cas d'absence de réponse au traitement conservateur à moyen-long terme.
Auteur(s)
Dr Shanan Khairi, MD
Bibliographie
Prestgaard TA, Frozen shoulder, Uptodate, 2022
Rangan A et al, Management of adult with primary frozen shoulder in secondary care: a multicentre, pragmatic, three-arm, superiority randomised clinical trial, Lancet, 2020, 396:977