Bourse douloureuse - inflammatoire - oedématiée
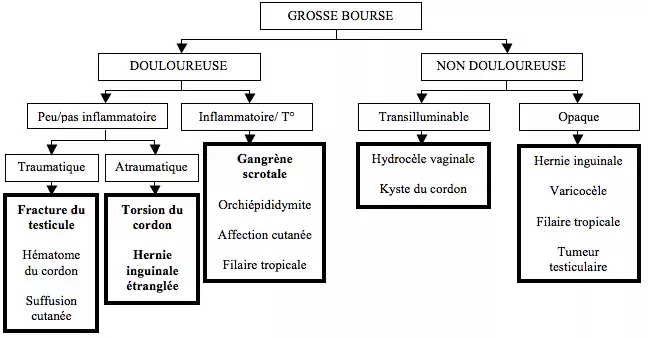
L'essentiel face à une bourse gonflée et/ ou inflammatoire et/ ou douloureuse est, en dehors d'un contexte traumatique, d'éliminer une torsion testiculaire ou une hernie étranglée, urgences chirurgicales absolues, et une infection, relevant généralement d'une urgence médicale relative.
Orientation clinique
Une torsion testiculaire et une hernie étranglée doivent être systématiquement évoquées et exclues sur base clinique. Chez les moins de 21 ans, postuler d'emblée une torsion testiculaire de par sa fréquence et sa gravité quelque soit le mode de présentation clinique et demander systématiquement un avis chirurgical.
- Bourse douloureuse inflammatoire et/ ou patient fébrile
- Signes d'inflammation : érythème, chaleur, douleur spontanée, bourse douloureuse à la palpation
- Palpation à la recherche d'une hernie inguinoscrotale et d'adénopathies
- Palpation systématique à la recherche du foyer inflammatoire (testicule, épididyme, hydatide, cordon)
- Bourse traumatique
- Hématome périnéal ou scrotal pouvant s'étendre jusqu'à la cuisse
- Généralement résolution sous antidouleurs et anti-inflammatoires non stéroïdiens (AINS)
- Vérifier l'intégrité des éléments anatomiques (testicule ++)
- Bourse atraumatique non douloureuse
- Rarement urgent, ++ hydrocèle de la vaginale ou varicocèle, hernie inguinale
- Testicule normal sauf masse
- Bourse atraumatique douloureuse
- Toujours exclure une torsion testiculaire
- Augmentation du volume de la bourse rarement importante, rétraction du testicule à l'anneau inguinal
Examens complémentaires
La clinique suffit généralement au diagnostic. En cas de doute diagnostique ou selon l'étiologie suspectée, seuls l'échographie-doppler (elle n'est cependant indispensable qu'en cas de trauma pour préciser l'amplitude des lésions), un examen microscopique des urines (EMU) et frottis urétraux (en cas de suspicion d'infection) et rarement (en cas d'état septique) une biologie et des hémocultures sont utiles en urgence.
Etiologies
Torsion du cordon spermatique
Une torsion testiculaire est à exclure devant toute douleur testiculaire avec ou sans notion de trauma. Caractérisée par une douleur intense généralement unilatérale et d'emblée maximale, d'éventuels vomissements, une agitation sans position antalgique, un testicule ascensionné (signe de Gouverneur) très douloureux à la palpation. Possible caractère inflammatoire et patient (sub)-fébrile (la présence de fièvre ou d'un caractère inflammatoire ne suffit donc pas à récuser le diagnostic au profit d'une infection). Très évocateurs mais peu fréquents : épisodes de "sub-torsion" (épisodes douloureux spontanément résolutifs précédant la torsion). Rarement, la clinique peut être initialement frustre et trompeuse (ex : douleurs référées en abdominal bas avec une palpation abdominale rassurante conduisant à des diagnostics de viroses, d'intoxications alimentaires ou de douleurs fonctionnelles, retardant la prise en charge). Pics de fréquence chez le nouveau-né et l'adolescent.
De règle, toute douleur testiculaire unilatérale brutale chez un patient < 21 ans doit être considérée comme une torsion testiculaire jusqu'à preuve du contraire et faire envisager une exploration chirurgicale en urgence. Toute douleur abdominale intense chez un patient < 21 ans doit faire examiner son scrotum.
Forme particulière : torsion de testicule ectopique, à évoquer devant de violentes douleurs abdominales avec un hémiscrotum vide.
Le principal diagnostic différentiel reste l'hernie étranglée, mais dans ce cas, le testicule n'est pas le site douloureux principal. La torsion d'annexes testiculaires (hydatides), de règle bénigne, est parfois indifférenciable d'une torsion testiculaire, l'exploration chirurgicale rectifiant alors le diagnostic.
Il s'agit d'une urgence chirurgicale. Idéalement, l'intervention doit être pratiquée endéans les 6 heures du début des symptômes pour espérer préserver la fonction testiculaire. L'échographie-doppler peut établir le diagnostic, mais ne peut retarder l'intervention en cas de clinique évocatrice ni la récuser (faux négatifs possibles). Avertir le patient et sa famille que l'orchidectomie de nécessité s'avère souvent nécessaire.
Hernie inguino-scrotale
Généralement évoquée suite à une douleur inguinale ou l'apparition d'une tuméfaction inguinale à l'effort. Plus fréquente chez les patients cirrhotiques ou ayant déjà présenté une hernie.
Le diagnostic se fait par palpation des orifices herniaires à l'examen debout en valsalva. Une hernie non étranglée est indolore et réductible. Diagnostics différentiels : lipome, hydrocèle, kyste du cordon, adénopathie, ectopie testiculaire. En l'absence d'étranglement, le bilan et la cure chirurgicale ne relèvent pas de l'urgence.
En cas d'incarcération avec irréductibilité d'une anse (hernie étranglée, 10% de mortalité), la chirurgie est urgente.
Trauma et fracture du testicule
Le diagnostic est facilement face à un hématome scrotal très douloureux rendant la palpation impossible dans un contexte de trauma périnéal → une échographie-doppler systématique pour préciser les lésions et exclure une rare torsion testiculaire ne s'impose qu'en cas de bourse non augmentée de volume. En cas d'augmentation de volume, l'exploration chirurgicale en urgence constitue de règle le bilan et traitement de première intention.
Gangrène périnéo-scrotale
Très rare, la gangrène périnéo-scrotale est une infection aiguë des parties molles des organes génitaux externes (= cellulo-fasciite aiguë nécrosante). Evolution foudroyante, mortalité de 25-50%. Secondaire (iatrogène post-chirurgicale ou biopsie ou ponction dans 20%) ou idiopathique (= gangrène de Fournier).
Facteurs de risque : diabète (30-40%), alcoolisme, immunodéficience, artériopathie. Germes fréquents : streptocoques A et D, staphylocoques, E coli, enterobacter, proteus, pseudomonas aeruginosa, (acinetobacter, Klebsiella), bactéroïdes, clostridum, peptostreptocoques.
Clinique : inconfort, endolorissement, prurit scrotal ou de la verge, fatigabilité, fébricules avec frissons → œdème débutant, érythème, chaleur → après 2 à 14 jours : scrotum tendu, dur, douloureux, exsudatif, œdème, fièvre, prostration, nausées ou vomissements, crépitation neigeuse sous-cutanée à la palpation dans 30%, phlyctènes → septicémie, faillitte multi-systémique, nécrose cutanée → en cas de résolution : tissu de granulation et cicatrisation centripète à partir des zones saines.
Biologie aspécifique, hémocultures et EMU peu contributifs, prélèvements des lésions cutanées et écoulements (biopsies ou aspirations) positifs dans 95%. L'imagerie (radiographie, échographie, CT-scan, IRM) peut être utile en cas de doute diagnostic ou en préopératoire.
Il s'agit d'une urgence médico-chirurgicale :
- Antibiothérapie empirique dès les prélèvements effectués : IV, β-lactame + dérivé nitro-imidazolé + aminoside durant > 20 jours
- Vaccination anti-tétanos
- Symptomatique si nécessaire : réanimation, prise en charge de choc septique, nutrition parentérale hypercalorique et hyperprotidique, corriger toute hyperglycémie, prévention anti-thrombotique (HBPM)
- Chirurgie précoce (résection des zones nécrosées +- douteuses)
- Discuter oxygénothérapie hyperbare après chirurgie (répéter des scéances de 90 minutes à 2,5 atm)
- Greffes secondaires
Hydrocèle vaginale
Elle correspond chez l'adulte à une sécrétion de la vaginale testiculaire et se manifeste par une augmentation de volume de la bourse (généralement unilatérale, atteignant parfois jusqu'à plus d'un 1 litre) fluctuant dans le temps. Le testicule lui-même est indolore et sain.
Le bilan et la chirurgie (plicature ou exérèse de la vaginale) sont à évaluer en consultation sépcialisée sans urgence.
Varicocèle
Correspond à l'augmentation de volume des veines du cordon spermatique par incompétence ostiale de la veine spermatique à gauche (rare à droite, mais dans ce cas suspecter une compression extrinsèque [tumeur ?] de la veine spermatique). Il se manifeste par des "varices" sus-testiculaires, une gêne ou douleur modérée à la marche et une possible stérilité secondaire. Il concerne généralement le cordon gauche.
Le bilan et la chirurgie sont à évaluer en consultation sépcialisée sans urgence.
Orchi-épididymite
Correspond à une inflammation testiculaire, de l'épididyme, du déférent et du cordon spermatique → +++ après une infection génitale ou urinaire, un sondage vésical ou une chirurgie périnéale, parfois idiopathique. Bourse douloureuse, inflammatoire et difficilement palpable. Patient généralement (sub)-fébrile. Faire des prélèvements sur plusieurs écouvillons (recherche de Chlamydia trachomatis, Nasseria gonorrheae, entérobactéries, treponema pallidum, CMV, pseudomonas aeruginosa, cepacia, acinetobacter, staphylocoques) + hémocultures + EMU avant traitement. Faire des échos-doppler répétées à la recherche de complications.
Traitement :
- Repos au lit
- AINS et antalgiques +- élévation et maintien scrotal par un suspensoir
- Antibiothérapie empirique
- < 35 ans, urétrite et suspicion de MST : ceftriaxone 1 g IM en dose unique + doxycyline 2 x 100 mg/ jour PO (IV si sévère) 7 à 21 jours
- Ne remplissant pas ces critères (++ entérobactéries) : 2 x 500 mg ciprofloxacine PO 10 jours ou, dans les formes très sévères, aminoside + céphalosporine IV
- Chirurgie en cas de complications
- Bilan des partenaires
Tumeurs testiculaires
Concerne principalement les hommes jeunes, de caractère souvent néoplasique → palpation d'une induration dans le parenchyme testiculaire → bilan (échographie, hCG et α-FP) et chirurgie à distance.
Lymphoedème scrotal de la filariose lymphatique
Défini comme une obstruction des lymphatiques par des filaires. Il peut survenir des années après un séjour en zone intertropicale. Surinfections fréquentes (++ streptococciques).
Clinique : nette majoration de l'épaisseur de la peau du scrotum, œdème parfois impressionnant évoluant avec le temps vers une sclérose hypertrophique puis un éléphantiasis s'étendant jusqu'aux membres inférieurs avec un poids des bourses pouvant atteindre 50 kg.
Le diagnostic doit être évoqué devant une clinique compatible, un antécédent de séjour en zone tropicale et une hyperéosinophilie > 20%. Il doit être confirmé par une preuve immunologique (Ig E totales élevées et anticorps antifilariens) ou histologique (filaires dans le sang ou le prélèvement d'un hydrocèle).
Traitement : repos + pansements humides + AINS + antibiothérapie empirique et parasiticides (diéthylcarbazine, ivermectine). La chirurgie est rarement nécessaire.
Affections cutanées
Les bourses peuvent bien sûr être le siège d'inflammations d'origine infectieuse ou non limitées aux derme et hypoderme. Le diagnostic est généralement évident sur base clinique et le traitement n'est pas différent de celui des dermo-hypodermites d'autres localisations.
Auteur(s)
Dr Shanan Khairi, MD