Asthme
La définition (très imparfaite) de l'asthme est à la fois :
- Clinique : épisodes paroxystiques récidivants de dyspnée, d'oppression thoracique, de toux, de respiration sifflante, volontiers noctunes/ matinaux et réversibles, spontanément ou sous traitement
- Physiologique : obstruction bronchique variable et réversible
- Physiopathologique : inflammation bronchique polymorphe (PNN, PEo, L)
Les pics de prévalence sont l'adolescence et la cinquantaine. 10-20% des enfants de 10-15 ans seraient asthmatiques. 30-40% des asthmes infantiles deviennent asymptomatiques à l'âge adulte. La prévalence serait de 2-10% pour les adultes. 30-50% des asthmatiques ne seraient pas diagnostiqués ! La prévalence et le nombre de décès sont en augmentation. Les pics de mortalités sont saisonniers (été : pneumallergènes, hiver : infections).
Etiopathogénie et facteurs de risque / déclenchants
- Terrain atopique principal facteur chez l'enfant
- Génétiques
- ~10% des enfants de parents non asthmatiques deviendront asthmatiques contre 1/3 des enfants comptant au moins un parent asthmatique.
- De nombreux gènes ont été liés à l'asthme et aux allergies respiratoires
- Influence hormonale : période prémenstruelle et ménopause sont à risque
- Environnementaux
- Pneumallergènes : acariens, blattes, pollens, protéines animales, spores fungiques
- Allergènes professionnels (boulangers, peintres en bâtiment,…)
- Infections : controversé, l'exposition à certains germes favoriseraient l'apparition de l'asthme, d'autres la préviendraient (shift lymphocytaire des hygiénistes)
- Pollution domestique
- Tabagisme actif ou passif
- Pollution athmosphérique (ozone, diesel)
- Air froid et sec
- Effort physique
- Stress, émotions,…
Association avec des vasculites (Churg-Strauss++, PAN). Rôle contesté du RGO.
Diagnostic et bilan pré-thérapeutique
Anamnèse
- Antécédents persos et familiaux d'asthme et allergies, tabagisme (paradoxalement, un tabagisme absent/ modéré est évocateur… pour exclure d'autres diags), profession
- Notions d'épisodes paroxystiques correspondant à la définition. Rechercher la survenue ou l'aggravation des symptômes à l'effort/ au froids/ durant une infection/ à l'exposition d'allergènes. Rechercher une notion de bronchites à répétitions.
Examen clinique
En dehors de la crise, l'examen est typiquement N hormis d'éventuels signes de rhinites/ de polypes nasaux. Des formes atypiques sont possibles, l'asthme à dyspnée continue doit faire discuter les autres causes d'insuffisance respi chronique obstructive.
Epreuves fonctionnelles respiratoires
→ syndrome obstructif (VEMS et Tiffeneau [VEMS/CV] diminués) réversible (augmentation du VEMS de > 15% et > 200 ml en valeur absolue après inhalation d'un β2-mimétique rapide). Augmentation du VR, CRF, parfois CPT.
Cependant les EFR doivent parfois être répétées (non réversibilité au moment du test, fonction N en dehors de la crise). En cas d'EFR négative/ clinique atypique, on peut recourir à un test de provocation (métacholine/ histamine/ acétylcholine, CI en cas de VEMS < 65%) très performant pour exclure le diag. La mesure de la variabilité du DEP peut également être utile en cas d'incertitude.
Biologie
On peut retrouver une hyperEo.
Autres examens complémentaires
Principalement pour exclure les DD/ détecter des formes particulières/ des complications :
- RX thorax :
- Des opacités bilat doivent faire évoquer : une aspergillose bronchopulmonaire allergique, un Churg-Strauss, une cause iatrogène, un infiltrat labile de Loffler
- Endoscopie bronchique si l'on suspecte un obstacle
- Eventuelle exploration de la fonction cardiaque, en particulier chez les vieux
+ bilan allergologique pour les enfants/ jeunes adultes.
Cas particuliers
La plupart des formes d'asthme ne sont accessibles qu'à un tt symptomatique. Il est cependant important d'exclure quelques situations où un tt étiologique est possible et svt essentiel.
"Asthme cardiaque" (= "pseudo-asthme")
Clinique asthmatique survenant sur un terrain d'insuffisance cardiaque G/ de sténose mitrale. La pathogénie est liée à une hyperréactivité bronchique, à la formation d'un œdème bronchique et d'un OAP. Selon la clinique/ toujours chez les patients âgés, on réalisera une exploration de la fonction cardiaque.
Maladie de Churg-Strauss
Vasculite se déclarant préférentiellement chez les sujets jeunes (x = 38 ans) et fortement associé à la survenue d'un asthme grave cortico-dépendant. La présencce de signes généraux et extra-pulmonaires (purpura, neuropathies périphériques, IRA,…) ou la présence d'un syndrome inflammatoire chronique/ d'une hyperEo orientera le diag.
Aspergillose broncho-pulmonaire allergique (ABPA) = maladie de Hinson-Pepys
Très rare, elle survient sur un asthme instable, cortico-dépendant et sévère. La présence d'Aspergillus fumigatus n'est pas directement pathogène mais peut générer une réaction d'hypersensibilité de type I et III. Le diag sera orienté par la présence d'infiltrats pulmonaires à Eo, de bronchectasies proximales (CT), une Eo sanguine > 1000/mm³, un test cutané positif aux extraits d'AF, l'analyse des expectorations. Très important à identifier du fait de lésions pulmonaires progressives et irréversibles (bronchectasies, fibrose, emphysème). Le tt repose sur la corticoth et l'itraconazole.
Maladie de Carrington
= pneumonie chronique/ subaiguë à Eo se compliquant d'asthme, survient préférentiellement chez la femme d'âge moyen. La clinique retrouve une fièvre, une DEG discrète. La RX montrera une image typique "d'œdème pulmonaire en négatif" (opacités bilatérales périphériques). Le LBA ramènera de grandes quantités d'Eo.
Syndrome de Vidal
= association d'un asthme allergique et d'une polypose naso-sinusienne → association fréquente avec une allergie à l'AAS qui est à proscrire définitivement.
Les diagnostics différentiels
- BPCO : le diag se pose surtout chez le fumeur de > 45 ans. Classiquement irréversible, le syndrome obstructif peut être partiellement réversible.
- Les tumeurs peuvent simuler un asthme à révélation tardive. L'imagerie et l'endoscopie feront le diag.
- Autres obstructions mécaniques : corps étranger, goître, adp compressives,…
- Mucoviscidose et dyskinésie ciliaire : à évoquer devant un athme sévère répondant mal au tt. Test à la sueur, recherche de mutations CFTR, analyse ciliaire, dosage du NO nasal.
- Rarement : trachéomalacie à révélation tardive, syndromes psychogènes
- Chez la femme enceinte : toujours exclure une EP et une valvulopathie
- Vieux : cardiopathies, causes iatrogènes (IEC, β-bloquants,…), EP
- Jeunes enfants : muco, RGO, troubles de la déglutition, fistule œso-trachéale, corps étrangers, dyskinésie ciliaire, dysplasie bronchopulmonaire, cardiopathies congénitales, trachéo-malacie, déficits immuns, séquelles de viroses,…
- Enfants/ ados : troubles psychogènes, + DD des adultes et des jeunes enfants
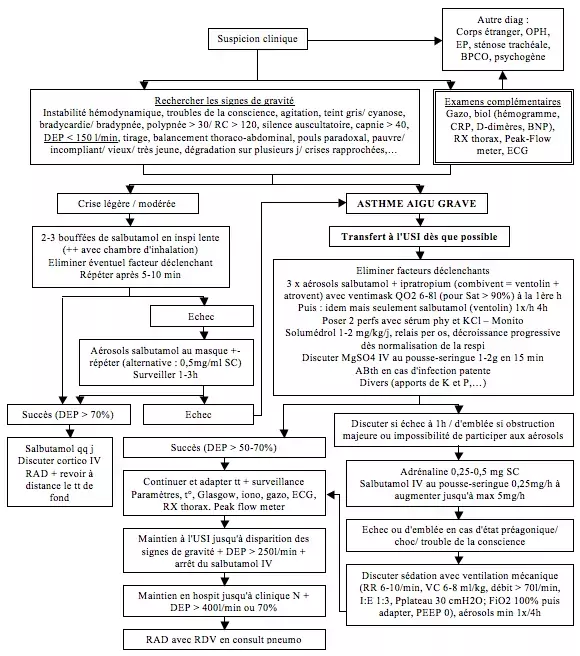
Les crises
- Clinique :
- Survient préférentiellement le soir/ la nuit, réveillant le patient et lui imposant de s'asseoir. Eventuel facteur déclenchant (poils d'animaux, fumées, tabac, poussières, parfums, pollens, variations climatiques, surinfection broncho-pulmonaire,…). Eventuels prodromes (céphalées, toux, prurit localisé, conjonctivite,…). La dyspnée progresse pour atteindre son apogée en qq min/ qq h. La notion d'atcdts de crises AAG/ de crises en aggravation récente/ devenant réfractaire au tt sont des marqueurs de gravité. La majorité des cas évoluent favorablement spontanément/ sous tt en quelques dizaines de min, la crise se terminant par une toux et des expectorations
- Dyspnée aiguë sifflante avec freinage expiratoire. Tachypnée.
- Dans certains cas, la clinique peut consister en une toux spasmodique. La notion d'épisodes antérieurs plus typiques, d'atcdts allergiques persos/familiaux permettent d'orienter le diag.
- Rechercher des SIGNES DE GRAVITE : orthopnée majeure, cyanose, polypnée > 30/min, bradypnée < 12/ min, tachycardie importante, bradycardie, tirage, balancement thoraco-abdominal, difficulté / impossibilité de parler, grande agitation / assoupissement-confusion, silence auscultatoire, collapsus, signes d'insuffisance cardiaque D, pouls paradoxal [diminution de > 20 mmHg de la TAS en inspi sur exagération de la dépression intrathoracique à l'inspi entraînant une diminution de la précharge et de la fraction d'éjection], troubles de la conscience, DEP < 30% (150 l/min)
- Sat02 AA : Une SaO2 < 90% plaide déjà pour une crise sévère
- Gazo : hypoxémie modérée, hypocapnie (hyperV réflexe), une N/ hypercapnie est un signe de gravité.
- Biol : Hémogramme et CRP (infection sous-jacente? ! une leucocytose modérée < 16000 est habituelle)
- Peak-flow meter : DEP abaissé mais habituellement supérieur à 200 l/min
- RX thorax : distension thoracique, exclusion de DD (asthme cardiaque, pneumopathie), détecter une pneumopathie déclenchante ou des complications barotraumatiques (pneumothorax, atélectasie,…)
- ECG pour éliminer des signes de cœur pulmonaire aigu et arythmies
Asthme instable
= succession de crises plusieurs x/j plusieurs j de suite avec persistance d'une dyspnée intercritique. Un tt énergique doit empêcher la survenue d'un asthme aigu grave.
Asthme aigu grave
Crise/ attaque avec critères de gravité (cf supra) → transport médicalisé → USI. Responsable d'~2500 décès/ an en France (++ par hypoxémie sévère/ tamponnade gazeuse), 50% au domicile, 25% durant le transfert, 20% à l'hôpital, 5% en réa.
La prévention joue un rôle fondamental, la clinique étant généralement progressive : > 80% des patients hospitalisés pour AAG avaient signalé une aggravation de leur symptômatologie depuis > 48h avant admission et > 50% avaient un asthme mal contrôlé depuis > 7j ! Alors que > 60% des patients ayant contacté leur MT pour leur signaler cette agravation n'ont eut aucune modification de leur tt ! → éducation des patients et des MT !
Cette évolution est particulièrement à craindre chez les patients : pauvres, non compliants, minimisant leur maladie, ados, vieux, atcdts d'AAG/ séjour en USI, VEMS < 40%, hospits itératives, PNEo > 1000/mm³, tabac > 20 p-a, traité par > 3 médocs pour l'asthme, arrêt d'une corticoth dans les 3 mois.
L'asthme subit suraigu (survient ++ chez les jeunes/ sous l'influence de facteurs déclenchants : AINS, exposition massive aux allergènes, stress) consiste en l'apparition en moins de 3h d'une crise d'emblée de gravité extrême susceptible d'évoluer vers la mort en qq minutes.
Complications aiguës les plus fréquentes
- Récidive à court terme
- Pneumothorax
- Emphysème sous-cutané et médiastinal
- Surinfections broncho-pulmonaires
- Evolution vers un asthme aigu grave
Diagnostics différentiels à exclure en urgence
OAP, EP (bronchoconstriction réflexe responsable de sibilants), pneumothorax, pneumopathie aiguë, tumeur endobronchique, compression trachéale, corps étranger inhalé (++ enfants, alcooliques), "pseudo-asthme" cardiaque, sténose trachéale
Evolution et complications chroniques
Typiquement, l'asthme débute entre 2-10 ans, s'améliore voire disparait à la puberté. Il peut ensuite réapparaître/ s'aggraver à l'âge adulte, notamment chez la femme lors de la ménopause. Toutes les formes évolutives sont néanmoins possibles.
Complications chroniques
- Déformations thoraciques plus ou moins sévères et réversibles.
- Insuffisance respi chronique obstructive plus ou moins sensible à la corticoth
- Rarement : HTA et cœur pulmonaire chronique
- Complications de la corticoth
Prise en charge thérapeutique - Traitements
Dans les rares cas où une étiologie particulière sous-jacente (Churg-Strauss,...) est retrouvée, celle-ci doit bien entendu être traitée. Un essai de désensibilisation allergique peut également être tenté chez les enfants ou chez les adultes présentant un asthme léger à modéré dans un contexte atopique.
Traitements symptomatique de fond
Sévérité |
Critères |
Traitement de fond |
|
I (asthme paroxystique) |
< 1crise diurne/ sem < 2 crises nocturnes/ mois Intercritique asymptomatique DEP et VEMS > 80% Variabilité DEP < 20% |
Aucun hormis l'éviction des facteurs favorisants (éventuellement cromoglycate avant l'effort si l'effort est identifié comme facteur déclenchant) |
|
II (asthme persistant léger) |
1/ j > crises diurnes > 1/sem > 2 crises nocturnes/ mois DEP et VEMS > 80% Variabilité DEP 20-30% |
Corticoïdes inhalés < 500µg/j, 1-2 puffs 2-6x/j +- β2-mimétiques longue durée inhalés pour la nuit |
|
III (asthme persistant modéré) |
Crises diurnes quotidiennes > 1 crise nocturne/ sem Limitation des activités 60% < DEP/ VEMS < 80% Variabilité du DEP > 30% |
Corticoïdes inhalés 1000-2000µg/j + β2-mimétiques longue durée inhalés +- antileucotriènes |
|
IV (asthme persistant sévère) |
Symptômes continus Limitation des activités DEP/ VEMS < 60% Variabilité du DEP > 30% |
Idem niveau III + corticoïdes per os à dose minimale efficace (commencer par prednisone 4x30-40mg/j), cures discontinues si possible |
Auquel on rajoutera des β2-mimétiques d'action rapides (salbutamol = ventolin) en puff à la demande pour les crises.
Après instauration/ modification d'un tt, il faut s'assurer à disance qu'une inflation thérapeutique n'est pas nécessaire:
- Symptômes diurnes < 4x/sem et nocturnes < 1x/sem
- Activité physique N, pas d'absentéisme professionnel
- Exacerbations légères (ne nécessitant qu'une augmentation durant qq j de la consommation de β2-mimétiques rapides) et peu fréquentes
- Recours aux β2-mimétiques rapides < 4x/sem
- VEMS/DEP intercritique > 85% de la meilleure valeur personnelle
- Variation du DEP < 15%
Prise en charge des crises
Le recours aux xanthines/ ventilation non invasive (inefficace + risque de barotrauma !)/ kiné/ mucolytiques n'a jamais démontré leur efficacité dans la prise en charge d'un AAG. L'Ipratropium apporte un bénéfice mineur. L'utililisation de l'adrénaline et du MgSO4 reste controversée et doit être réservée aux cas répondant mal aux aérosols. La corticoth semble surtout favorable sur l'évolution à moyen terme.
+ prise en charge d'un éventuel facteur déclenchant/ associé de la crise (sur-infection bronchique [décision d'instaurer une ABth +- idem que pour la BPCO] ? Décompensation cardiaque ?...)
Molécules utilisées en ambulatoire
- Cromoglicate (chromoglycate sodique, lomudal)
- β2-mimétique à courte durée d'action : salbutamol (salbutamol sandoz, ventolin)
- Corticoïdes inhalés : budénoside (pulmicort, miflonide), fluticasone (flixotide)
- β2-mimétique à longue durée d'action : salmétérol (serevent)
- Anti-leucotriènes : montelukast (montelukast, singulair)
- Corticoïdes per os : medrol
- Combinaison β2-mimétique à longue durée d'action + corticoïde inhalé : formotérol + budénoside (symbicort), salmétérol + fluticasone (seretide)
Auteur(s)
Shanan Khairi, MD