« Anévrismes artériels » : différence entre les versions
(Page créée avec « = perte de parallélisme des parois artérielles = dilatation, concernant toutes les tuniques de la paroi, localisée permanente dont le diamètre dépasse de > 50% la valeur... ») |
Aucun résumé des modifications |
||
| Ligne 1 : | Ligne 1 : | ||
= perte de parallélisme des parois artérielles = dilatation, concernant toutes les tuniques de la paroi, localisée permanente dont le diamètre dépasse de > 50% la valeur du segment sus-jacent. Leur fréquence est en augmentation et concerne aorte > iliaques > poplitées > fémorales >> troncs viscéraux, artères rénales et carotides. Il n'existe aucun tt médical des anévrismes artériels (hormis un éventuel contrôle de la TA). | = perte de parallélisme des parois artérielles = dilatation, concernant toutes les tuniques de la paroi, localisée permanente dont le diamètre dépasse de > 50% la valeur du segment sus-jacent. Leur fréquence est en augmentation et concerne aorte > iliaques > poplitées > fémorales >> troncs viscéraux, artères rénales et carotides. Il n'existe aucun tt médical des anévrismes artériels (hormis un éventuel contrôle de la TA). | ||
== Etiologies et facteurs de risque == | |||
== | |||
Semble être une disparition des fibres élastiques (élastine,…) des parois induite par un infiltrat inflammatoire et l'augmentation d'activité de protéases → amincissement et perte de résistance de la paroi | Semble être une disparition des fibres élastiques (élastine,…) des parois induite par un infiltrat inflammatoire et l'augmentation d'activité de protéases → amincissement et perte de résistance de la paroi | ||
=== Athéromatose === | |||
Supposée à l'origine de la grande majorité des anévrismes → FR = '''tabac''' (RR = 3-5 pour l'AAA), sexe M, HTA diastolique, race blanche, autres manifestations (AOMI, AVC, coronopathies,…) | Supposée à l'origine de la grande majorité des anévrismes → FR = '''tabac''' (RR = 3-5 pour l'AAA), sexe M, HTA diastolique, race blanche, autres manifestations (AOMI, AVC, coronopathies,…) | ||
=== Formes familiales et facteurs génétiques === | |||
Plusieurs maladies rares du tissu conjonctifs sont à risque : Marfan (anévrisme de l'aorte ascendante présente dans 80% des cas avec risque d'insuffisance Ao, de dissection/ rupture), Ehlers-Danlos (surtout dans le type IV), pseudo-xanthome élastique, cutis laxa,… → cela justifie un dépistage systématique (Echo-doppler) dans toute la fratrie de patients atteints d'un AAA. | |||
=== Facteurs biochimiques et artériopathies inflammatoires === | |||
Rôle de l'inflammation (concernerait 5-10% des AAA) et de la protéolyse. Maladie de Horton/ de Takayasu/ de Behçet, inflammation idiopathique, anévrismes infectieux (syphillis, Tbc,… devenus exceptionnel. Greffe infectieuse par bactériémie [endocardite ?] sur anévrisme préexistant). | |||
=== Causes mécaniques === | |||
Anévrisme en aval d'une coarctation/ d'une sténose. Traumatismes | Anévrisme en aval d'une coarctation/ d'une sténose. Traumatismes | ||
== Anévrismes de l'aorte abdominale (AAA) == | |||
== AAA | |||
= diamètre antéro-post > 35mm chez l'H et > 30 mm chez la F. La prévalence est ~1% chez l'H de 55-64 ans, elle augmente ensuite de 2-4% par 10 ans. 8H > 1F. Peu/ pas symptomatique, les indications de traitements ont pour but de prévenir les complications généralement dramatiques et quasi-inéluctables. La localisation préférentielle est sous-rénale (avec extension aux iliaques dans 50%), la plus à risque de complications. | = diamètre antéro-post > 35mm chez l'H et > 30 mm chez la F. La prévalence est ~1% chez l'H de 55-64 ans, elle augmente ensuite de 2-4% par 10 ans. 8H > 1F. Peu/ pas symptomatique, les indications de traitements ont pour but de prévenir les complications généralement dramatiques et quasi-inéluctables. La localisation préférentielle est sous-rénale (avec extension aux iliaques dans 50%), la plus à risque de complications. | ||
=== Clinique === | |||
Clinique | |||
| *La plupart sont <u>asymptomatiques</u>, de découverte fortuite : | ||
**Imagerie pour symptômes digestifs/ urinaires | |||
**Palpation abdominale : masse pulsatile expansive (refoulant les mains à chaque systole, pathognomique) parfois soufflante, signe de De Bakey (possibilité de glisser le tranchant de la main entre le pôle supérieur de la masse et l'auvent costal = anévrisme sous-rénal ++) | |||
*Symptomatiques en cas de complications, cf infra | |||
*Présentation particulières des AAA inflammatoires (formation d'une fibrose périanévrismale pouvant s'étendre aux organes de voisinage et/ou englboer des segments aortiques non anévrismaux) : | |||
**D+ abdos/ lombaires, amaigrissement, anorexie, t°, coliques néphrétiques, OMI | |||
=== Evolution naturelle === | |||
| *Augmentation de diamètre très variable (variabilité individuelle + selon le diamètre de départ), en moyenne ~2,5mm/an | ||
*Rupture dépendant de la tension de paroi = Pression x Rayon / épaisseur pariétale (= Loi de Laplace). Les FR sont : | |||
**Le diamètre maximal : | |||
***40-49 mm → 1,3%/an | |||
***50-59 mm → 5-10%/an | |||
***60-69 mm → 10-20%/an | |||
***70-79 mm → 20-40%/an | |||
**Augmentation rapide du diamètre (risque significatif pour > 5 mm/ 6 mois) | |||
=== Complications === | |||
==== Rupture d'AAA ==== | |||
| Complication redoutable, elle peut se présenter sous différentes formes : | ||
| *Fissuration → d+ lombaires aiguës, hémodynamique stable, masse pulsatile sensible | ||
*Rupture rétropéritonéale → d+ lombaires aiguës, masse pulsatile à la palpation, collapsus (parfois transitoire) → '''mortalité ~50%''' | |||
*Rupture intrapéritonéale → collapsus sévère brutal → '''<u>mortalité > 90%</u>''' | |||
*Rupture vers les organes creux (rare : duadénum, grêle, colon, VCI) | |||
==== Compression des organes de voisinage ==== | |||
| *Compression de la VCI → OMI | ||
*Compression des urétères : d+ lombaires, coliques néphrétiques | |||
==== Migration d'emboles ==== | |||
→ "orteils bleus", "AOMI",… | |||
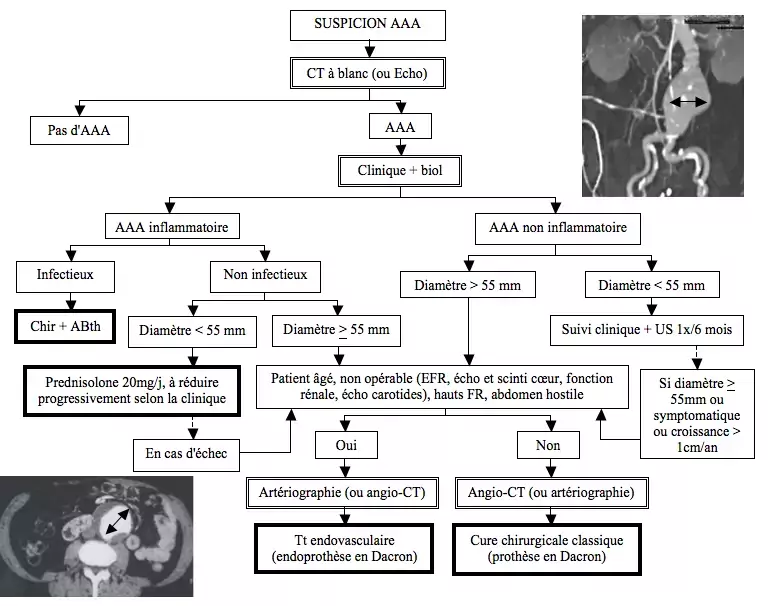
=== Examens complémentaires et traitements des AAA non compliqués (asymptomatiques) === | |||
[[File:AAA.png]] | |||
La mortalité de la cure chir classique est faible ~4-8% et les complications (pseudo-anévrismes, infections/ thrombose de prothèse) rares. La mortalité du traitement endoluminal est de 1,4% et les complicaitons encore plus limitées… cependant, le coût est plus élevé, le recul est encore faible et les contraintes anatomiques (CI en cas de collet trop court, de tortuosités iliaques/ aortiques) importantes. | La mortalité de la cure chir classique est faible ~4-8% et les complications (pseudo-anévrismes, infections/ thrombose de prothèse) rares. La mortalité du traitement endoluminal est de 1,4% et les complicaitons encore plus limitées… cependant, le coût est plus élevé, le recul est encore faible et les contraintes anatomiques (CI en cas de collet trop court, de tortuosités iliaques/ aortiques) importantes. | ||
L'utilisation de β-bloquants a été démontré efficace chez les Marfan. Leur administration chez les autres patients ne bénéficiant pas d'un tt chir fait encore débat. | L'utilisation de β-bloquants a été démontré efficace chez les Marfan. Leur administration chez les autres patients ne bénéficiant pas d'un tt chir fait encore débat. | ||
=== Traitement des AAA rompus === | |||
= | '''= urgence chirurgicale''' (prothèse en Dacron) + supportif | ||
== Anévrismes de l'aorte thoracique et thoraco-abdominaux == | |||
Bien moins fréquents que les AAA. On différencie les AA de l'aort ascendante/ de la crosse aortique/ de l'aorte descendante (type A = au-dessus de la 6<sup>ème</sup> côte – type B = sous la 6<sup>ème</sup> côte – type C = A+B) et les anévrismes thoraco-abdominaux.. | Bien moins fréquents que les AAA. On différencie les AA de l'aort ascendante/ de la crosse aortique/ de l'aorte descendante (type A = au-dessus de la 6<sup>ème</sup> côte – type B = sous la 6<sup>ème</sup> côte – type C = A+B) et les anévrismes thoraco-abdominaux.. | ||
Le plus svt asymptomatiques, ils peuvent rarement être à l'origine de d+ dorsales/interscapulaires. Les complications sont : | |||
Le plus svt asymptomatiques, ils peuvent rarement être à l'origine de d+ dorsales/interscapulaires. Les complications sont | |||
*Signes de compression : dysphagie, toux, dyspnée, bronchopneumonies, atélectasies | |||
*Fissuration/ rupture : d+ intenses, hémoptysies, choc, hémothorax, hématémèse. | |||
Le bilan diag et préth comprendra une RX, un CT/IRM/Aortographie. | Le bilan diag et préth comprendra une RX, un CT/IRM/Aortographie. | ||
Indications de tt (prothèse ou endoprothèse) : | |||
*AAT symptomatique/ compliqué | |||
*AAT de diamètre > 60 mm | |||
Mortalité opératoire de 10% + risque variable de paraplégie. | |||
== | == Anévrismes iliaques == | ||
| | ||
| Ligne 512 : | Ligne 103 : | ||
| | ||
Le plus svt asymptomatiques, ils peuvent se révéler par : | Le plus svt asymptomatiques, ils peuvent se révéler par : | ||
- Des d+ abdos/ de type sciatique | - Des d+ abdos/ de type sciatique | ||
| Ligne 536 : | Ligne 127 : | ||
| | ||
Complication la plus fréquente : thrombose et embolisations périphériques avec risque d'ischémie aiguë des MI. | Complication la plus fréquente : thrombose et embolisations périphériques avec risque d'ischémie aiguë des MI. | ||
| | ||
Indications de tt (exclusion par greffe veineuse fémoro-poplitée) : | Indications de tt (exclusion par greffe veineuse fémoro-poplitée) : | ||
- Embolisations périphériques | - Embolisations périphériques | ||
| Ligne 556 : | Ligne 147 : | ||
| | ||
NB : les faux anévrismes fémoraux sont fréquents et justifient un tt médical en 1<sup>ère</sup> intention (compression et injection de thrombine), une chir en cas d'échec. | NB : les faux anévrismes fémoraux sont fréquents et justifient un tt médical en 1<sup>ère</sup> intention (compression et injection de thrombine), une chir en cas d'échec. | ||
| | ||
| Ligne 564 : | Ligne 155 : | ||
| | ||
Situés sur l'artère splénique > artère hépatique et tronc cœliaque > mésentérique sup > rénales >… Leurs étiologies sont multiples (athéromateuse, dysplasie, traumatique, infectieuse,…). Les présentations cliniques sont très variables : asymptomatique/ d+ abdos/ hématurie/ HTA/ rupture (hémopéritoine, HH digestive, hémobilie,…). | Situés sur l'artère splénique > artère hépatique et tronc cœliaque > mésentérique sup > rénales >… Leurs étiologies sont multiples (athéromateuse, dysplasie, traumatique, infectieuse,…). Les présentations cliniques sont très variables : asymptomatique/ d+ abdos/ hématurie/ HTA/ rupture (hémopéritoine, HH digestive, hémobilie,…). | ||
| | ||
Indications de tt (chir de résection avec reconstruction artérielle ou embolisation [++ pour l'artère splénique ]) : | Indications de tt (chir de résection avec reconstruction artérielle ou embolisation [++ pour l'artère splénique ]) : | ||
- Symptomatiques | - Symptomatiques | ||
- Asymptomatiques si artère hépatique/ splénique de la femme jeune (risque de rupturre lors de la grossesse). | - Asymptomatiques si artère hépatique/ splénique de la femme jeune (risque de rupturre lors de la grossesse). | ||
Version du 22 mai 2014 à 09:50
= perte de parallélisme des parois artérielles = dilatation, concernant toutes les tuniques de la paroi, localisée permanente dont le diamètre dépasse de > 50% la valeur du segment sus-jacent. Leur fréquence est en augmentation et concerne aorte > iliaques > poplitées > fémorales >> troncs viscéraux, artères rénales et carotides. Il n'existe aucun tt médical des anévrismes artériels (hormis un éventuel contrôle de la TA).
Etiologies et facteurs de risque
Semble être une disparition des fibres élastiques (élastine,…) des parois induite par un infiltrat inflammatoire et l'augmentation d'activité de protéases → amincissement et perte de résistance de la paroi
Athéromatose
Supposée à l'origine de la grande majorité des anévrismes → FR = tabac (RR = 3-5 pour l'AAA), sexe M, HTA diastolique, race blanche, autres manifestations (AOMI, AVC, coronopathies,…)
Formes familiales et facteurs génétiques
Plusieurs maladies rares du tissu conjonctifs sont à risque : Marfan (anévrisme de l'aorte ascendante présente dans 80% des cas avec risque d'insuffisance Ao, de dissection/ rupture), Ehlers-Danlos (surtout dans le type IV), pseudo-xanthome élastique, cutis laxa,… → cela justifie un dépistage systématique (Echo-doppler) dans toute la fratrie de patients atteints d'un AAA.
Facteurs biochimiques et artériopathies inflammatoires
Rôle de l'inflammation (concernerait 5-10% des AAA) et de la protéolyse. Maladie de Horton/ de Takayasu/ de Behçet, inflammation idiopathique, anévrismes infectieux (syphillis, Tbc,… devenus exceptionnel. Greffe infectieuse par bactériémie [endocardite ?] sur anévrisme préexistant).
Causes mécaniques
Anévrisme en aval d'une coarctation/ d'une sténose. Traumatismes
Anévrismes de l'aorte abdominale (AAA)
= diamètre antéro-post > 35mm chez l'H et > 30 mm chez la F. La prévalence est ~1% chez l'H de 55-64 ans, elle augmente ensuite de 2-4% par 10 ans. 8H > 1F. Peu/ pas symptomatique, les indications de traitements ont pour but de prévenir les complications généralement dramatiques et quasi-inéluctables. La localisation préférentielle est sous-rénale (avec extension aux iliaques dans 50%), la plus à risque de complications.
Clinique
- La plupart sont asymptomatiques, de découverte fortuite :
- Imagerie pour symptômes digestifs/ urinaires
- Palpation abdominale : masse pulsatile expansive (refoulant les mains à chaque systole, pathognomique) parfois soufflante, signe de De Bakey (possibilité de glisser le tranchant de la main entre le pôle supérieur de la masse et l'auvent costal = anévrisme sous-rénal ++)
- Symptomatiques en cas de complications, cf infra
- Présentation particulières des AAA inflammatoires (formation d'une fibrose périanévrismale pouvant s'étendre aux organes de voisinage et/ou englboer des segments aortiques non anévrismaux) :
- D+ abdos/ lombaires, amaigrissement, anorexie, t°, coliques néphrétiques, OMI
Evolution naturelle
- Augmentation de diamètre très variable (variabilité individuelle + selon le diamètre de départ), en moyenne ~2,5mm/an
- Rupture dépendant de la tension de paroi = Pression x Rayon / épaisseur pariétale (= Loi de Laplace). Les FR sont :
- Le diamètre maximal :
- 40-49 mm → 1,3%/an
- 50-59 mm → 5-10%/an
- 60-69 mm → 10-20%/an
- 70-79 mm → 20-40%/an
- Augmentation rapide du diamètre (risque significatif pour > 5 mm/ 6 mois)
- Le diamètre maximal :
Complications
Rupture d'AAA
Complication redoutable, elle peut se présenter sous différentes formes :
- Fissuration → d+ lombaires aiguës, hémodynamique stable, masse pulsatile sensible
- Rupture rétropéritonéale → d+ lombaires aiguës, masse pulsatile à la palpation, collapsus (parfois transitoire) → mortalité ~50%
- Rupture intrapéritonéale → collapsus sévère brutal → mortalité > 90%
- Rupture vers les organes creux (rare : duadénum, grêle, colon, VCI)
Compression des organes de voisinage
- Compression de la VCI → OMI
- Compression des urétères : d+ lombaires, coliques néphrétiques
Migration d'emboles
→ "orteils bleus", "AOMI",…
Examens complémentaires et traitements des AAA non compliqués (asymptomatiques)
La mortalité de la cure chir classique est faible ~4-8% et les complications (pseudo-anévrismes, infections/ thrombose de prothèse) rares. La mortalité du traitement endoluminal est de 1,4% et les complicaitons encore plus limitées… cependant, le coût est plus élevé, le recul est encore faible et les contraintes anatomiques (CI en cas de collet trop court, de tortuosités iliaques/ aortiques) importantes.
L'utilisation de β-bloquants a été démontré efficace chez les Marfan. Leur administration chez les autres patients ne bénéficiant pas d'un tt chir fait encore débat.
Traitement des AAA rompus
= urgence chirurgicale (prothèse en Dacron) + supportif
Anévrismes de l'aorte thoracique et thoraco-abdominaux
Bien moins fréquents que les AAA. On différencie les AA de l'aort ascendante/ de la crosse aortique/ de l'aorte descendante (type A = au-dessus de la 6ème côte – type B = sous la 6ème côte – type C = A+B) et les anévrismes thoraco-abdominaux..
Le plus svt asymptomatiques, ils peuvent rarement être à l'origine de d+ dorsales/interscapulaires. Les complications sont :
- Signes de compression : dysphagie, toux, dyspnée, bronchopneumonies, atélectasies
- Fissuration/ rupture : d+ intenses, hémoptysies, choc, hémothorax, hématémèse.
Le bilan diag et préth comprendra une RX, un CT/IRM/Aortographie.
Indications de tt (prothèse ou endoprothèse) :
- AAT symptomatique/ compliqué
- AAT de diamètre > 60 mm
Mortalité opératoire de 10% + risque variable de paraplégie.
Anévrismes iliaques
Svt situés sur les iliaques primitibes, ils ont l'athéromatose pour principales origine.
Le plus svt asymptomatiques, ils peuvent se révéler par :
- Des d+ abdos/ de type sciatique
- Une rupture
Indications de tt (prothèse ou endoprothèse) sont:
- Symptomatique/ rupture
- De diamètre > 4cm
ANEVRISMES POPLITES
Représentent ~70% des anévrismes périphériques, sont bilatéraux dans ~50% des cas et touchent préférentiellement l'athéromateux de > 60 ans. Association significative avec un AAA (toujours à rechercher!).
Complication la plus fréquente : thrombose et embolisations périphériques avec risque d'ischémie aiguë des MI.
Indications de tt (exclusion par greffe veineuse fémoro-poplitée) :
- Embolisations périphériques
- Diamètre > 2 cm
ANEVRISMES FEMORAUX
Svt localisés sur la fémorale commune, ils sont généralement d'origine athéromateuse (tt = mise à plat et prothèse/ pontage), parfois infectieuse (tt = ABth, chir en 2de intention).
NB : les faux anévrismes fémoraux sont fréquents et justifient un tt médical en 1ère intention (compression et injection de thrombine), une chir en cas d'échec.
ANEVRISMES VISCERAUX
Situés sur l'artère splénique > artère hépatique et tronc cœliaque > mésentérique sup > rénales >… Leurs étiologies sont multiples (athéromateuse, dysplasie, traumatique, infectieuse,…). Les présentations cliniques sont très variables : asymptomatique/ d+ abdos/ hématurie/ HTA/ rupture (hémopéritoine, HH digestive, hémobilie,…).
Indications de tt (chir de résection avec reconstruction artérielle ou embolisation [++ pour l'artère splénique ]) :
- Symptomatiques
- Asymptomatiques si artère hépatique/ splénique de la femme jeune (risque de rupturre lors de la grossesse).