« Accidents vasculaires cérébraux (AVC) : schémas de prise en charge en urgence et généralités » : différence entre les versions
(Page créée avec « AVC = 1<sup>ère</sup> cause de handicap et 3<sup>ème</sup> cause de mortalité dans les pays développés. 75% concernent les > 65 ans. == PRISE EN CHARGE INITIALE... ») |
Aucun résumé des modifications |
||
| Ligne 1 : | Ligne 1 : | ||
AVC = 1<sup>ère</sup> cause de handicap et 3<sup>ème</sup> cause de mortalité dans les pays développés. 75% concernent les > 65 ans. | AVC = 1<sup>ère</sup> cause de handicap et 3<sup>ème</sup> cause de mortalité dans les pays développés. 75% concernent les > 65 ans. | ||
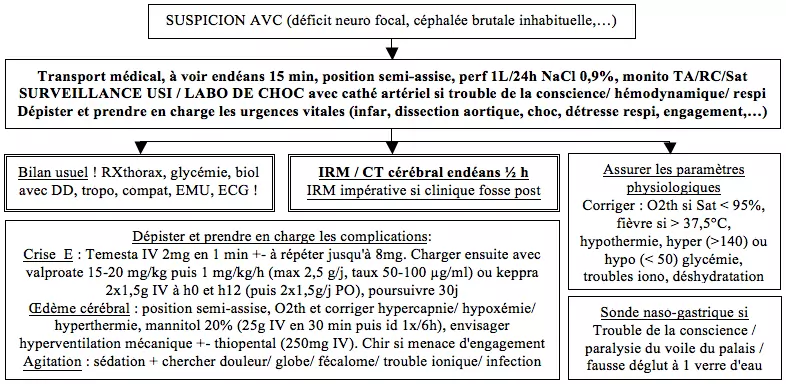
== Prise en charge initiale commune à tout AVC == | |||
[[File:AVC1.png|center|AVC1.png]] | |||
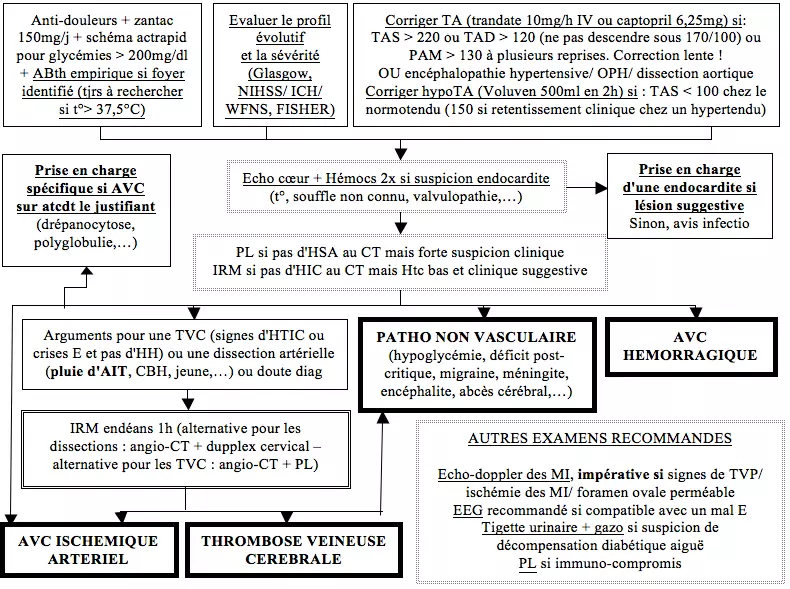
[[File:AVC2.png|center|AVC2.png]] | |||
== PRISE EN CHARGE SPECIFIQUE D'UN AVC ISCHEMIQUE ARTERIEL == | |||
== PRISE EN CHARGE SPECIFIQUE D'UNE THROMBOSE VEINEUSE CEREBRALE == | |||
{| cellpadding="0" cellspacing="0" width="100%" | {| cellpadding="0" cellspacing="0" width="100%" | ||
|- | |- | ||
| <div> | | <div> | ||
'''<u>Anticoagulation</u>''' : Héparine IV à dose thérapeutique (bolus 5000UI puis 25000UI/24h, APTT à 3, 6, 12 et 24h) | |||
| |||
</div> | </div> | ||
|} | |} | ||
| Ligne 26 : | Ligne 27 : | ||
|- | |- | ||
| <div> | | <div> | ||
<u> | <u>Recherche et traitement étiologique</u> | ||
(oto-mastoïdite, infections de la face, méningites, abcès cérébraux, septicémie, néos, connectivites,…) | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 35 : | Ligne 38 : | ||
|- | |- | ||
| <div> | | <div> | ||
Arrêt de tout médoc favorisant (androgènes, COC, antifibrinolytiques,…) | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 44 : | Ligne 47 : | ||
|- | |- | ||
| <div> | | <div> | ||
<u>Si dégradation neuro malgré tt med optimal</u> : | |||
| |||
</div> | </div> | ||
|} | |} | ||
| Ligne 53 : | Ligne 58 : | ||
|- | |- | ||
| <div> | | <div> | ||
' | <u>Envisager neurochir si</u> : | ||
menace d'engagement ou hydrocéphalie aiguë ou hémorragie secondaire avec hématome lobaire > 50 cm³ + dégradation clinique + Glasgow > 4 ou hématome cérébelleux compressif (ou diamètre > 3 cm) | |||
| |||
</div> | </div> | ||
|} | |} | ||
| Ligne 62 : | Ligne 71 : | ||
|- | |- | ||
| <div> | | <div> | ||
<u>Si signes d'HTIC</u> : | |||
</ | |||
Diamox 2x250mg/j + restriction hydrique +- PL | |||
| |||
</div> | </div> | ||
|} | |} | ||
| Ligne 80 : | Ligne 84 : | ||
|- | |- | ||
| <div> | | <div> | ||
<u>Traiter crises E / complications médicales</u> | |||
| |||
</div> | </div> | ||
|} | |} | ||
| Ligne 91 : | Ligne 95 : | ||
|- | |- | ||
| <div> | | <div> | ||
<u>Envisager tt endovasculaire</u> | |||
Si pas de tt med/ d'indication chir | |||
| |||
| |||
</div> | </div> | ||
|} | |} | ||
| Ligne 104 : | Ligne 110 : | ||
|- | |- | ||
| <div> | | <div> | ||
Biol + gazo + CT-cérébral + EEG | |||
| |||
</div> | </div> | ||
|} | |} | ||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
{| cellpadding="0" cellspacing="0" width="100%" | | ||
| |||
== PRISE EN CHARGE COMMUNE AUX AVC HEMORRAGIQUES == | |||
{| cellpadding="0" cellspacing="0" width="100%" | |||
|- | |- | ||
| <div> | | <div> | ||
<u>Corriger l'HTA si</u> | |||
TAS > 180 ou TAD > 105 (160/95 si pas de notion d'HTA chronique) à plusieurs reprises MAIS limiter la réduction de PAM à <u><</u> 20% ! | |||
(Augmenter le seuil de correction en cas d'HTIC sévère avec menace d'engagement) | |||
(Diminuer le seuil en cas d'absence de troubles de la conscience/ autres signes d'HTIC) | |||
Si monito PIC → optimiser PAM pour maintenir 70 < PPC < 100 mmHg | |||
<u>Maintenir la TAS >150mmHg</u> (voluven 500ml sur 2h SN) | |||
<u>Prévention thrombo-embolique</u> : bas de contention + compression pneumatique intermittente | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 196 : | Ligne 200 : | ||
|- | |- | ||
| <div> | | <div> | ||
<u> | Stop AVK + vit K 10mg IV lent + FFP 10-15ml/kg IV ou <u>PPSB 25U/kg</u> + INR à H6 (but : INR < 1,5) | ||
| | ||
</div> | |||
|} | |||
< | {| cellpadding="0" cellspacing="0" width="100%" | ||
|- | |||
| <div> | |||
Stop héparine/ HBPM + sulfate de protamine (neutraliser 50% de la dernière dose, 1mg IV neutralise 100UI d'héparine, Qmax 50mg/10min) | |||
Sauf indication absolue (EP massive, TVC,…) | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 215 : | Ligne 222 : | ||
|- | |- | ||
| <div> | | <div> | ||
Traitement anticoagulant ou antiplaquettaire ? | |||
</div> | </div> | ||
|} | |} | ||
{| cellpadding="0" cellspacing="0" width="100%" | |||
|- | |||
| <div> | |||
Suspendre tt | |||
</div> | |||
|} | |||
{| cellpadding="0" cellspacing="0" width="100%" | |||
|- | |||
| <div> | |||
Non | |||
</div> | |||
|} | |||
{| cellpadding="0" cellspacing="0" width="100%" | |||
|- | |||
| <div> | |||
Antiplaquettaire | |||
</div> | |||
|} | |||
{| cellpadding="0" cellspacing="0" width="100%" | |||
|- | |||
| <div> | |||
AVK | |||
</div> | |||
|} | |||
{| cellpadding="0" cellspacing="0" width="100%" | |||
|- | |||
| <div> | |||
Héparine/ HBPM | |||
</div> | |||
|} | |||
| {| cellpadding="0" cellspacing="0" width="100%" | ||
|- | |||
| <div> | |||
Pas d'EBM mais une prophylaxie anti-E durant 7j est parfois instaurée si : coma ou hématome lobaire > 30 cm³ avec troubles de la conscience ou ischémie corticale ou sang dans les citernes ou Fisher 4 | |||
| | ||
Pas d'EBM mais le mannitol est parfois administré en prophylactique dans les HH intracérébrales | |||
| | ||
</div> | |||
|} | |||
| | ||
| Ligne 280 : | Ligne 303 : | ||
| | ||
| | ||
| Ligne 301 : | Ligne 313 : | ||
| | ||
| | ||
| Ligne 338 : | Ligne 346 : | ||
| | ||
== PRISE EN CHARGE SPECIFIQUE D'UNE HEMORRAGIE INTRACEREBRALE == | |||
{| cellpadding="0" cellspacing="0" width="100%" | {| cellpadding="0" cellspacing="0" width="100%" | ||
|- | |- | ||
| <div> | | <div> | ||
<u> | <u>Envisager tt palliatif si ICH = 4-6</u> | ||
</div> | </div> | ||
|} | |} | ||
| Ligne 356 : | Ligne 362 : | ||
|- | |- | ||
| <div> | | <div> | ||
Sujet jeune OU localisation inhabituelle pour une HH hypertensive (hémorragie lobaire) OU récidive OU absence d'HTA connue ET absence d'iatrogénicité évidente ? | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 365 : | Ligne 371 : | ||
|- | |- | ||
| <div> | | <div> | ||
Non | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 374 : | Ligne 380 : | ||
|- | |- | ||
| <div> | | <div> | ||
Oui | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 385 : | Ligne 389 : | ||
|- | |- | ||
| <div> | | <div> | ||
Angio-IRM/ Angio-CT/ Angiographie | |||
en urgence (tjrs si chir envisagée) ou à distance selon suspicion clinique | |||
</div> | </div> | ||
|} | |} | ||
{| cellpadding="0" cellspacing="0" width="100%" | |||
|- | |||
| <div> | |||
Monito PIC fortement conseillé si dégradation Glasgow ou nécessité ventilation mécanique | |||
| | ||
Monito EEG conseillé si coma ou hématome lobaire > 30cm³ ou signe d'ischémie corticale | |||
</div> | |||
|} | |||
{| cellpadding="0" cellspacing="0" width="100%" | |||
|- | |||
| <div> | |||
'''<u>Envisager neurochir (rarement nécessaire, tjrs après imagerie complémentaire) si</u>'''''':''' | |||
</div> | |||
|} | |||
{| cellpadding="0" cellspacing="0" width="100%" | |||
|- | |||
| <div> | |||
<u>HIC superficielle (caillot sous-cortical à < 1cm de la surface et respectant les noyaux gris) + passage Glasgow < 8</u> | |||
ou | |||
<u>HIC cérébelleuse avec dégradation Glasgow ou avec hydrocéphalie obstructive</u> | |||
| | ||
< | '''→ envisager craniotomie + évacuation''' | ||
</div> | |||
|} | |||
{| cellpadding="0" cellspacing="0" width="100%" | {| cellpadding="0" cellspacing="0" width="100%" | ||
|- | |- | ||
| <div> | | <div> | ||
<u>HIC profonde avec effet de masse</u> | |||
'''→ envisager aspiration stéréotaxique''' | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 437 : | Ligne 450 : | ||
|- | |- | ||
| <div> | | <div> | ||
<u>Hydrocéphalie aiguë symptomatique</u> | |||
'''→ envisager drainage ventriculaire (lombaire si hydrocéphalie communicante) + ABth prophylactique +- fibrinolyse intraventriculaire si HH intraventriculaire (4mg rtPA à répéter sur 1-3j jusqu'à nettoyage avec contrôles CT)''' | |||
'''+ maintenir PIC ~15mmHg''' | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 446 : | Ligne 463 : | ||
|- | |- | ||
| <div> | | <div> | ||
'''Restreindre au max les indications neurochir si HIC sur angiopathie amyloïde (généralement spontanément favorable et risque HH post-chir majeur)''' | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 455 : | Ligne 472 : | ||
|- | |- | ||
| <div> | | <div> | ||
'''<u>Tt étiologique éventuel</u>''' | |||
TVC : héparine IV à dose curative + recherche étiologique | |||
Anévrisme/ MAV/ HH intratumorale : avis endovasculaire + neurochir + réanimateur | |||
Angiopathie amyloïde : pas de tt | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 466 : | Ligne 487 : | ||
|- | |- | ||
| <div> | | <div> | ||
CT-scan de contrôle à 24-48h | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 475 : | Ligne 496 : | ||
|- | |- | ||
| <div> | | <div> | ||
Aggravation neurologique secondaire ? | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 484 : | Ligne 505 : | ||
|- | |- | ||
| <div> | | <div> | ||
Non | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 493 : | Ligne 514 : | ||
|- | |- | ||
| <div> | | <div> | ||
Oui | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 502 : | Ligne 523 : | ||
|- | |- | ||
| <div> | | <div> | ||
Paramètres + glycémie + gazo + biol + ECG + CT-scan/ IRM + EEG | |||
+ | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 513 : | Ligne 532 : | ||
|- | |- | ||
| <div> | | <div> | ||
Clexane 40mg/j SC J2 post-HH/ intervention si pas d'aggravation au CT | |||
</div> | </div> | ||
|} | |} | ||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| | ||
| Ligne 626 : | Ligne 624 : | ||
| | ||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| | ||
| |||
| |||
== PRISE EN CHARGE SPECIFIQUE D'UNE HSA NON POST-TRAUMATIQUE == | |||
| |||
{| cellpadding="0" cellspacing="0" width="100%" | {| cellpadding="0" cellspacing="0" width="100%" | ||
|- | |- | ||
| <div> | | <div> | ||
<u> | <u>Si signes d'HTIC</u> : | ||
→ '''tt med + envisager neurochir si hématome cérébelleux compressif (ou diamètre > 3cm) ou menace d'engagement ou hématome lobaire > 50 cm³ ET dégradation clinique ET Glasgow > 4''' | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 681 : | Ligne 674 : | ||
|- | |- | ||
| <div> | | <div> | ||
<u>Envisager tt palliatif si</u> : | |||
WFNS initial à V ET > 70 ans ET/OU Fisher 4 avec destruction cérébrale majeure | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 690 : | Ligne 685 : | ||
|- | |- | ||
| <div> | | <div> | ||
Si | <u>Si Hydrocéphalie aiguë symptomatique</u> | ||
</ | |||
'''→ envisager ventriculostomie / drainage ventriculaire (lombaire si hydrocéphalie communicante) + ABth prophylactique +- fibrinolyse intraventriculaire si HH intraventriculaire (4mg rtPA à répéter sur 1-3j jusqu'à nettoyage avec contrôles CT)''' | |||
'''+ maintenir PIC ~15mmHg''' | |||
</div> | </div> | ||
|} | |} | ||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
'''é''' | |||
| |||
{| cellpadding="0" cellspacing="0" width="100%" | {| cellpadding="0" cellspacing="0" width="100%" | ||
|- | |- | ||
| <div> | | <div> | ||
<u>Angiographie</u> (angio-CT) | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 726 : | Ligne 729 : | ||
|- | |- | ||
| <div> | | <div> | ||
Nimotop 60mg 6x/j PO (alternative : 1-2 mg/h IV) [+- "Triple H therapy" ?] | |||
Statine (ex : atorvastatine 80mg/j PO) Vasopressine SC si diurèse > 300ml/h | |||
NaCl 0,9% ~40ml/kg/j | |||
Clexane 40mg SC à 24h post-embolisation si pas d'aggravation au CT | |||
Monito PIC et EEG recommandés (fortement si coma/ œdème ou nécessité ventilation mécanique) | |||
Dupplex transcrânien 1x/j en phase aiguë recommandé | |||
</div> | </div> | ||
|} | |} | ||
| {| cellpadding="0" cellspacing="0" width="100%" | ||
|- | |||
| <div> | |||
'''<u>Si anévrisme/ MAV</u>''' : avis endovasculaire + neurochir + réanimateur (embolisation? clips?) | |||
| | ||
| '''<u>Si vasospasme symptomatique : tt combiné immédiat</u>'''''', sinon à max 72h''' | ||
</div> | |||
|} | |||
| {| cellpadding="0" cellspacing="0" width="100%" | ||
|- | |||
| <div> | |||
Aggravation neurologique secondaire ? | |||
Arrêter tout médoc suspect | |||
Contrôler numération à 15j | |||
Reconsulter à la moindre alerte | |||
Si aggravation ou atteinte d'une autre lignée → spécialiste | |||
</div> | |||
|} | |||
{| cellpadding="0" cellspacing="0" width="100%" | {| cellpadding="0" cellspacing="0" width="100%" | ||
|- | |- | ||
| <div> | | <div> | ||
Paramètres + glycémie + biol + gazo + CT-scan + EEG + Dupplex transcrânien | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 790 : | Ligne 787 : | ||
|- | |- | ||
| <div> | | <div> | ||
<u> | <u>Triple H thérapy</u> | ||
<u>Avis endovasculaire</u> | |||
'''<u>Angiographie urgente</u>'''<u>'''diag et thérapeutique'''</u> | |||
Prolonger nimotop jusqu'à 6 sem | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 801 : | Ligne 802 : | ||
|- | |- | ||
| <div> | | <div> | ||
Traiter éventuel resaignement / hydrocéphalie aiguë / crise E / trouble hydro-électrique ou métabolique | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 810 : | Ligne 811 : | ||
|- | |- | ||
| <div> | | <div> | ||
Si bilan négatif ou vélocité augmentée ou > 120cm/sec d'un vaisseau au dupplex | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 821 : | Ligne 820 : | ||
|- | |- | ||
| <div> | | <div> | ||
Oui | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 834 : | Ligne 829 : | ||
|- | |- | ||
| <div> | | <div> | ||
Non | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 847 : | Ligne 838 : | ||
|- | |- | ||
| <div> | | <div> | ||
CT-scan de contrôle à 24-48h | |||
</div> | </div> | ||
|} | |} | ||
| Ligne 858 : | Ligne 847 : | ||
|- | |- | ||
| <div> | | <div> | ||
Pas d'angio nécessaire en cas de post-trauma sauf si l'(hétéro)-anamnèse révèle des signes d'HSA avant le trauma ou est impossible | |||
</div> | |||
|} | |||
| |||
| | ||
| | ||
| |||
| |||
| |||
| | ||
| | ||
| Ligne 935 : | Ligne 921 : | ||
| | ||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
== SCORES DE SEVERITE – pronostic – décision (d'abstention) thérapeutique – suivi == | |||
| |||
Un resaignement précoce d'anévrisme (dans les 72h, 5-10%) est associé à une mortalité de > 70% ! | |||
| |||
1. <u>NIHSS</u> (AVC ischémiques + HIC) | |||
| |||
{| cellpadding="0" cellspacing="0 | {| border="1" cellpadding="0" cellspacing="0" | ||
|- | |- | ||
| | | rowspan="4" style="width:177px" | | ||
Vigilance | |||
| style="width:416px" | | |||
Normale | |||
| style="width:48px" | | |||
0 | |||
|- | |- | ||
| | | style="width:416px" | | ||
Confusion | |||
| style="width:48px" | | |||
1 | |||
|- | |||
| style="width:416px" | | |||
Stupeur | |||
| style="width:48px" | | |||
2 | |||
|- | |- | ||
| | | style="width:416px" | | ||
Coma | |||
| style="width:48px" | | |||
3 | |||
|- | |- | ||
| | | rowspan="3" style="width:177px" | | ||
Questions (mois et âge) | |||
| style="width:416px" | | |||
2 réponses correctes | |||
| style="width:48px" | | |||
0 | |||
|- | |- | ||
| | | style="width:416px" | | ||
1 réponse correcte | |||
| | |||
| style="width:48px" | | |||
1 | |||
|- | |- | ||
| | | style="width:416px" | | ||
0 réponse correcte | |||
| style="width:48px" | | |||
2 | |||
|- | |||
| rowspan="3" style="width:177px" | | |||
Actions : ouvrir et fermer les yeux puis serrer et relâcher une main non parétique | |||
| style="width:416px" | | |||
2 tâches correctes | |||
| style="width:48px" | | |||
0 | |||
|- | |- | ||
| | | style="width:416px" | | ||
1 tâche correcte | |||
| style="width:48px" | | |||
1 | |||
|- | |||
| style="width:416px" | | |||
0 tâche correcte | |||
| style="width:48px" | | |||
2 | |||
|- | |||
| rowspan="3" style="width:177px" | | |||
Oculomotricité | |||
| style="width:416px" | | |||
Normale | |||
| style="width:48px" | | |||
0 | |||
|- | |||
| style="width:416px" | | |||
Paralysie partielle | |||
| style="width:48px" | | |||
1 | |||
|- | |||
| style="width:416px" | | |||
Déviation forcée du regard ou paralysie complète non surmontée par les réflexes oculo-céphaliques | |||
| style="width:48px" | | |||
2 | |||
|- | |||
| rowspan="4" style="width:177px" | | |||
Vision | |||
| style="width:416px" | | |||
Normale | |||
| style="width:48px" | | |||
0 | |||
|- | |||
| style="width:416px" | | |||
Hémianopsie partielle | |||
| style="width:48px" | | |||
1 | |||
|- | |||
| style="width:416px" | | |||
Hémianopsie complète | |||
| style="width:48px" | | |||
2 | |||
|- | |||
| style="width:416px" | | |||
Hémianopsie bilatérale / cécité corticale | |||
| style="width:48px" | | |||
3 | |||
|- | |||
| rowspan="4" style="width:177px" | | |||
Paralysie faciale | |||
| style="width:416px" | | |||
Absente | |||
| style="width:48px" | | |||
0 | |||
|- | |||
| style="width:416px" | | |||
Mineure | |||
| style="width:48px" | | |||
1 | |||
|- | |||
| style="width:416px" | | |||
Hémiface inférieure | |||
| style="width:48px" | | |||
2 | |||
|- | |||
| style="width:416px" | | |||
Hémiface complète | |||
| style="width:48px" | | |||
3 | |||
|- | |||
| rowspan="6" style="width:177px" | | |||
Motricité des membres | |||
(à coter pour chaque membre, tenir 10 sec à 90° pour les MS et 5 sec à 30° pour les MI) | |||
| style="width:416px" | | |||
Pas de chute | |||
| style="width:48px" | | |||
0 | |||
|- | |||
| style="width:416px" | | |||
Chute avant le délai | |||
| style="width:48px" | | |||
1 | |||
|- | |- | ||
| | | style="width:416px" | | ||
Mouvement possible contre pesanteur mais n'atteint pas l'angulation | |||
| style="width:48px" | | |||
2 | |||
|- | |||
| style="width:416px" | | |||
Pas de mouvement contre pesanteur | |||
| style="width:48px" | | |||
3 | |||
|- | |- | ||
| | | style="width:416px" | | ||
Aucun mouvement | |||
| | | style="width:48px" | | ||
4 | |||
|- | |||
| style="width:416px" | | |||
Amputation/ arthrodèse de l'épaule/ hanche (à spécifier) | |||
| style="width:48px" | | |||
9 | |||
|- | |- | ||
| | | rowspan="3" style="width:177px" | | ||
Ataxie des membres | |||
| style="width:416px" | | |||
Non | Non | ||
| style="width:48px" | | |||
0 | |||
|- | |- | ||
| | | style="width:416px" | | ||
Sur 1 membre | |||
| | |||
| style="width:48px" | | |||
1 | |||
|- | |- | ||
| | | style="width:416px" | | ||
Sur 2 membres | |||
| style="width:48px" | | |||
2 | |||
|- | |||
| rowspan="3" style="width:177px" | | |||
Sensibilité | |||
| style="width:416px" | | |||
Normale | |||
| style="width:48px" | | |||
0 | |||
|- | |- | ||
| | | style="width:416px" | | ||
Hypoesthésie minime-modérée | |||
| style="width:48px" | | |||
1 | |||
|- | |||
| style="width:416px" | | |||
Hypoesthésie sévère/ anesthésie | |||
| style="width:48px" | | |||
2 | |||
|- | |- | ||
| | | rowspan="4" style="width:177px" | | ||
Phasie | |||
| style="width:416px" | | |||
Pas d'aphasie | |||
| style="width:48px" | | |||
0 | |||
|- | |- | ||
| | | style="width:416px" | | ||
Aphasie légère à modérée | |||
| style="width:48px" | | |||
1 | |||
|- | |||
| style="width:416px" | | |||
Aphasie sévère | |||
| style="width:48px" | | |||
2 | |||
|- | |||
| style="width:416px" | | |||
Mutique / aphasie globale | |||
| style="width:48px" | | |||
3 | |||
|- | |||
| rowspan="4" style="width:177px" | | |||
Articulation | |||
| style="width:416px" | | |||
Normale | |||
| | |||
| style="width:48px" | | |||
0 | |||
|- | |||
| style="width:416px" | | |||
Dysarthrie légère à modérée | |||
| style="width:48px" | | |||
1 | |||
|- | |- | ||
| | | style="width:416px" | | ||
Dysarthrie sévère | |||
| style="width:48px" | | |||
2 | |||
|- | |||
| style="width:416px" | | |||
Intubé/ autre barrière physique (à spécifier) | |||
| style="width:48px" | | |||
9 | |||
|- | |- | ||
| | | rowspan="3" style="width:177px" | | ||
Négligence/ extinction | |||
| style="width:416px" | | |||
Normale | |||
| style="width:48px" | | |||
0 | |||
|- | |- | ||
| | | style="width:416px" | | ||
Héminégligence partielle / extinction d'une modalité sensorielle | |||
| style="width:48px" | | |||
1 | |||
|- | |||
| style="width:416px" | | |||
Héminégligence complète / extinction de plusieurs modalités sensorielles | |||
| style="width:48px" | | |||
2 | |||
|} | |} | ||
| |||
| |||
| |||
| |||
| |||
<u>Pour les HIC, il a été démontré une corrélation entre pronostic et NIHSS + caractéristiques de l'hématome</u> : | |||
| |||
{| cellpadding="0" cellspacing="0 | {| border="1" cellpadding="0" cellspacing="0" | ||
|- | |- | ||
| | | style="width:154px" | | ||
Hématome | |||
| | | style="width:154px" | | ||
NIHSS | |||
| style="width:154px" | | |||
Mortalité à 30j | |||
| style="width:154px" | | |||
GOS favorable à 5 ans | |||
|- | |- | ||
| | | style="width:154px" | | ||
'''> 62,5 cc''' | |||
| style="width:154px" | | |||
'''> 20''' | |||
| style="width:154px" | | |||
'''95%''' | |||
| style="width:154px" | | |||
'''0%''' | |||
|- | |- | ||
| | | style="width:154px" | | ||
| |||
| style="width:154px" | | |||
<u><</u> 20 | |||
| style="width:154px" | | |||
42% | |||
| style="width:154px" | | |||
29% | |||
|- | |- | ||
| < | | style="width:154px" | | ||
'''Lobaire <u><</u> 62,5 cc''' | |||
</ | |||
| | | style="width:154px" | | ||
'''> 20''' | |||
| style="width:154px" | | |||
'''72%''' | |||
| style="width:154px" | | |||
'''0%''' | |||
|- | |- | ||
| | | style="width:154px" | | ||
| | |||
| | ||
| style="width:154px" | | |||
<u><</u> 20 | |||
| style="width:154px" | | |||
11% | |||
| style="width:154px" | | |||
35% | |||
|- | |||
| style="width:154px" | | |||
Non lobaire <u><</u> 62,5 cc | |||
| style="width:154px" | | |||
> 20 | |||
| style="width:154px" | | |||
73% | |||
| style="width:154px" | | |||
13% | |||
|- | |||
| style="width:154px" | | |||
| | ||
| style="width:154px" | | |||
<u><</u> 20 | |||
| style="width:154px" | | |||
7% | |||
| style="width:154px" | | |||
49% | |||
|} | |||
| | ||
| Le taux de mortalité varie selon l'âge pour les NIHSS <u><</u> 20… mais pas pour les NIHSS > 20 ! | ||
| | ||
| 2. <u>ABCD<sup>2</sup> SCORE</u> (AIT / AVC Récupéré) | ||
| | ||
{| border="1" cellpadding="0" cellspacing="0" | |||
|- | |||
| style="width:121px" | | |||
Age | |||
| | style="width:198px" | | ||
> 60 ans | |||
| style="width:38px" | | |||
+ 1 | |||
|- | |||
| style="width:121px" | | |||
BP = TA à l'arrivée | |||
| | style="width:198px" | | ||
> 140/90 mmHg | |||
| style="width:38px" | | |||
+ 1 | |||
|- | |||
| rowspan="2" style="width:121px; height:12px" | | |||
Clinique | |||
| style="width:198px; height:12px" | | |||
Faiblesse unilat | |||
| style="width:38px; height:12px" | | |||
+ 2 | |||
|- | |||
| style="width:198px; height:9px" | | |||
Trouble de la parole sans faiblesse | |||
| style="width:38px; height:9px" | | |||
+ 1 | |||
|- | |||
| rowspan="2" style="width:121px; height:13px" | | |||
Durée | |||
| style="width:198px; height:13px" | | |||
10 à 60 min | |||
| style="width:38px; height:13px" | | |||
+ 1 | |||
| |- | ||
| style="width:198px; height:7px" | | |||
> 60 min | |||
| style="width:38px; height:7px" | | |||
+ 2 | |||
|- | |||
| style="width:121px" | | |||
Diabéte | |||
| style="width:198px" | | |||
Diabétique | |||
| style="width:38px" | | |||
+ 1 | |||
|} | |||
| | ||
| Score < 4 → 0% de récidive à 7j → pas d'hospit ! SAUF si étiologie à risque particulier : dissection, FA, infar,… | ||
| Score <u>></u> 4 → 4% de récidive à 2j et 11% à 7j → hospit ! | ||
| | ||
| 3. <u>GLASGOW</u> (tout AVC ! score conçu pour les traumas…) <u>LIEGE</u> (si coma) | ||
{| cellpadding="0" cellspacing="0" width="100%" | |||
|- | |||
| <div> | |||
{| border="1" cellpadding="0" cellspacing="0" | |||
|- | |||
| style="width:187px" | | |||
Fronto-orbitaire | |||
| style="width:28px" | | |||
5 | |||
|- | |||
| style="width:187px" | | |||
Oculo-céphalique vertical et | |||
Oculo-vestibulaire vertical | |||
| style="width:28px" | | |||
4 | |||
|- | |||
| style="width:187px" | | |||
Photomoteur | |||
| style="width:28px" | | |||
3 | |||
|- | |||
| style="width:187px" | | |||
Oculo-céphalique horizontal et | |||
Oculo-vestibulaire horizontal | |||
| style="width:28px" | | |||
2 | |||
|- | |||
| style="width:187px" | | |||
Oculo-cardiaque | |||
| style="width:28px" | | |||
1 | |||
|- | |||
| style="width:187px" | | |||
Rien | |||
| style="width:28px" | | |||
0 | |||
|} | |||
| | ||
</div> | |||
|} | |||
| | ||
{| border="1" cellpadding="0" cellspacing="0" | |||
|- | |||
| rowspan="4" style="width:102px" | | |||
OUVERTURE DES YEUX (4) | |||
| style="width:198px" | | |||
| | Spontanée | ||
| style="width:28px" | | |||
4 | |||
|- | |||
| style="width:198px" | | |||
Sur ordre | |||
| style="width:28px" | | |||
3 | |||
|- | |- | ||
| | | style="width:198px" | | ||
A la douleur | |||
| style="width:28px" | | |||
2 | |||
|- | |||
| style="width:198px" | | |||
Aucune | |||
| style="width:28px" | | |||
1 | |||
|- | |- | ||
| | | rowspan="6" style="width:102px" | | ||
REPONSE MOTRICE (6) | |||
| style="width:198px" | | |||
Sur ordre | |||
| style="width:28px" | | |||
6 | |||
|- | |||
| style="width:198px" | | |||
Chasse la douleur | |||
| style="width:28px" | | |||
5 | |||
|- | |||
| style="width:198px" | | |||
Retrait à la douleur | |||
| style="width:28px" | | |||
4 | |||
|- | |||
| style="width:198px" | | |||
Flexion stéréotypée à la douleur | |||
| style="width:28px" | | |||
3 | |||
|- | |||
| style="width:198px" | | |||
Extension stéréotypée à la douleur | |||
| style="width:28px" | | |||
2 | |||
|- | |||
| style="width:198px" | | |||
Aucune | |||
| style="width:28px" | | |||
1 | |||
|- | |||
| rowspan="5" style="width:102px" | | |||
REPONSE VERBALE (5) | |||
| style="width:198px" | | |||
Orientée | |||
| style="width:28px" | | |||
5 | |||
|- | |- | ||
| | | style="width:198px" | | ||
Réponses confuses | |||
| | | style="width:28px" | | ||
4 | |||
|- | |||
| style="width:198px" | | |||
Mots inappropriés | |||
| style="width:28px" | | |||
3 | |||
|- | |- | ||
| | | style="width:198px" | | ||
Mots incompréhensibles | |||
| style="width:28px" | | |||
2 | |||
|- | |||
| style="width:198px" | | |||
Aucune | |||
| style="width:28px" | | |||
1 | |||
|} | |} | ||
| |||
4. <u>SCORE ICH = D'HEMPHILL</u> (HH intracérébrales) | |||
{| cellpadding="0" cellspacing="0 | | ||
{| border="1" cellpadding="0" cellspacing="0" | |||
|- | |- | ||
| | | colspan="2" style="width:206px; height:17px" | | ||
CRITERES | |||
| style="width:66px; height:17px" | | |||
POINTS | |||
|- | |||
| rowspan="3" style="width:140px; height:17px" | | |||
Glasgow | |||
| style="width:66px; height:17px" | | |||
3-4 | |||
| style="width:66px; height:17px" | | |||
2 | |||
|- | |||
| style="width:66px; height:11px" | | |||
5-12 | |||
| style="width:66px; height:11px" | | |||
{| cellpadding="0" cellspacing="0" width="100%" | {| cellpadding="0" cellspacing="0" width="100%" | ||
|- | |- | ||
| <div> | | <div> | ||
{| border="1" cellpadding="0" cellspacing="0" | |||
|- | |||
| style="width:92px" | | |||
SCORE ICH | |||
| style="width:151px" | | |||
MORTALITE A 1 MOIS | |||
|- | |||
| style="width:92px" | | |||
'''5 ou 6''' | |||
| style="width:151px" | | |||
'''100%''' | |||
|- | |||
| style="width:92px" | | |||
'''4''' | |||
| style="width:151px" | | |||
'''97%''' | |||
|- | |||
| style="width:92px" | | |||
3 | |||
| style="width:151px" | | |||
72% | |||
|- | |- | ||
| | | style="width:92px" | | ||
2 | |||
| style="width:151px" | | |||
26% | |||
|- | |||
| style="width:92px" | | |||
1 | |||
| style="width:151px" | | |||
13% | |||
|- | |- | ||
| | | style="width:92px" | | ||
0 | |||
| style="width:151px" | | |||
0% | |||
|} | |||
| |||
</div> | </div> | ||
|} | |} | ||
1 | |||
|- | |- | ||
| | | style="width:66px; height:11px" | | ||
13-15 | |||
| style="width:66px; height:11px" | | |||
0 | |||
|- | |||
| rowspan="2" style="width:140px; height:17px" | | |||
Volume de l'hématome | |||
| style="width:66px; height:17px" | | |||
<u>></u> 30ml | |||
| style="width:66px; height:17px" | | |||
1 | |||
|- | |- | ||
| | | style="width:66px; height:11px" | | ||
< 30 ml | |||
< | |||
| style="width:66px; height:11px" | | |||
0 | |||
|- | |||
| rowspan="2" style="width:140px; height:17px" | | |||
Hémorragie intraventriculaire | |||
| style="width:66px; height:17px" | | |||
| | |||
Oui | Oui | ||
| style="width:66px; height:17px" | | |||
1 | |||
|- | |- | ||
| | | style="width:66px; height:11px" | | ||
Non | Non | ||
| style="width:66px; height:11px" | | |||
0 | |||
|- | |- | ||
| | | rowspan="2" style="width:140px; height:17px" | | ||
Age | |||
| style="width:66px; height:17px" | | |||
<u>></u> 80 ans | |||
| style="width:66px; height:17px" | | |||
1 | |||
|- | |- | ||
| | | style="width:66px; height:11px" | | ||
< 80 ans | |||
< | |||
| style="width:66px; height:11px" | | |||
0 | |||
|- | |||
| rowspan="2" style="width:140px; height:17px" | | |||
Topographie sous-tentorielle | |||
| style="width:66px; height:17px" | | |||
Oui | |||
| style="width:66px; height:17px" | | |||
1 | |||
|- | |||
| style="width:66px; height:11px" | | |||
Non | |||
| style="width:66px; height:11px" | | |||
0 | |||
|} | |||
| | ||
Le volume de l'hématome semble être un facteur prédictif indépendant. Un volume > 85ml serait d'évolution habituellement fatale alors qu'un volume > 60 ml avec un Glasgow <u><</u> 8 serait lié à une mortalité de 91% (Broderick). | |||
| | ||
| 5. <u>HUNT ET HESS</u> (HSA) HSA grave si grade 3-5 <u>WFNS</u> (HSA) | ||
{| cellpadding="0" cellspacing="0" width="100%" | |||
|- | |||
| <div> | |||
{| style="width:368px" border="1" cellpadding="0" cellspacing="0" width="276" | |||
|- | |||
| style="width:50px; height:37px" | | |||
Grade | |||
| style="width:68px; height:37px" | | |||
Glasgow | |||
| style="width:60px; height:37px" | | |||
Déficit moteur | |||
| style="width:190px; height:37px" | | |||
GOS 1-3 à 6 mois | |||
Décès/végétatif/handicap sévère | |||
|- | |||
| style="width:50px; height:16px" | | |||
1 | |||
| style="width:68px; height:16px" | | |||
15 | |||
| style="width:60px; height:16px" | | |||
Absent | |||
| style="width:190px; height:16px" | | |||
13% | |||
|- | |||
| style="width:50px; height:16px" | | |||
2 | |||
| style="width:68px; height:16px" | | |||
13-14 | |||
| style="width:60px; height:16px" | | |||
Absent | |||
| style="width:190px; height:16px" | | |||
20% | |||
|- | |||
| style="width:50px; height:16px" | | |||
3 | |||
| style="width:68px; height:16px" | | |||
13-14 | |||
| style="width:60px; height:16px" | | |||
Présent | |||
| style="width:190px; height:16px" | | |||
| style="width:190px;height:16px | |||
42% | 42% | ||
|- | |- | ||
| style="width:50px;height:16px | | style="width:50px; height:16px" | | ||
4 | 4 | ||
| style="width:68px;height:16px | | style="width:68px; height:16px" | | ||
7-12 | 7-12 | ||
| style="width:60px;height:16px | | style="width:60px; height:16px" | | ||
| | ||
| style="width:190px;height:16px | | style="width:190px; height:16px" | | ||
51% | 51% | ||
|- | |- | ||
| style="width:50px;height:2px | | style="width:50px; height:2px" | | ||
5 | 5 | ||
| style="width:68px;height:2px | | style="width:68px; height:2px" | | ||
3-6 | 3-6 | ||
| style="width:60px;height:2px | | style="width:60px; height:2px" | | ||
| | ||
| style="width:190px;height:2px | | style="width:190px; height:2px" | | ||
68% | 68% | ||
| Ligne 2 710 : | Ligne 1 947 : | ||
| | ||
0 = anévrisme non rompu | 0 = anévrisme non rompu | ||
| Ligne 2 730 : | Ligne 1 967 : | ||
| | ||
{| border="1" | {| border="1" cellpadding="0" cellspacing="0" | ||
|- | |- | ||
| style="width:47px;height:17px | | style="width:47px; height:17px" | | ||
Grade | Grade | ||
| style="width:282px;height:17px | | style="width:282px; height:17px" | | ||
Aspect scanographique | Aspect scanographique | ||
|- | |- | ||
| style="width:47px;height:17px | | style="width:47px; height:17px" | | ||
1 | 1 | ||
| style="width:282px;height:17px | | style="width:282px; height:17px" | | ||
Absence de sang | Absence de sang | ||
|- | |- | ||
| style="width:47px;height:17px | | style="width:47px; height:17px" | | ||
2 | 2 | ||
| style="width:282px;height:17px | | style="width:282px; height:17px" | | ||
Dépôts < 1mm d'épaisseur | Dépôts < 1mm d'épaisseur | ||
|- | |- | ||
| style="width:47px;height:17px | | style="width:47px; height:17px" | | ||
3 | 3 | ||
| style="width:282px;height:17px | | style="width:282px; height:17px" | | ||
Dépôts > 1 mm d'épaisseur | Dépôts > 1 mm d'épaisseur | ||
|- | |- | ||
| style="width:47px;height:18px | | style="width:47px; height:18px" | | ||
4 | 4 | ||
| style="width:282px;height:18px | | style="width:282px; height:18px" | | ||
Hématome parenchymateux ou HH ventriculaire | Hématome parenchymateux ou HH ventriculaire | ||
| Ligne 2 774 : | Ligne 2 011 : | ||
| | ||
{| border="1" | {| border="1" cellpadding="0" cellspacing="0" | ||
|- | |- | ||
| style="width:47px;height:17px | | style="width:47px; height:17px" | | ||
Grade | Grade | ||
| style="width:452px;height:17px | | style="width:452px; height:17px" | | ||
Aspect scanographique | Aspect scanographique | ||
| style="width:111px;height:17px | | style="width:111px; height:17px" | | ||
Infarctus cérébral | Infarctus cérébral | ||
|- | |- | ||
| style="width:47px;height:17px | | style="width:47px; height:17px" | | ||
1 | 1 | ||
| style="width:452px;height:17px | | style="width:452px; height:17px" | | ||
HSA minime, pas d'HH ventriculaire dans les 2 ventricules latéraux | HSA minime, pas d'HH ventriculaire dans les 2 ventricules latéraux | ||
| style="width:111px;height:17px | | style="width:111px; height:17px" | | ||
6% | 6% | ||
|- | |- | ||
| style="width:47px;height:17px | | style="width:47px; height:17px" | | ||
2 | 2 | ||
| style="width:452px;height:17px | | style="width:452px; height:17px" | | ||
HSA minime, HH ventriculaire dans les 2 ventricules latéraux | HSA minime, HH ventriculaire dans les 2 ventricules latéraux | ||
| style="width:111px;height:17px | | style="width:111px; height:17px" | | ||
14% | 14% | ||
|- | |- | ||
| style="width:47px;height:17px | | style="width:47px; height:17px" | | ||
3 | 3 | ||
| style="width:452px;height:17px | | style="width:452px; height:17px" | | ||
HSA remplissant complètement au moins une citerne ou une scissure, pas d'HH dans les 2 ventricules latéraux | HSA remplissant complètement au moins une citerne ou une scissure, pas d'HH dans les 2 ventricules latéraux | ||
| style="width:111px;height:17px | | style="width:111px; height:17px" | | ||
12% | 12% | ||
|- | |- | ||
| style="width:47px;height:18px | | style="width:47px; height:18px" | | ||
4 | 4 | ||
| style="width:452px;height:18px | | style="width:452px; height:18px" | | ||
HSA remplissant complètement au moins une citerne ou une scissure, HH dans les 2 ventricules latéraux | HSA remplissant complètement au moins une citerne ou une scissure, HH dans les 2 ventricules latéraux | ||
| style="width:111px;height:18px | | style="width:111px; height:18px" | | ||
28% | 28% | ||
| Ligne 2 835 : | Ligne 2 072 : | ||
- Apparition d'une dilatation des cornes temporales | - Apparition d'une dilatation des cornes temporales | ||
- Augmentation de l'index bicaudé = rapport de la largeur des cornes frontales au niveau des noyaux caudés sur le diamètre cérébral au même niveau. Valeurs normales : | - Augmentation de l'index bicaudé = rapport de la largeur des cornes frontales au niveau des noyaux caudés sur le diamètre cérébral au même niveau. Valeurs normales : | ||
o <u><</u> 30 ans : < 0,16 | o <u><</u> 30 ans : < 0,16 | ||
o 50 ans : < 0,18 | o 50 ans : < 0,18 | ||
o 60 ans : < 0,19 | o 60 ans : < 0,19 | ||
o 80 ans : < 0,21 | o 80 ans : < 0,21 | ||
o 100 ans : < 0,25 | o 100 ans : < 0,25 | ||
| | ||
| Ligne 2 853 : | Ligne 2 090 : | ||
| | ||
- <u>Communs à tous les AVC</u> : | - <u>Communs à tous les AVC</u> : | ||
o Intubation pour des raisons neuro → mortalité de > 80% | o Intubation pour des raisons neuro → mortalité de > 80% | ||
- <u>Spécifiques aux AVC ischémiques</u> : | - <u>Spécifiques aux AVC ischémiques</u> : | ||
o Occlusion du tronc basilaire → > 90% de mortalité et 2% de GOS favorable à moyen terme en l'absence de recanalisation ! | o Occlusion du tronc basilaire → > 90% de mortalité et 2% de GOS favorable à moyen terme en l'absence de recanalisation ! | ||
o Infarctus Sylvien Malin → 70-80% de mortalité en l'absence de craniotomie ! | o Infarctus Sylvien Malin → 70-80% de mortalité en l'absence de craniotomie ! | ||
o NIHSS > 15 → mortalité > 90% | o NIHSS > 15 → mortalité > 90% | ||
- <u>Spécifiques aux TVC</u> : | - <u>Spécifiques aux TVC</u> : | ||
o Etiologies infectieuses liées à une mortalité fortement accrue | o Etiologies infectieuses liées à une mortalité fortement accrue | ||
- <u>Spécifiques aux HIC</u> : | - <u>Spécifiques aux HIC</u> : | ||
o Hématome > 60 cc + GSC <u><</u> 8 → mortalité de 91% | o Hématome > 60 cc + GSC <u><</u> 8 → mortalité de 91% | ||
| Ligne 2 875 : | Ligne 2 112 : | ||
o L'augmentation de la taille de l'hématome couplée à l'extravasation de PC à l'angio-CT est lié à une péjoration du pronostic | o L'augmentation de la taille de l'hématome couplée à l'extravasation de PC à l'angio-CT est lié à une péjoration du pronostic | ||
- <u>Spécifiques aux HSA</u> : | - <u>Spécifiques aux HSA</u> : | ||
- | - | ||
| Ligne 2 885 : | Ligne 2 122 : | ||
| | ||
Il semble raisonnable <u>d'envisager</u> selon l'âge, les comorbidités et les complications, entre réanimateurs et spécialistes concernés, un arrêt / limitation thérapeutique dans les situations suivantes : | Il semble raisonnable <u>d'envisager</u> selon l'âge, les comorbidités et les complications, entre réanimateurs et spécialistes concernés, un arrêt / limitation thérapeutique dans les situations suivantes : | ||
- <u>Pour tous les AVC</u> : | - <u>Pour tous les AVC</u> : | ||
o Mydriase bilatérale aréflectique non datable ou de > 3h sans régression sous tt med optimal | o Mydriase bilatérale aréflectique non datable ou de > 3h sans régression sous tt med optimal | ||
- <u>Pour les AVC ischémiques</u> : | - <u>Pour les AVC ischémiques</u> : | ||
o AVC sylvien malin et > 70 ans / état antérieur grabataire / non accessible à une craniotomie | o AVC sylvien malin et > 70 ans / état antérieur grabataire / non accessible à une craniotomie | ||
| Ligne 2 899 : | Ligne 2 136 : | ||
o NIHSS > 15 ("AVC grave") non accessible à une thrombolyse | o NIHSS > 15 ("AVC grave") non accessible à une thrombolyse | ||
- <u>Pour les HIC</u> : | - <u>Pour les HIC</u> : | ||
o Score ICH 4-6 | o Score ICH 4-6 | ||
| Ligne 2 905 : | Ligne 2 142 : | ||
o Score NIHSS > 20 avec un hématome > 62,5cc / hématome lobaire | o Score NIHSS > 20 avec un hématome > 62,5cc / hématome lobaire | ||
- <u>Pour les HSA</u> : | - <u>Pour les HSA</u> : | ||
o Fisher 4 + destruction cérébrale majeure au CT | o Fisher 4 + destruction cérébrale majeure au CT | ||
| Ligne 2 921 : | Ligne 2 158 : | ||
| | ||
'''<u>Une thrombolyse intra-artérielle est contre-indiquée si un de ces critères est présent</u>''' : | '''<u>Une thrombolyse intra-artérielle est contre-indiquée si un de ces critères est présent</u>''' : | ||
- Début des symptômes non déterminable ou au réveil ou > 6h depuis début des symptômes | - Début des symptômes non déterminable ou au réveil ou > 6h depuis début des symptômes | ||
- Survenue dans les 3 mois précédents de : AVC ischémique ou trauma crânien ou neurochir | - Survenue dans les 3 mois précédents de : AVC ischémique ou trauma crânien ou neurochir | ||
- Antécédent d'HIC ou de diathèse hémorragique ou de lésion sévère du SNC | - Antécédent d'HIC ou de diathèse hémorragique ou de lésion sévère du SNC | ||
| Ligne 2 943 : | Ligne 2 180 : | ||
- Pq < 100.000 /mm³ | - Pq < 100.000 /mm³ | ||
- Présence au CT/IRM de : hémorragie intracrânienne ou effet de masse ou anévrisme ou MAV ou ischémie étendue (hypodensité capsulo-striée / disparition des sillons sur > 1/3 d'hémisphère / disparition de la différentiation SB-SG) | - Présence au CT/IRM de : hémorragie intracrânienne ou effet de masse ou anévrisme ou MAV ou ischémie étendue (hypodensité capsulo-striée / disparition des sillons sur > 1/3 d'hémisphère / disparition de la différentiation SB-SG) | ||
- ! CI à priori mais discutables : NIHSS < 4 ou > 25 ou déficit spontanément rapidement dégressif, âge > 80 ans ou < 18 ans, dément, grossesse en cours, tumeur intra-crânienne | - ! CI à priori mais discutables : NIHSS < 4 ou > 25 ou déficit spontanément rapidement dégressif, âge > 80 ans ou < 18 ans, dément, grossesse en cours, tumeur intra-crânienne | ||
| | ||
'''<u>Une thrombolyse intraveineuse est contre-indiquée si un de ces critères est présent</u> :''' | '''<u>Une thrombolyse intraveineuse est contre-indiquée si un de ces critères est présent</u> :''' | ||
- Un des critères d'exclusion d'une thrombolyse intra-artérielle | - Un des critères d'exclusion d'une thrombolyse intra-artérielle | ||
| Ligne 2 965 : | Ligne 2 202 : | ||
| | ||
NB : Pas de délai pour thrombolyse IA en cas d'occlusion du tronc basilaire – si thrombolyse IA inaccessible, une thrombolyse IV peut être envisagée jusqu'à 24h après le début des symptômes. | NB : Pas de délai pour thrombolyse IA en cas d'occlusion du tronc basilaire – si thrombolyse IA inaccessible, une thrombolyse IV peut être envisagée jusqu'à 24h après le début des symptômes. | ||
NB : si thrombolyse → évaluation neuro + TA tous les 1/4h durant la thrombolyse puis toutes les 1/2h durant 6h puis toutes les 1h durant 16h. | NB : si thrombolyse → évaluation neuro + TA tous les 1/4h durant la thrombolyse puis toutes les 1/2h durant 6h puis toutes les 1h durant 16h. | ||
NB : si TA > 185/110mmHg mais admissible pour le reste à la thrombolyse → essai antiHTA : | NB : si TA > 185/110mmHg mais admissible pour le reste à la thrombolyse → essai antiHTA : | ||
- Labetalol (trandate) : 10-20mg IV en 1-2min, contrôle à 10 min +- répéter 1x | - Labetalol (trandate) : 10-20mg IV en 1-2min, contrôle à 10 min +- répéter 1x | ||
- Nicardipine (rydene) : 5mg/h à augmenter de 2,5mg/h toutes les 5-15min jusqu'à max 15mg/h. Passer à 3mg/h dès que TA < 180/110mmHg. | - Nicardipine (rydene) : 5mg/h à augmenter de 2,5mg/h toutes les 5-15min jusqu'à max 15mg/h. Passer à 3mg/h dès que TA < 180/110mmHg. | ||
NB : en cas de délai trop long, thrombolyser sans attendre la coag s'il n'y a pas de suspicion d'aN et stopper la thrombolyse si la coag revient aN. | NB : en cas de délai trop long, thrombolyser sans attendre la coag s'il n'y a pas de suspicion d'aN et stopper la thrombolyse si la coag revient aN. | ||
NB : le risque d'une thrombolyse respectant les critères est faible → pas besoin d'une certitude diag ! | NB : le risque d'une thrombolyse respectant les critères est faible → pas besoin d'une certitude diag ! | ||
| | ||
| Ligne 2 985 : | Ligne 2 222 : | ||
| | ||
'''<u>En l'absence de CI, une anticoagulation doit être débutée si UN DE CES CRITERES EST PRESENT à l'admission ou en cours d'hospit</u>''' : | '''<u>En l'absence de CI, une anticoagulation doit être débutée si UN DE CES CRITERES EST PRESENT à l'admission ou en cours d'hospit</u>''' : | ||
*Survenue d'une FA/ Flutter/ SSS AVEC AIT ou AVC mineur ou sténose mitrale ou prothèse mitrale ou thrombus intracavitaire à l'écho. Dans les autres cas, il vaut mieux débuter l'anticoag après 7j après contrôle CT cérébral. | *Survenue d'une FA/ Flutter/ SSS AVEC AIT ou AVC mineur ou sténose mitrale ou prothèse mitrale ou thrombus intracavitaire à l'écho. Dans les autres cas, il vaut mieux débuter l'anticoag après 7j après contrôle CT cérébral. | ||
| Ligne 2 999 : | Ligne 2 236 : | ||
| | ||
'''<u>CI absolues à l'anticoagulation</u>''' : AVC étendu (> 50% territoire ACM), HTA incontrôlable, transformation HH significative | '''<u>CI absolues à l'anticoagulation</u>''' : AVC étendu (> 50% territoire ACM), HTA incontrôlable, transformation HH significative | ||
<u>CI relatives</u> : endocardite, troubles de la conscience | <u>CI relatives</u> : endocardite, troubles de la conscience | ||
| | ||
| Ligne 3 009 : | Ligne 2 246 : | ||
| | ||
*<u>ABth empirique IV</u> : | *<u>ABth empirique IV</u> : | ||
o Si valve native : gentamicine 3mg/kg x1 + oxacilline 2g x 6 + pen G 4.10^6 UI x 6 | o Si valve native : gentamicine 3mg/kg x1 + oxacilline 2g x 6 + pen G 4.10^6 UI x 6 | ||
§ Si allergie pen : gentamicine 3mg/kg x 1 + vancomycine 15mg/kg x 2 | § Si allergie pen : gentamicine 3mg/kg x 1 + vancomycine 15mg/kg x 2 | ||
o Si prothèse valvulaire : gentamicine 3mg/kg x 1 + vancomycine 15mg/kg x 2 + rifampicine 300mg x 3 (PO) +- ceftriaxone 2g x 1 | o Si prothèse valvulaire : gentamicine 3mg/kg x 1 + vancomycine 15mg/kg x 2 + rifampicine 300mg x 3 (PO) +- ceftriaxone 2g x 1 | ||
*<u>Si patient sous AVK : interruption</u>, relais par héparine si indispensable (valve mécanique, TVC, EP, TVP, à discuter pour les FA,…) | *<u>Si patient sous AVK : interruption</u>, relais par héparine si indispensable (valve mécanique, TVC, EP, TVP, à discuter pour les FA,…) | ||
*<u>Avis chir cardiaque selon résultats écho cœur</u> | *<u>Avis chir cardiaque selon résultats écho cœur</u> | ||
| Ligne 3 028 : | Ligne 2 265 : | ||
Consensus pour utilisation en traitement du vasospasme. Controversé en prophylaxie. | Consensus pour utilisation en traitement du vasospasme. Controversé en prophylaxie. | ||
- <u>Hypervolémie et Hémodilution induites</u> : | - <u>Hypervolémie et Hémodilution induites</u> : | ||
o Expansion volémique par perfs d'albumines humaines/ macromolécules | o Expansion volémique par perfs d'albumines humaines/ macromolécules | ||
o Maintenir Htc <u>></u> 35% ! | o Maintenir Htc <u>></u> 35% ! | ||
o Eventuelle utilisation de fludrocortisone pour inhiber la natriurèse | o Eventuelle utilisation de fludrocortisone pour inhiber la natriurèse | ||
- <u>HTA induite</u> : | - <u>HTA induite</u> : | ||
o Inotropes positifs à petites doses : dobutamine / noradrénaline | o Inotropes positifs à petites doses : dobutamine / noradrénaline | ||
o Valeurs cibles : augmenter la TAS de 20 mmHg en visant 18-20 cmHg + index cardiaque 3-3,5 l/min/m² | o Valeurs cibles : augmenter la TAS de 20 mmHg en visant 18-20 cmHg + index cardiaque 3-3,5 l/min/m² | ||
o Monito de la PCP à maintenir à 14-16mmHg si nécessité d'utiliser de fortes doses ! | o Monito de la PCP à maintenir à 14-16mmHg si nécessité d'utiliser de fortes doses ! | ||
| | ||
Complications : OPH, ischémie myocardique, hypoNa, récidive hémorrragique, œdème cérébral, IRA,… | Complications : OPH, ischémie myocardique, hypoNa, récidive hémorrragique, œdème cérébral, IRA,… | ||
| | ||
| Ligne 3 054 : | Ligne 2 291 : | ||
| | ||
Toute personne présentant un déficit neurologique focal (= une lésion unique explique toute la clinique) de moins de 3j ou des céphalées inhabituelles sans explication évidente doit être considérée comme à priori victime d'un AVC. Les déficits suivants sont à considérer comme focaux : | Toute personne présentant un déficit neurologique focal (= une lésion unique explique toute la clinique) de moins de 3j ou des céphalées inhabituelles sans explication évidente doit être considérée comme à priori victime d'un AVC. Les déficits suivants sont à considérer comme focaux : | ||
- Territoire carotidien : hémiplégie/ hémiparésie complète ou partielle, hémisyndrome sensitif, troubles praxiques/ gnosiques/ phasiques, cécité monoculaire, diplopie binoculaire. | - Territoire carotidien : hémiplégie/ hémiparésie complète ou partielle, hémisyndrome sensitif, troubles praxiques/ gnosiques/ phasiques, cécité monoculaire, diplopie binoculaire. | ||
- Territoire vertébro-basilaire : hémianopsie latérale homonyme, troubles sensitifs et/ou moteurs bilatéraux et/ou à bascule touchant la face ou les membres. | - Territoire vertébro-basilaire : hémianopsie latérale homonyme, troubles sensitifs et/ou moteurs bilatéraux et/ou à bascule touchant la face ou les membres. | ||
| | ||
Une '''<u>dissection carotidienne</u>''' doit être évoquée en présence de : cervicalgie avec déficit neuro, notion de trauma (jusqu'à plusieurs semaines) avec déficit neuro et scanner N, signe de Claude Bernard Horner, paralysie des dernières paires crâniennes. | Une '''<u>dissection carotidienne</u>''' doit être évoquée en présence de : cervicalgie avec déficit neuro, notion de trauma (jusqu'à plusieurs semaines) avec déficit neuro et scanner N, signe de Claude Bernard Horner, paralysie des dernières paires crâniennes. | ||
| | ||
Une '''<u>occlusion du tronc basilaire</u>''' doit être suspectée en présence de : troubles de la vigilance fluctuants, déficits moteurs à bascule/ bilatéraux, troubles oculomoteurs, troubles de la déglutition, locked-in syndrome. | Une '''<u>occlusion du tronc basilaire</u>''' doit être suspectée en présence de : troubles de la vigilance fluctuants, déficits moteurs à bascule/ bilatéraux, troubles oculomoteurs, troubles de la déglutition, locked-in syndrome. | ||
| | ||
Une '''<u>TVC</u>''' doit être évoquée en cas de : | Une '''<u>TVC</u>''' doit être évoquée en cas de : | ||
- AVC d'installation sub-aigue | - AVC d'installation sub-aigue | ||
| Ligne 3 094 : | Ligne 2 331 : | ||
| | ||
En cas d'épisode de cécité monoculaire transitoire (= probable AIT rétinien, ++ origine embolique), DD : décollement de la rétine, HTIC, glaucome aigu, thrombose de l'artère centrale de la rétine, HTA maligne, névrite optique rétrobulbaire → FO systématique avant poursuite du bilan ! | En cas d'épisode de cécité monoculaire transitoire (= probable AIT rétinien, ++ origine embolique), DD : décollement de la rétine, HTIC, glaucome aigu, thrombose de l'artère centrale de la rétine, HTA maligne, névrite optique rétrobulbaire → FO systématique avant poursuite du bilan ! | ||
| | ||
| Ligne 3 106 : | Ligne 2 343 : | ||
| | ||
{| border="1" | {| border="1" cellpadding="0" cellspacing="0" width="477" | ||
|- | |- | ||
| rowspan="2" style="width:168px;height:25px | | rowspan="2" style="width:168px; height:25px" | | ||
ISCHEMIQUE (80%) | ISCHEMIQUE (80%) | ||
| style="width:113px;height:25px | | style="width:113px; height:25px" | | ||
Thrombose artérielle | Thrombose artérielle | ||
| style="width:132px;height:25px | | style="width:132px; height:25px" | | ||
Installation progressive | Installation progressive | ||
| style="width:222px;height:25px | | style="width:222px; height:25px" | | ||
Sujets âgés, HTA, diabète, athéromatose, hyperlipidémie | Sujets âgés, HTA, diabète, athéromatose, hyperlipidémie | ||
|- | |- | ||
| style="width:113px;height:8px | | style="width:113px; height:8px" | | ||
Embolie | Embolie | ||
| style="width:132px;height:8px | | style="width:132px; height:8px" | | ||
Installation brutale | Installation brutale | ||
| style="width:222px;height:8px | | style="width:222px; height:8px" | | ||
Sujets jeunes, cardiopathie emboligène, athéromatose (AOMI,…) | Sujets jeunes, cardiopathie emboligène, athéromatose (AOMI,…) | ||
|- | |- | ||
| style="width:168px;height:8px | | style="width:168px; height:8px" | | ||
| | ||
| style="width:113px;height:8px | | style="width:113px; height:8px" | | ||
Thrombose veineuse (~1% des AVC) | Thrombose veineuse (~1% des AVC) | ||
| style="width:132px;height:8px | | style="width:132px; height:8px" | | ||
Installation progressive | Installation progressive | ||
| style="width:222px;height:8px | | style="width:222px; height:8px" | | ||
Peut survenir à tout âge sans FR. ++ F jeune, COC, iatrogène, néos/ infections systémiques | Peut survenir à tout âge sans FR. ++ F jeune, COC, iatrogène, néos/ infections systémiques | ||
|- | |- | ||
| style="width:168px;height:8px | | style="width:168px; height:8px" | | ||
| | ||
| style="width:113px;height:8px | | style="width:113px; height:8px" | | ||
Hémodynamique | Hémodynamique | ||
| style="width:132px;height:8px | | style="width:132px; height:8px" | | ||
Installation brutale | Installation brutale | ||
| style="width:222px;height:8px | | style="width:222px; height:8px" | | ||
Sténose serrée des vssx cervicaux/ intracrâniens, bas débits | Sténose serrée des vssx cervicaux/ intracrâniens, bas débits | ||
|- | |- | ||
| style="width:168px;height:8px | | style="width:168px; height:8px" | | ||
| | ||
| style="width:113px;height:8px | | style="width:113px; height:8px" | | ||
Spasme | Spasme | ||
| style="width:132px;height:8px | | style="width:132px; height:8px" | | ||
Installation svt brutale | Installation svt brutale | ||
| style="width:222px;height:8px | | style="width:222px; height:8px" | | ||
Toxiques et ergot, encéphalopathie hypertensive, migraine, HSA | Toxiques et ergot, encéphalopathie hypertensive, migraine, HSA | ||
|- | |- | ||
| style="width:168px;height:15px | | style="width:168px; height:15px" | | ||
HEMORRAGIQUES (20%) | HEMORRAGIQUES (20%) | ||
| style="width:113px;height:15px | | style="width:113px; height:15px" | | ||
| | ||
| style="width:132px;height:15px | | style="width:132px; height:15px" | | ||
Installation brutale | Installation brutale | ||
| style="width:222px;height:15px | | style="width:222px; height:15px" | | ||
Jeunes, HTA, notion de trauma | Jeunes, HTA, notion de trauma | ||
| Ligne 3 194 : | Ligne 2 431 : | ||
''AIT ''= accident ischémique transitoire. | ''AIT ''= accident ischémique transitoire. | ||
*Ancienne définition : régression en < 24h. Origine embolique +++ | *Ancienne définition : régression en < 24h. Origine embolique +++ | ||
*Nouvelle définition : régression en < 1h avec absence de lésion à l'IRM de diffusion | *Nouvelle définition : régression en < 1h avec absence de lésion à l'IRM de diffusion | ||
''RIND = AVC réversible ''= ne répondant pas aux conditions d'un AIT mais en régression | ''RIND = AVC réversible ''= ne répondant pas aux conditions d'un AIT mais en régression | ||
| Ligne 3 268 : | Ligne 2 505 : | ||
| | ||
RR = 4,5. La ½ des AVC surviennent chez les HTA. Traitement : +++ Fludex et IEC/ Sartans. Réduction de la TAD de 5mmHg = réduction de 35% de l’incidence des AVC → réduction de la TA, si tolérée, même chez le normotendu / viser une TA < 13/8 ! | RR = 4,5. La ½ des AVC surviennent chez les HTA. Traitement : +++ Fludex et IEC/ Sartans. Réduction de la TAD de 5mmHg = réduction de 35% de l’incidence des AVC → réduction de la TA, si tolérée, même chez le normotendu / viser une TA < 13/8 ! | ||
| | ||
| Ligne 3 314 : | Ligne 2 551 : | ||
| | ||
'''! La grande majorité des AVC ischémiques thrombolysables échappent à ce traitement du fait de retards dans la PEC médicale ! La majorité des décès sur complications médicales pourraient être prévenus dès l'admission aux urgences (prélèvements et Abth empirique devant de la fièvre/ syndrome inflammatoire, écho-cœur sous-prescrites,…) !''' | '''! La grande majorité des AVC ischémiques thrombolysables échappent à ce traitement du fait de retards dans la PEC médicale ! La majorité des décès sur complications médicales pourraient être prévenus dès l'admission aux urgences (prélèvements et Abth empirique devant de la fièvre/ syndrome inflammatoire, écho-cœur sous-prescrites,…) !''' | ||
| | ||
La maîtrise des FR en prévention primaire ou secondaire reste insuffisante ! | La maîtrise des FR en prévention primaire ou secondaire reste insuffisante ! | ||
Version du 6 juin 2014 à 20:57
AVC = 1ère cause de handicap et 3ème cause de mortalité dans les pays développés. 75% concernent les > 65 ans.
Prise en charge initiale commune à tout AVC
PRISE EN CHARGE SPECIFIQUE D'UN AVC ISCHEMIQUE ARTERIEL
PRISE EN CHARGE SPECIFIQUE D'UNE THROMBOSE VEINEUSE CEREBRALE
Anticoagulation : Héparine IV à dose thérapeutique (bolus 5000UI puis 25000UI/24h, APTT à 3, 6, 12 et 24h)
|
Recherche et traitement étiologique (oto-mastoïdite, infections de la face, méningites, abcès cérébraux, septicémie, néos, connectivites,…) |
Arrêt de tout médoc favorisant (androgènes, COC, antifibrinolytiques,…) |
Si dégradation neuro malgré tt med optimal :
|
Envisager neurochir si : menace d'engagement ou hydrocéphalie aiguë ou hémorragie secondaire avec hématome lobaire > 50 cm³ + dégradation clinique + Glasgow > 4 ou hématome cérébelleux compressif (ou diamètre > 3 cm)
|
Si signes d'HTIC : Diamox 2x250mg/j + restriction hydrique +- PL
|
Traiter crises E / complications médicales
|
Envisager tt endovasculaire Si pas de tt med/ d'indication chir
|
Biol + gazo + CT-cérébral + EEG
|
PRISE EN CHARGE COMMUNE AUX AVC HEMORRAGIQUES
Corriger l'HTA si TAS > 180 ou TAD > 105 (160/95 si pas de notion d'HTA chronique) à plusieurs reprises MAIS limiter la réduction de PAM à < 20% ! (Augmenter le seuil de correction en cas d'HTIC sévère avec menace d'engagement) (Diminuer le seuil en cas d'absence de troubles de la conscience/ autres signes d'HTIC) Si monito PIC → optimiser PAM pour maintenir 70 < PPC < 100 mmHg Maintenir la TAS >150mmHg (voluven 500ml sur 2h SN) Prévention thrombo-embolique : bas de contention + compression pneumatique intermittente |
Stop AVK + vit K 10mg IV lent + FFP 10-15ml/kg IV ou PPSB 25U/kg + INR à H6 (but : INR < 1,5)
|
Stop héparine/ HBPM + sulfate de protamine (neutraliser 50% de la dernière dose, 1mg IV neutralise 100UI d'héparine, Qmax 50mg/10min) Sauf indication absolue (EP massive, TVC,…) |
Traitement anticoagulant ou antiplaquettaire ? |
Suspendre tt |
Non |
Antiplaquettaire |
AVK |
Héparine/ HBPM |
Pas d'EBM mais une prophylaxie anti-E durant 7j est parfois instaurée si : coma ou hématome lobaire > 30 cm³ avec troubles de la conscience ou ischémie corticale ou sang dans les citernes ou Fisher 4
Pas d'EBM mais le mannitol est parfois administré en prophylactique dans les HH intracérébrales
|
PRISE EN CHARGE SPECIFIQUE D'UNE HEMORRAGIE INTRACEREBRALE
Envisager tt palliatif si ICH = 4-6 |
Sujet jeune OU localisation inhabituelle pour une HH hypertensive (hémorragie lobaire) OU récidive OU absence d'HTA connue ET absence d'iatrogénicité évidente ? |
Non |
Oui |
Angio-IRM/ Angio-CT/ Angiographie en urgence (tjrs si chir envisagée) ou à distance selon suspicion clinique |
Monito PIC fortement conseillé si dégradation Glasgow ou nécessité ventilation mécanique
Monito EEG conseillé si coma ou hématome lobaire > 30cm³ ou signe d'ischémie corticale |
'Envisager neurochir (rarement nécessaire, tjrs après imagerie complémentaire) si': |
HIC superficielle (caillot sous-cortical à < 1cm de la surface et respectant les noyaux gris) + passage Glasgow < 8 ou HIC cérébelleuse avec dégradation Glasgow ou avec hydrocéphalie obstructive
→ envisager craniotomie + évacuation |
HIC profonde avec effet de masse → envisager aspiration stéréotaxique |
Hydrocéphalie aiguë symptomatique → envisager drainage ventriculaire (lombaire si hydrocéphalie communicante) + ABth prophylactique +- fibrinolyse intraventriculaire si HH intraventriculaire (4mg rtPA à répéter sur 1-3j jusqu'à nettoyage avec contrôles CT) + maintenir PIC ~15mmHg |
Restreindre au max les indications neurochir si HIC sur angiopathie amyloïde (généralement spontanément favorable et risque HH post-chir majeur) |
Tt étiologique éventuel TVC : héparine IV à dose curative + recherche étiologique Anévrisme/ MAV/ HH intratumorale : avis endovasculaire + neurochir + réanimateur Angiopathie amyloïde : pas de tt |
CT-scan de contrôle à 24-48h |
Aggravation neurologique secondaire ? |
Non |
Oui |
Paramètres + glycémie + gazo + biol + ECG + CT-scan/ IRM + EEG |
Clexane 40mg/j SC J2 post-HH/ intervention si pas d'aggravation au CT |
PRISE EN CHARGE SPECIFIQUE D'UNE HSA NON POST-TRAUMATIQUE
Si signes d'HTIC : → tt med + envisager neurochir si hématome cérébelleux compressif (ou diamètre > 3cm) ou menace d'engagement ou hématome lobaire > 50 cm³ ET dégradation clinique ET Glasgow > 4 |
Envisager tt palliatif si : WFNS initial à V ET > 70 ans ET/OU Fisher 4 avec destruction cérébrale majeure |
Si Hydrocéphalie aiguë symptomatique → envisager ventriculostomie / drainage ventriculaire (lombaire si hydrocéphalie communicante) + ABth prophylactique +- fibrinolyse intraventriculaire si HH intraventriculaire (4mg rtPA à répéter sur 1-3j jusqu'à nettoyage avec contrôles CT) + maintenir PIC ~15mmHg |
é
Angiographie (angio-CT) |
Nimotop 60mg 6x/j PO (alternative : 1-2 mg/h IV) [+- "Triple H therapy" ?] Statine (ex : atorvastatine 80mg/j PO) Vasopressine SC si diurèse > 300ml/h NaCl 0,9% ~40ml/kg/j Clexane 40mg SC à 24h post-embolisation si pas d'aggravation au CT Monito PIC et EEG recommandés (fortement si coma/ œdème ou nécessité ventilation mécanique) Dupplex transcrânien 1x/j en phase aiguë recommandé |
Si anévrisme/ MAV : avis endovasculaire + neurochir + réanimateur (embolisation? clips?)
'Si vasospasme symptomatique : tt combiné immédiat', sinon à max 72h |
Aggravation neurologique secondaire ? Arrêter tout médoc suspect Contrôler numération à 15j Reconsulter à la moindre alerte Si aggravation ou atteinte d'une autre lignée → spécialiste |
Paramètres + glycémie + biol + gazo + CT-scan + EEG + Dupplex transcrânien |
Triple H thérapy Avis endovasculaire Angiographie urgentediag et thérapeutique Prolonger nimotop jusqu'à 6 sem |
Traiter éventuel resaignement / hydrocéphalie aiguë / crise E / trouble hydro-électrique ou métabolique |
Si bilan négatif ou vélocité augmentée ou > 120cm/sec d'un vaisseau au dupplex |
Oui |
Non |
CT-scan de contrôle à 24-48h |
Pas d'angio nécessaire en cas de post-trauma sauf si l'(hétéro)-anamnèse révèle des signes d'HSA avant le trauma ou est impossible |
SCORES DE SEVERITE – pronostic – décision (d'abstention) thérapeutique – suivi
Un resaignement précoce d'anévrisme (dans les 72h, 5-10%) est associé à une mortalité de > 70% !
1. NIHSS (AVC ischémiques + HIC)
|
Vigilance |
Normale |
0 |
|
Confusion |
1 | |
|
Stupeur |
2 | |
|
Coma |
3 | |
|
Questions (mois et âge) |
2 réponses correctes |
0 |
|
1 réponse correcte |
1 | |
|
0 réponse correcte |
2 | |
|
Actions : ouvrir et fermer les yeux puis serrer et relâcher une main non parétique |
2 tâches correctes |
0 |
|
1 tâche correcte |
1 | |
|
0 tâche correcte |
2 | |
|
Oculomotricité |
Normale |
0 |
|
Paralysie partielle |
1 | |
|
Déviation forcée du regard ou paralysie complète non surmontée par les réflexes oculo-céphaliques |
2 | |
|
Vision |
Normale |
0 |
|
Hémianopsie partielle |
1 | |
|
Hémianopsie complète |
2 | |
|
Hémianopsie bilatérale / cécité corticale |
3 | |
|
Paralysie faciale |
Absente |
0 |
|
Mineure |
1 | |
|
Hémiface inférieure |
2 | |
|
Hémiface complète |
3 | |
|
Motricité des membres (à coter pour chaque membre, tenir 10 sec à 90° pour les MS et 5 sec à 30° pour les MI) |
Pas de chute |
0 |
|
Chute avant le délai |
1 | |
|
Mouvement possible contre pesanteur mais n'atteint pas l'angulation |
2 | |
|
Pas de mouvement contre pesanteur |
3 | |
|
Aucun mouvement |
4 | |
|
Amputation/ arthrodèse de l'épaule/ hanche (à spécifier) |
9 | |
|
Ataxie des membres |
Non |
0 |
|
Sur 1 membre |
1 | |
|
Sur 2 membres |
2 | |
|
Sensibilité |
Normale |
0 |
|
Hypoesthésie minime-modérée |
1 | |
|
Hypoesthésie sévère/ anesthésie |
2 | |
|
Phasie |
Pas d'aphasie |
0 |
|
Aphasie légère à modérée |
1 | |
|
Aphasie sévère |
2 | |
|
Mutique / aphasie globale |
3 | |
|
Articulation |
Normale |
0 |
|
Dysarthrie légère à modérée |
1 | |
|
Dysarthrie sévère |
2 | |
|
Intubé/ autre barrière physique (à spécifier) |
9 | |
|
Négligence/ extinction |
Normale |
0 |
|
Héminégligence partielle / extinction d'une modalité sensorielle |
1 | |
|
Héminégligence complète / extinction de plusieurs modalités sensorielles |
2 |
Pour les HIC, il a été démontré une corrélation entre pronostic et NIHSS + caractéristiques de l'hématome :
|
Hématome |
NIHSS |
Mortalité à 30j |
GOS favorable à 5 ans |
|
> 62,5 cc |
> 20 |
95% |
0% |
|
|
< 20 |
42% |
29% |
|
Lobaire < 62,5 cc |
> 20 |
72% |
0% |
|
|
< 20 |
11% |
35% |
|
Non lobaire < 62,5 cc |
> 20 |
73% |
13% |
|
|
< 20 |
7% |
49% |
Le taux de mortalité varie selon l'âge pour les NIHSS < 20… mais pas pour les NIHSS > 20 !
2. ABCD2 SCORE (AIT / AVC Récupéré)
|
Age |
> 60 ans |
+ 1 |
|
BP = TA à l'arrivée |
> 140/90 mmHg |
+ 1 |
|
Clinique |
Faiblesse unilat |
+ 2 |
|
Trouble de la parole sans faiblesse |
+ 1 | |
|
Durée |
10 à 60 min |
+ 1 |
|
> 60 min |
+ 2 | |
|
Diabéte |
Diabétique |
+ 1 |
Score < 4 → 0% de récidive à 7j → pas d'hospit ! SAUF si étiologie à risque particulier : dissection, FA, infar,…
Score > 4 → 4% de récidive à 2j et 11% à 7j → hospit !
3. GLASGOW (tout AVC ! score conçu pour les traumas…) LIEGE (si coma)
|
|
OUVERTURE DES YEUX (4) |
Spontanée |
4 |
|
Sur ordre |
3 | |
|
A la douleur |
2 | |
|
Aucune |
1 | |
|
REPONSE MOTRICE (6) |
Sur ordre |
6 |
|
Chasse la douleur |
5 | |
|
Retrait à la douleur |
4 | |
|
Flexion stéréotypée à la douleur |
3 | |
|
Extension stéréotypée à la douleur |
2 | |
|
Aucune |
1 | |
|
REPONSE VERBALE (5) |
Orientée |
5 |
|
Réponses confuses |
4 | |
|
Mots inappropriés |
3 | |
|
Mots incompréhensibles |
2 | |
|
Aucune |
1 |
4. SCORE ICH = D'HEMPHILL (HH intracérébrales)
|
CRITERES |
POINTS | |||||||||||||||
|
Glasgow |
3-4 |
2 | ||||||||||||||
|
5-12 |
1 | |||||||||||||||
|
13-15 |
0 | |||||||||||||||
|
Volume de l'hématome |
> 30ml |
1 | ||||||||||||||
|
< 30 ml |
0 | |||||||||||||||
|
Hémorragie intraventriculaire |
Oui |
1 | ||||||||||||||
|
Non |
0 | |||||||||||||||
|
Age |
> 80 ans |
1 | ||||||||||||||
|
< 80 ans |
0 | |||||||||||||||
|
Topographie sous-tentorielle |
Oui |
1 | ||||||||||||||
|
Non |
0 | |||||||||||||||
Le volume de l'hématome semble être un facteur prédictif indépendant. Un volume > 85ml serait d'évolution habituellement fatale alors qu'un volume > 60 ml avec un Glasgow < 8 serait lié à une mortalité de 91% (Broderick).
5. HUNT ET HESS (HSA) HSA grave si grade 3-5 WFNS (HSA)
|
0 = anévrisme non rompu
1 = asymptomatique ou céphalées minime
2 = céphalées modérées à sévères ou raideur de nuque
3 = somnolence ou confusion ou déficit focal minime
4 = coma léger ou déficit focal ou troubles végétatifs
5 = coma profond ou décérébration
6. ECHELLE DE FISHER (HSA)
|
Grade |
Aspect scanographique |
|
1 |
Absence de sang |
|
2 |
Dépôts < 1mm d'épaisseur |
|
3 |
Dépôts > 1 mm d'épaisseur |
|
4 |
Hématome parenchymateux ou HH ventriculaire |
7. ECHELLE DE FISHER MODIFIEE (prédiction d'un vasospasme symptomatique sur HSA)
|
Grade |
Aspect scanographique |
Infarctus cérébral |
|
1 |
HSA minime, pas d'HH ventriculaire dans les 2 ventricules latéraux |
6% |
|
2 |
HSA minime, HH ventriculaire dans les 2 ventricules latéraux |
14% |
|
3 |
HSA remplissant complètement au moins une citerne ou une scissure, pas d'HH dans les 2 ventricules latéraux |
12% |
|
4 |
HSA remplissant complètement au moins une citerne ou une scissure, HH dans les 2 ventricules latéraux |
28% |
8. SIGNES RADIOLOGIQUES PRECOCES D'HYDROCEPHALIE
- Apparition d'une dilatation des cornes temporales
- Augmentation de l'index bicaudé = rapport de la largeur des cornes frontales au niveau des noyaux caudés sur le diamètre cérébral au même niveau. Valeurs normales :
o < 30 ans : < 0,16
o 50 ans : < 0,18
o 60 ans : < 0,19
o 80 ans : < 0,21
o 100 ans : < 0,25
9. DIVERS FACTEURS PRONOSTIQUES
- Communs à tous les AVC :
o Intubation pour des raisons neuro → mortalité de > 80%
- Spécifiques aux AVC ischémiques :
o Occlusion du tronc basilaire → > 90% de mortalité et 2% de GOS favorable à moyen terme en l'absence de recanalisation !
o Infarctus Sylvien Malin → 70-80% de mortalité en l'absence de craniotomie !
o NIHSS > 15 → mortalité > 90%
- Spécifiques aux TVC :
o Etiologies infectieuses liées à une mortalité fortement accrue
- Spécifiques aux HIC :
o Hématome > 60 cc + GSC < 8 → mortalité de 91%
o L'augmentation de la taille de l'hématome couplée à l'extravasation de PC à l'angio-CT est lié à une péjoration du pronostic
- Spécifiques aux HSA :
-
10. DECISIONS D'ARRET THERAPEUTIQUE – SOINS PALLIATIFS
Il semble raisonnable d'envisager selon l'âge, les comorbidités et les complications, entre réanimateurs et spécialistes concernés, un arrêt / limitation thérapeutique dans les situations suivantes :
- Pour tous les AVC :
o Mydriase bilatérale aréflectique non datable ou de > 3h sans régression sous tt med optimal
- Pour les AVC ischémiques :
o AVC sylvien malin et > 70 ans / état antérieur grabataire / non accessible à une craniotomie
o Occlusion du tronc basilaire non accessible à une thrombolyse/ recanalisation
o NIHSS > 15 ("AVC grave") non accessible à une thrombolyse
- Pour les HIC :
o Score ICH 4-6
o Score NIHSS > 20 avec un hématome > 62,5cc / hématome lobaire
- Pour les HSA :
o Fisher 4 + destruction cérébrale majeure au CT
o WFNS initial à V + âge > 70 ans
MODALITES PARTICULIERES DE TRAITEMENT
1. CRITERES D'EXCLUSION D'UNE THROMBOLYSE POUR AVC ISCHEMIQUE
Une thrombolyse intra-artérielle est contre-indiquée si un de ces critères est présent :
- Début des symptômes non déterminable ou au réveil ou > 6h depuis début des symptômes
- Survenue dans les 3 mois précédents de : AVC ischémique ou trauma crânien ou neurochir
- Antécédent d'HIC ou de diathèse hémorragique ou de lésion sévère du SNC
- Antécédent d'AVC + diabète
- Comorbidité sévère / néo actif / endocardite bactérienne active / patho hépatique ou pancréatique sévère
- INR > 1,5 ou aPTT > N ou tt par HBPM à doses curatives / AVK
- TAS > 185 ou TAD > 110 malgré tt optimal
- Suspicion clinique d'HSA même si CT normal [ou troubles de la conscience ou déviation de la tête et des yeux]
- Glycémie < 50 mg/dl ou > 400 mg/dl
- Pq < 100.000 /mm³
- Présence au CT/IRM de : hémorragie intracrânienne ou effet de masse ou anévrisme ou MAV ou ischémie étendue (hypodensité capsulo-striée / disparition des sillons sur > 1/3 d'hémisphère / disparition de la différentiation SB-SG)
- ! CI à priori mais discutables : NIHSS < 4 ou > 25 ou déficit spontanément rapidement dégressif, âge > 80 ans ou < 18 ans, dément, grossesse en cours, tumeur intra-crânienne
Une thrombolyse intraveineuse est contre-indiquée si un de ces critères est présent :
- Un des critères d'exclusion d'une thrombolyse intra-artérielle
- Délai de > 4h30 [3h] depuis le début des symptômes
- Suspicion anévrisme aortique ou péricardite ou pancréatite aiguë
- Chir majeure ou trauma majeur ou UGD ou infarctus myocardique dans les 3 derniers mois
- HH digestive / urinaire dans le mois
- PL ou ponction / catéthérisation dans un site incompressible ou grossesse / post-partum ou RCP traumatique / > 10 min dans les 10 derniers jours
NB : Pas de délai pour thrombolyse IA en cas d'occlusion du tronc basilaire – si thrombolyse IA inaccessible, une thrombolyse IV peut être envisagée jusqu'à 24h après le début des symptômes.
NB : si thrombolyse → évaluation neuro + TA tous les 1/4h durant la thrombolyse puis toutes les 1/2h durant 6h puis toutes les 1h durant 16h.
NB : si TA > 185/110mmHg mais admissible pour le reste à la thrombolyse → essai antiHTA :
- Labetalol (trandate) : 10-20mg IV en 1-2min, contrôle à 10 min +- répéter 1x
- Nicardipine (rydene) : 5mg/h à augmenter de 2,5mg/h toutes les 5-15min jusqu'à max 15mg/h. Passer à 3mg/h dès que TA < 180/110mmHg.
NB : en cas de délai trop long, thrombolyser sans attendre la coag s'il n'y a pas de suspicion d'aN et stopper la thrombolyse si la coag revient aN.
NB : le risque d'une thrombolyse respectant les critères est faible → pas besoin d'une certitude diag !
2. CRITERES D'ANTICOAGULATION D'UN AVC ISCHEMIQUE
En l'absence de CI, une anticoagulation doit être débutée si UN DE CES CRITERES EST PRESENT à l'admission ou en cours d'hospit :
- Survenue d'une FA/ Flutter/ SSS AVEC AIT ou AVC mineur ou sténose mitrale ou prothèse mitrale ou thrombus intracavitaire à l'écho. Dans les autres cas, il vaut mieux débuter l'anticoag après 7j après contrôle CT cérébral.
- Valve mécanique
- Infar myocardique avec thrombus transmural
- Thrombose de l'OG
- 2 lésions aiguës dans différents territoires, clinique de lésion corticale (aphasie/ hémi ou quadranopsie/ héminégligence, hémiparésie non proportionnelle) ET moins de 2 FR d'affection thrombotique
- TVP/ EP
- Dissection artérielle extracrânienne ou sténose sub-occlusive de la carotide interne
- AVC en progression APRES CT excluant toute transformation hémorragique/ œdème susceptible d'expliquer la dégradation neuro
- Thrombophilie connue
CI absolues à l'anticoagulation : AVC étendu (> 50% territoire ACM), HTA incontrôlable, transformation HH significative
CI relatives : endocardite, troubles de la conscience
3. TRAITEMENT D'UNE ENDOCARDITE
- ABth empirique IV :
o Si valve native : gentamicine 3mg/kg x1 + oxacilline 2g x 6 + pen G 4.10^6 UI x 6
§ Si allergie pen : gentamicine 3mg/kg x 1 + vancomycine 15mg/kg x 2
o Si prothèse valvulaire : gentamicine 3mg/kg x 1 + vancomycine 15mg/kg x 2 + rifampicine 300mg x 3 (PO) +- ceftriaxone 2g x 1
- Si patient sous AVK : interruption, relais par héparine si indispensable (valve mécanique, TVC, EP, TVP, à discuter pour les FA,…)
- Avis chir cardiaque selon résultats écho cœur
4. "TRIPLE H THERAPY" DES HSA (pas d'EBM dispo)
Consensus pour utilisation en traitement du vasospasme. Controversé en prophylaxie.
- Hypervolémie et Hémodilution induites :
o Expansion volémique par perfs d'albumines humaines/ macromolécules
o Maintenir Htc > 35% !
o Eventuelle utilisation de fludrocortisone pour inhiber la natriurèse
- HTA induite :
o Inotropes positifs à petites doses : dobutamine / noradrénaline
o Valeurs cibles : augmenter la TAS de 20 mmHg en visant 18-20 cmHg + index cardiaque 3-3,5 l/min/m²
o Monito de la PCP à maintenir à 14-16mmHg si nécessité d'utiliser de fortes doses !
Complications : OPH, ischémie myocardique, hypoNa, récidive hémorrragique, œdème cérébral, IRA,…
CLINIQUE SUGGESTIVE D'AVC
Toute personne présentant un déficit neurologique focal (= une lésion unique explique toute la clinique) de moins de 3j ou des céphalées inhabituelles sans explication évidente doit être considérée comme à priori victime d'un AVC. Les déficits suivants sont à considérer comme focaux :
- Territoire carotidien : hémiplégie/ hémiparésie complète ou partielle, hémisyndrome sensitif, troubles praxiques/ gnosiques/ phasiques, cécité monoculaire, diplopie binoculaire.
- Territoire vertébro-basilaire : hémianopsie latérale homonyme, troubles sensitifs et/ou moteurs bilatéraux et/ou à bascule touchant la face ou les membres.
Une dissection carotidienne doit être évoquée en présence de : cervicalgie avec déficit neuro, notion de trauma (jusqu'à plusieurs semaines) avec déficit neuro et scanner N, signe de Claude Bernard Horner, paralysie des dernières paires crâniennes.
Une occlusion du tronc basilaire doit être suspectée en présence de : troubles de la vigilance fluctuants, déficits moteurs à bascule/ bilatéraux, troubles oculomoteurs, troubles de la déglutition, locked-in syndrome.
Une TVC doit être évoquée en cas de :
- AVC d'installation sub-aigue
- Chémosis + œdème palpépral + ptosis + ophtalmoplégie douloureuse (TVC sinus caverneux)
- Présence de FR, disparition du caractère orthostatique de céphalées post-PL
- Signes d'HTIC en l'absence d'HH et d'AVC sylvien malin
- Crises E chez un non E + déficit focal/ céphalée
- Déficits focaux à bascule ou déficits ne correspondant pas à des territoires artériels
Les symptômes suivants s'ils sont isolés, ne doivent pas suggérer en 1ère intention un AVC : lipothymies, sensation de tête vide / de faiblesse généralisée, phosphènes, acouphènes, brève perte de connaissance, confusion et coma, incontinence sphinctérienne, ataxie, faux vertiges, dysphagie, diplopie, perte de vision avec baisse de la vigilance, symptôme sensitif confiné à une partie de membre/ la face, amnésie, drop-attack, dysarthrie,…
Le DD comprend alors principalement : Migraine, Epilepsie focale, Lésion cérébrale expansive (tumeur, abcès, malformation vasculaire), Hypoglycémies, Ménière, SEP (neuropathie optique ++), HSD, Myasthénie, Méningites, Encéphalites, Encéphalopathies toxiques/ métaboliques, Syncopes, Tétanie, HypoTA orthostatique, Vertiges périphériques, Hystérie, Psychose, Sepsis sévère, toute cause de décompensation d'une démence,…
En cas d'épisode de cécité monoculaire transitoire (= probable AIT rétinien, ++ origine embolique), DD : décollement de la rétine, HTIC, glaucome aigu, thrombose de l'artère centrale de la rétine, HTA maligne, névrite optique rétrobulbaire → FO systématique avant poursuite du bilan !
CLASSIFICATION DES AVC
1. SELON LA NATURE DE LA LESION
|
ISCHEMIQUE (80%) |
Thrombose artérielle |
Installation progressive |
Sujets âgés, HTA, diabète, athéromatose, hyperlipidémie |
|
Embolie |
Installation brutale |
Sujets jeunes, cardiopathie emboligène, athéromatose (AOMI,…) | |
|
|
Thrombose veineuse (~1% des AVC) |
Installation progressive |
Peut survenir à tout âge sans FR. ++ F jeune, COC, iatrogène, néos/ infections systémiques |
|
|
Hémodynamique |
Installation brutale |
Sténose serrée des vssx cervicaux/ intracrâniens, bas débits |
|
|
Spasme |
Installation svt brutale |
Toxiques et ergot, encéphalopathie hypertensive, migraine, HSA |
|
HEMORRAGIQUES (20%) |
|
Installation brutale |
Jeunes, HTA, notion de trauma |
2. SELON LA DUREE ET L'EVOLUTION
AVCen évolution = AVC s'aggravant sur plusieurs heures (jusqu'à 72h pour les AVC vertébro-basilaires) = urgence médicale
AIT = accident ischémique transitoire.
- Ancienne définition : régression en < 24h. Origine embolique +++
- Nouvelle définition : régression en < 1h avec absence de lésion à l'IRM de diffusion
RIND = AVC réversible = ne répondant pas aux conditions d'un AIT mais en régression
AVC installé = séquelles non évolutives = infarctus cérébral
3. SELON L'ETENDUE DE LA LESION
Lacunes = diamètre des lésions < 2 cm < atteinte d'un vssx de petit calibre (++ thalamus, striatum, capsule interne, tronc cérébral,…)
AVC étendus = diamètre des lésions > 2 cm < lésion d'un vssx de moyen/ grand calibre
EVOLUTION ET PRONOSTIC DES AVC
La mortalité après un AVC est de 20% à 1 mois et de 40% à 1 an. A distance le risque de mortalité devient plus lié à la mortalité coronarienne. 30% des AVC récidivent à 5 ans. A distance d'un AVC, 1/3 des patients sont dépendants, 1/3 retrouvent leur état antérieur et 1/3 indépendants avec des séquelles.
Les hémorragies cérébrales ont généralement un plus mauvais pronostic et une clinique plus sévère en aigu que les AVC ischémiques. En cas de survie, on note cependant généralement une meilleure récupération fonctionnelle que dans les AVC ischémiques (possible refoulement des structures sans destruction).
Les TVC traitées sont le plus souvent d'évolution favorable et récupèrent bien.
PARTICULARITES DES AVC DU SUJET AGE
Ischémiques à 90% (++ athéromatose des grosses artères jusqu’à 80 ans, ++ cardio-emboliques et athéromatose des artérioles perforantes [infarctus lacunaires] après 80 ans). Incidence en croissance exponentielle.
Clinique généralement plus sévère, crise E inaugurale + fréquente (7% à la place de 5%), crises E tardives simulant une récidive plus fréquente (25% à la place de 10%).
Le pronostic vital et fonctionnel dépends de :
- Comorbidités ( ! dénutrition !)
- Taille de l’AVC
- Qualité de la prise en charge initiale
Complications particulières :
- Risque de démence majoré (34% contre 10% pour ceux n’ayant pas eu d’AVC)
- Dépression (20-30%) entravant la rééducation motrice et cognitive
On a tendance à moins mobiliser les ressources (CT, doppler des vssx du cou, ECG, thrombolyse, prise en charge en stroke-unit, rééducation précoce,…)… alors que ce sont les sujets qui en bénéficieraient le plus !
LA PREVENTION PRIMAIRE DES AVC ISCHEMIQUES
L’HTA CHRONIQUE (ATHEROMATOSE – RISQUE HH)
RR = 4,5. La ½ des AVC surviennent chez les HTA. Traitement : +++ Fludex et IEC/ Sartans. Réduction de la TAD de 5mmHg = réduction de 35% de l’incidence des AVC → réduction de la TA, si tolérée, même chez le normotendu / viser une TA < 13/8 !
DIABETE (ATHEROMATOSE)
RR = 2.
HYPERCHOLESTEROLEMIE (ATHEROMATOSE)
RR = 1,5. Tt = statines
TABAGISME (ATHEROMATOSE)
RR = 1,5
CARDIOPATHIES EMBOLIGENES (++ FA ++)
RR = 5. Se rencontre dans 20% des AVC et jusqu’à 1/3 des AVC après 70 ans. Risque d’AVC en cas de FA : 5%/ an. Tt = Sintrom (INR 2-3) → réduit le risque de récidive d’un AVC sur FA de 66%. Maintien d'un INR 3-4 pour les porteurs de valves mécaniques.
EDUQUER LE PUBLIC
La prise en charge précoce conditionne fortement le pronostic. Or, seul 5% de la population connaît les signes d’un AVC… → traitement curatif inaccessible pour les AVC ischémiques et retard pour le supportif/ préventif
EDUQUER LES PROFESSIONNELS
! La grande majorité des AVC ischémiques thrombolysables échappent à ce traitement du fait de retards dans la PEC médicale ! La majorité des décès sur complications médicales pourraient être prévenus dès l'admission aux urgences (prélèvements et Abth empirique devant de la fièvre/ syndrome inflammatoire, écho-cœur sous-prescrites,…) !
La maîtrise des FR en prévention primaire ou secondaire reste insuffisante !