« Hyperthyroïdie » : différence entre les versions
Aucun résumé des modifications |
Aucun résumé des modifications |
||
| Ligne 1 : | Ligne 1 : | ||
[[File:HyperT.png|center|HyperT.png]] | [[File:HyperT.png|center|HyperT.png]] | ||
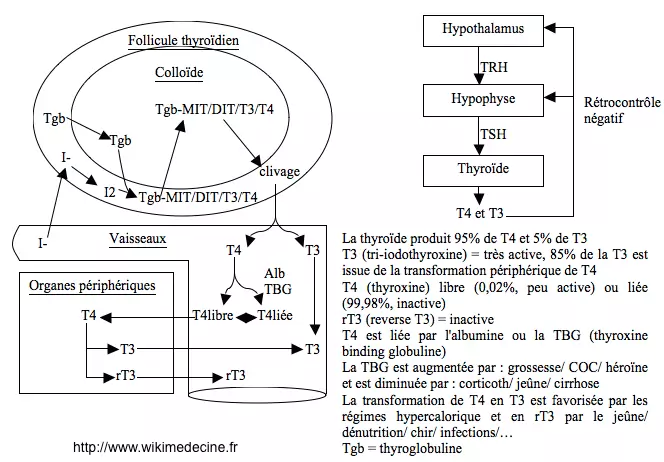
<p style="text-align: justify">Prévalence estimée à 0,5-2%, 10 F > 1H. 45-70% sur maladie de Basedow. Le nodule toxique et le goïtre multinodulaire prédominent chez les sujets âgés. Outre les causes iatrogènes et les prises d'hormones thyroïdiennes, on peut grossièrement différencier 3 mécanismes : stimulation de la thyroïde (auto-Ac, TSH, hCG, mutation activatrice du RTSH), altération du parenchyme thyroïdien avec libération du contenu de la colloïde (thyroïdites), production ectopique de T3 (très rare).</p> | |||
Prévalence estimée à 0,5-2%, 10 F > 1H. 45-70% sur maladie de Basedow. Le nodule toxique et le goïtre multinodulaire prédominent chez les sujets âgés. Outre les causes iatrogènes et les prises d'hormones thyroïdiennes, on peut grossièrement différencier 3 mécanismes : stimulation de la thyroïde (auto-Ac, TSH, hCG, mutation activatrice du RTSH), altération du parenchyme thyroïdien avec libération du contenu de la colloïde (thyroïdites), production ectopique de T3 (très rare). | |||
== Clinique commune hyperthyroïdienne (thyrotoxicose) == | == Clinique commune hyperthyroïdienne (thyrotoxicose) == | ||
| Ligne 18 : | Ligne 16 : | ||
=== Formes frustres === | === Formes frustres === | ||
<p style="text-align: justify">Association diverse de : tachycardie, tremblements discrets, thermophobie, sudation, diarrhée, amaigrissement discret,…</p> | |||
Association diverse de : tachycardie, tremblements discrets, thermophobie, sudation, diarrhée, amaigrissement discret,… | |||
=== Formes trompeuses et erreurs diagnostiques === | === Formes trompeuses et erreurs diagnostiques === | ||
<p style="text-align: justify">L'hyperthyroïdie peut simuler une affection cardiovasculaire (ES, tachycardie paroxystique, flutter, FA, asystolie, angor, BAV,…), digestive (diarrhée et amaigrissement), cutanée (prurit), musculaire/ neuropsy (myopathie pseudoparalytique/ pseudomyasthénique, paresthésies, troubles du comportements ou anxio-dépressifs voire confusionnels ou délirants), osseuse (fractures et tassements), infectieuse (crise thyrotoxique avec hyperthermie et déshydratation), rhumatologique. Elle peut également sse traduire par une clinique paradoxale (prise de poids et aménorrhée chez la femme jeune, anorexie chez les vieux).</p> | |||
L'hyperthyroïdie peut simuler une affection cardiovasculaire (ES, tachycardie paroxystique, flutter, FA, asystolie, angor, BAV,…), digestive (diarrhée et amaigrissement), cutanée (prurit), musculaire/ neuropsy (myopathie pseudoparalytique/ pseudomyasthénique, paresthésies, troubles du comportements ou anxio-dépressifs voire confusionnels ou délirants), osseuse (fractures et tassements), infectieuse (crise thyrotoxique avec hyperthermie et déshydratation), rhumatologique. Elle peut également sse traduire par une clinique paradoxale (prise de poids et aménorrhée chez la femme jeune, anorexie chez les vieux). | == Bilan paraclinique == | ||
== Bilan paraclinique | |||
[[File:HyperT2.png|center|750x793px|HyperT2.png]] | [[File:HyperT2.png|center|750x793px|HyperT2.png]] | ||
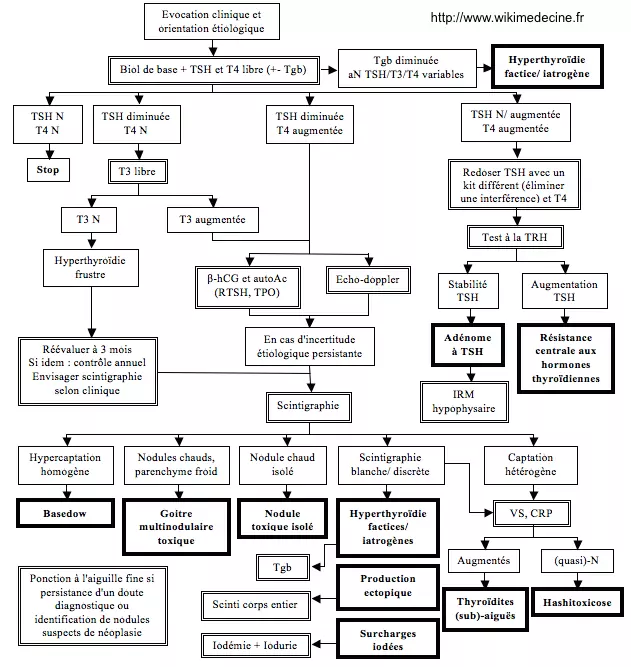
<p style="text-align: justify">L'anamnèse et la clinique orientent grandement le diagnostic. En 1<sup>ère</sup> intention on demandera une biologie de base et des dosages de TSH et T4 libre. Sont généralement nécessaires en 2<sup>ème</sup> ligne : biologie (β-hCG, auto-Ac anti-RTSH et anti-TPO, Tgb) et une échographie. La scintigraphie est désormais réservée aux hyperthyroïdies à la biologie frustre et aux diags difficiles. Le test à la TRH (administration de 250 µg IV et prélèvements sanguins à -15', 0', 15', 30', 60', 90' et 120') est utile dans les cas d'hyperthyroïdies centrales. En cas de suspicion d'hyperthyroïdie par surcharge iodée, une iodémie + iodurie sera pratiquée.</p><p style="text-align: justify">Signes associés à la biologie : augmentation du cholestérol, hyperCa, diminution de la tolérance au glucose, leuconeutropénie.</p> | |||
L'anamnèse et la clinique orientent grandement le diagnostic. En 1<sup>ère</sup> intention on demandera une biologie de base et des dosages de TSH et T4 libre. Sont généralement nécessaires en 2<sup>ème</sup> ligne : biologie (β-hCG, auto-Ac anti-RTSH et anti-TPO, Tgb) et une échographie. La scintigraphie est désormais réservée aux hyperthyroïdies à la biologie frustre et aux diags difficiles. Le test à la TRH (administration de 250 µg IV et prélèvements sanguins à -15', 0', 15', 30', 60', 90' et 120') est utile dans les cas d'hyperthyroïdies centrales. En cas de suspicion d'hyperthyroïdie par surcharge iodée, une iodémie + iodurie sera pratiquée. | |||
Signes associés à la biologie : augmentation du cholestérol, hyperCa, diminution de la tolérance au glucose, leuconeutropénie. | |||
== Complications == | == Complications == | ||
=== Pseudo-paralysies périodiques thyrotoxiques === | === Pseudo-paralysies périodiques thyrotoxiques === | ||
<p style="text-align: justify">Débutent ++ entre 20-40 ans, plus fréquentes chez les asiats et les hommes. Surviennent généralement au décours d'un effort, d'une administration d'insuline ou d'une consommation majeure de sucre → accès de faiblesse extrême prédominant aux MI, ROT conservés et pas de signe neuro. Possible hypoK, pouvant être sévère. Tt = étiologique +- β-bloquants.</p> | |||
Débutent ++ entre 20-40 ans, plus fréquentes chez les asiats et les hommes. Surviennent généralement au décours d'un effort, d'une administration d'insuline ou d'une consommation majeure de sucre → accès de faiblesse extrême prédominant aux MI, ROT conservés et pas de signe neuro. Possible hypoK, pouvant être sévère. Tt = étiologique +- β-bloquants. | |||
=== Crise aiguë thyrotoxique === | === Crise aiguë thyrotoxique === | ||
<p style="text-align: justify">= décompensation extrême d'une hyperthyroïdie négligée, spontanée ou dans un contexte de stress, parfois en post-chir ou après injection d'iode (CT injecté, coronographie,…).</p><p style="text-align: justify">Clinique : hyperthermie constante > 38°C, signes neuropys (confusion, délire, coma)/ cardiaques (tachycardie, arythmies, signes de décompensation cardiaque, HTA, hypoTA)/ digestifs (N+, V+, diarrhée, d+ abdos), sudation profuse, soif, polyurie. +- hépato/splénomégalie. L'ictère est de mauvais pronostic. Possible évolution vers un choc/ un MOF.</p><p style="text-align: justify">Il s'agit d'une '''urgence''' mettant en jeu le pronostic vital → hospitalisation en USI et</p> | |||
*Biol : standard + THS et T4 libre | |||
*antithyroïdiens fortes doses : PTU 200 mg PO toutes les 4h / méthimazole 30 mg PO toutes les 6h / méthimazole 160-200mg IV | |||
**2h après la 1<sup>ère</sup> dose : iodure de K 65 mg PO 1-2x/j ou iodide de Na 1g IV toutes les 8h | |||
*Hydrocortisone 50-100 mg IV toutes les 6h (dexamétasone 10 mg IV en cas de suspicion d'insuffisance surrénalienne) | |||
*réhydratation, β-bloquants (propanolol 40mg PO/ 6h ou 0,15mg/kg IV à éventuellement répéter aux 6h), antipyrétique, insuline si hyperglycémie, anxiolytique, prise en charge des troubles ionique, détecter une insuffisance surrénalienne,… | |||
= | == Maladie de Basedow (45-70%) == | ||
<p style="text-align: justify">1<sup>ère</sup> cause d'hyperthyroïdie (1-2% de la population générale), ++ F jeunes. Auto-immunitaire : autoAc stimulant les RTSH. Terrain familial. FR : tabac (x4). Peut survenir après un épisode de surcharge iodée.</p> | |||
=== Clinique === | |||
1<sup>ère</sup> cause d'hyperthyroïdie (1-2% de la population générale), ++ F jeunes. Auto-immunitaire : autoAc stimulant les RTSH. Terrain familial. FR : tabac (x4). Peut survenir après un épisode de surcharge iodée. | |||
*Evolution par poussées ++ | |||
*Signes communs aux hyperthyroïdies | |||
*Goitre (30-60%) d'apparition récente, diffus, ferme et élastique, indolore, soufflant, thrill ("frémissant") | |||
*Très spécifiques: | |||
**Ophtalmopathie inflammatoire auto-immune (20-80%) | |||
***Bilat/ asymétrique/ unilat : exophtalmie (vraie + élargissement de la fente palpébrale) +- rougeur, œdème, diplopie, ulcères cornéens, regard fixe, photophobie, douleurs,… | |||
***Complications malignes : névrite optique, fonte purulente de l'œil | |||
**Myxœdème prétibial (rare) | |||
**Acropachie (exceptionnel) = doigts épaissis +- hippocratisme | |||
**Autres : vitilligo, association à d'autres pathos auto-immunes (diabète, insuffisance rénale, anémie hémolytique, polyarthrite rhumatoïde, Biermer, Addison, Horton, lupus, purpura thrombopénique,…) | |||
=== Formes particulières === | |||
*<u>Hashitoxicose</u> = Basedow + thyroïdite de Hashimoto → phase d'hyperthyroïdie évoluant vers une hypothyroïdie définitive | *<u>Hashitoxicose</u> = Basedow + thyroïdite de Hashimoto → phase d'hyperthyroïdie évoluant vers une hypothyroïdie définitive<u></u> | ||
*<u>Goitre basedowifié</u> = Basedow survenant sur un goitre pré-existant | |||
=== Examens complémentaires === | |||
*<u>Biologie</u> : | |||
**TSH et T4 libre : confirmation de l'hyperthyroïdie | |||
**Auto-Ac : anti-RTSH (TSI, argument diag majeur), anti-TPO (peroxydases, ! très Se mais non Sp ! + chez 10% de la population générale) | |||
*<u>Echo-doppler</u> : généralement hyperéchogène, hypervascularisée et V augmenté (utilité pour le suivi). Nodules associés ? | *<u>Echo-doppler</u> : généralement hyperéchogène, hypervascularisée et V augmenté (utilité pour le suivi). Nodules associés ? | ||
*Scintigraphie I123/ Tc 99 : hyperfixation globale et homogène (utile uniquement en cas de doute diag ou de nodule à l'écho [suspect de néoplasie?]). | *Scintigraphie I123/ Tc 99 : hyperfixation globale et homogène (utile uniquement en cas de doute diag ou de nodule à l'écho [suspect de néoplasie?]). | ||
*Exploration des formes oculaires sévères : examen ophtalmo, CT/IRM | *Exploration des formes oculaires sévères : examen ophtalmo, CT/IRM | ||
=== Traitements === | |||
== | |||
- | *Mesures générales : | ||
**Arrêt du tabac | |||
**Symptomatique : β-bloquants et/ou anxiolytiques | |||
**Prendre en charge l'éventuelle ophtalmopathie : | |||
**Collyres | |||
**Formes sévères : prednisone 40-80mg/j PO 3 mois ou RXth ou chir de décompression<u></u> | |||
*<u>Médicamenteux</u> = en 1<sup>ère</sup> intention | |||
**Antithyroïdiens de synthèse : PTU (dose d'attaque : 300-600mg/j en 3-4x, entretien : 1x50-150mg/j) ou strumazole (dose d'attaque : 30mg/j en 3x, entretien : 10-30mg/j) | |||
**Surveillance clinique et biologique car ES rare : agranulocytose | |||
**Associer éventuellement un β-bloquant (ex: propanolol 40-160mg/j PO) en début de tt | |||
**Tt pendant 1 an puis tenter arrêt (50% de rémission)<u></u> | |||
*<u>Iode radioactif I131</u> ++ si échec médical chez > 40 ans | |||
**CI absolues : grossesse, ophtalmopathie | |||
**Nécessité d'un bref tt par antithyroïdiens avant tt par I131 | |||
**50% de succès à 1 an. | |||
**Risque de > 25% de survenue d'une hypothyroïdie | |||
*<u>Chirurgie : thyroïdectomie totale</u> ++ jeune avec goitre/ femme désirant grossesse/ échec médocs | |||
**L'hypothyroïdie post-chir est la règle et nécessitte un tt supplétif | |||
== Goître multinodulaire toxique ~15% == | |||
<p style="text-align: justify">2<sup>ème</sup> cause d'hyperthyroïdie. Principale cause chez les > 50 ans. Mutations somatiques de RTSH avec formation de nodules s'autonomisant (à une fréquence de 4,5%/an pour chaque nodule).</p> | |||
=== Clinique === | |||
*Signes communs aux hyperthyroïdies, souvent modérés et d'installation insidieuse (formes frustres et trompeuses) chez des patients âgés. | |||
*Goitre diffus, souvent irrégulier et bosselé. Parfois non détecté (goitre plongeant,…) | |||
*Survenue souvent sur un goitre pré-existant, parfois à l'occasion d'une surcharge iodée | |||
=== Examens complémentaires === | |||
*Biologie : | |||
**TSH et T4 libre : confirmation de l'hyperthyroïdie | |||
**Origine non auto-immune mais possibles Ac antiTPO | |||
*<u>Echo-doppler</u> : précision du V (référence pour suivi) et caractérisation des nodules | *<u>Echo-doppler</u> : précision du V (référence pour suivi) et caractérisation des nodules | ||
*<u>Scintigraphie I123</u> : nodules chauds au sein d'un parenchyme froid (nodules chauds "extincctifs") | *<u>Scintigraphie I123</u> : nodules chauds au sein d'un parenchyme froid (nodules chauds "extincctifs") | ||
**Ponctions à l'aiguille fine : si nodules suspects de néoplasie | |||
**RX/ CT : éventuellement pour délimiter un goitre plongeant | |||
=== Traitements === | |||
<p style="text-align: justify">Mêmes types de tt que pour Basedow. Cependant, la pathologie n'étant pas auto-immune, on ne peut espérer une rémission après une période de tt par antithyroïdiens de synthèse → préférer les tts radicaux : I131 ou thyroïdectomie totale.</p> | |||
- | == Nodule toxique isolé (= adénome toxique) ~10% == | ||
<p style="text-align: justify">3<sup>ème</sup> cause d'hyperthyroïdie, touche surtout les 30-60 ans. Même étiopathogénie que pour le goitre multinodulaire, mais un seul nodule se développe.</p><p style="text-align: justify">La palpation révèle souvent le nodule, isolé et indolore. La scintigraphie révèlera un nodule chaud +- extinctif.</p><p style="text-align: justify">NB : "nodule prétoxique" = nodule extinctif non sécrétant → peut évoluer vers la toxicité → surveillance bioclinique.</p><p style="text-align: justify">Se traite comme le goitre multinodulaire toxique (la chir est réduite à une lobectomie)</p> | |||
== Hyperthryoïdie sur surcharge iodée ~7% == | |||
<p style="text-align: justify">Toute hyperthyroïdie peut être révélée par une surcharge iodée. Il existe cependant une d'authentiques hyperthyroïdies par surcharge iodée.</p><p style="text-align: justify">Principale étiologie : traitement par amiodarone. Autres : antitussifs, antidiarrhéiques, PCI, antiseptiques iodés, préparations alimentaires riches en I, collyres,…</p> | |||
*Type 1 = formations nodulaires devenant hyperfonctionnels du fait de l'augmentation de la disponibilité en I | |||
**Tt = antithyroïdiens de synthèse + perchlorate de K | |||
***Chir en cas d'échec ou si reprise nécessaire de l'amiodarone | |||
*Type 2 = tyroïdites sur I → libération du contenu intravésiculaire | |||
Mêmes types de tt que pour Basedow. Cependant, la pathologie n'étant pas auto-immune, on ne peut espérer une rémission après une période de tt par antithyroïdiens de synthèse → préférer les tts radicaux : I131 ou thyroïdectomie totale. | **IL6 est très augmentée | ||
**20% de rémissions spontanées | |||
**Risque de passage en hypothyroïdie | |||
**Tt = corticoth si retentissement cardiaque | |||
== | |||
3<sup>ème</sup> cause d'hyperthyroïdie, touche surtout les 30-60 ans. Même étiopathogénie que pour le goitre multinodulaire, mais un seul nodule se développe. | |||
La palpation révèle souvent le nodule, isolé et indolore. La scintigraphie révèlera un nodule chaud +- extinctif. | |||
NB : "nodule prétoxique" = nodule extinctif non sécrétant → peut évoluer vers la toxicité → surveillance bioclinique. | |||
Se traite comme le goitre multinodulaire toxique (la chir est réduite à une lobectomie) | |||
== | |||
Toute hyperthyroïdie peut être révélée par une surcharge iodée. Il existe cependant une d'authentiques hyperthyroïdies par surcharge iodée. | |||
Principale étiologie : traitement par amiodarone. Autres : antitussifs, antidiarrhéiques, PCI, antiseptiques iodés, préparations alimentaires riches en I, collyres,… | |||
== Hyperthyroïdies factices et iatrogènes ~7% == | |||
<p style="text-align: justify">Sur apport d'hormones thyroïdiennes. Iatrogène ou autoadministration cachée.</p><p style="text-align: justify">Absence de goitre, scintigraphie blanche, Tgb diminuée.</p><p style="text-align: justify">NB: "hamburger thyrotoxicosis" = apport d'homones thyroïdiennes par l'alimentation (thymus et thyroïdes dans des hamburgers, cas rapportés aux USA). Ont également été rapportés des cas sur prise de préparations homéopathiques, d'herbes médicinales, de crèmes cosmétiques,…</p> | |||
== Etiologies exceptionnelles (< 1%) == | |||
| === Thyroïdites (sub)-aiguës === | ||
<p style="text-align: justify">Divers auto-Ac peuvent être positifs du fait de la lyse cellulaire (pas de signification étiopathogénique)</p> | |||
*Thyroïdite silencieuse : ++ en du post-partum | |||
**Suivie d'une hypothyroïdie (définitive dans 30%). | |||
*Thyroïdite de De Quervain (= thyroïdite granulomateuse subaiguë) | |||
**Douleurs cervicales, fièvre, syndrome inflammatoire. Notion d'une infection ORL dans les semaines précédentes. Scintigraphie blanche/ hétérogène. | |||
**Suivie typiquement d'une phase d'hypothyroïdie puis d'une rémission spontanée. Récidives possibles. L'hypothyroïdie définitive est exceptionnelle. | |||
=== Autres hyperthyroïdies iatrogènes === | |||
<p style="text-align: justify">Sur lithium, interféron </p> | |||
=== Hyperthryoïdies par sécrétion ectopique === | |||
<p style="text-align: justify">Diag par réalisation d'une scintigraphie du corps entier.</p> | |||
*Métastases (++ pulmonaires et osseuses) fonctionnelles des cancers thyroïdiens. | |||
*Tumeurs ovariennes (goitre ovarien toxique) | |||
| === Hyperthyroïdies par hypersécrétion de TSH === | ||
<p style="text-align: justify">Hyperthyroïdies à TSH augmentée :</p> | |||
*Adénome thyréotrope = Adénome hypophysaire à TSH (< 1% des adénomes hypophysaires) | |||
*Etat de résistance hypophysaire aux hormones thyroïdiennes (abolition du feed-back négatif) | |||
Hyperthyroïdie non auto-immune familiale (maladie de Leclère, mutation activatrice du RTSH), hyperthyroïdie liée au syndrome de Mc Cune-Albright (mutation de la sous-unité α-S de la protéine G → puberté précoce, tâches café au lait, dysplasie osseuse, Cushing, acromégalie, prolactinome, rachitisme,…), thyroïdite sur I131, pseudo-thyroïdites sur cancer de la thyroïde, chocs traumatiques (→ états thyrotoxiques transitoires) | === Hyperthyroïdies par sécrétion de TSH-like === | ||
<p style="text-align: justify">→ doser l'hCG (effet TSH like)</p><p style="text-align: justify">Causes : môle hydatiforme, tératomes testiculaires, hyperthyroïdie du 1<sup>er</sup> trimestre (jumeaux, hypersensibilité familiale à l'hCG,…)</p> | |||
=== Divers === | |||
<p style="text-align: justify">Hyperthyroïdie non auto-immune familiale (maladie de Leclère, mutation activatrice du RTSH), hyperthyroïdie liée au syndrome de Mc Cune-Albright (mutation de la sous-unité α-S de la protéine G → puberté précoce, tâches café au lait, dysplasie osseuse, Cushing, acromégalie, prolactinome, rachitisme,…), thyroïdite sur I131, pseudo-thyroïdites sur cancer de la thyroïde, chocs traumatiques (→ états thyrotoxiques transitoires)</p> | |||
Version du 25 mai 2014 à 21:09
Prévalence estimée à 0,5-2%, 10 F > 1H. 45-70% sur maladie de Basedow. Le nodule toxique et le goïtre multinodulaire prédominent chez les sujets âgés. Outre les causes iatrogènes et les prises d'hormones thyroïdiennes, on peut grossièrement différencier 3 mécanismes : stimulation de la thyroïde (auto-Ac, TSH, hCG, mutation activatrice du RTSH), altération du parenchyme thyroïdien avec libération du contenu de la colloïde (thyroïdites), production ectopique de T3 (très rare).
Clinique commune hyperthyroïdienne (thyrotoxicose)
Formes typiques
- Amaigrissement rapide avec appétit conservé
- Asthénie avec amyotrophie, voix assourdie et voilée
- Thermophobie, élévation discrète de la t°, hypersudation, polydipsie, main chaude et moite
- Tachycardie permanente, pouls vibrant, palpitations, dyspnée d'effort, bruits cardiaques rapides et éclatants +- souffles, TAS augmentée
- Diarrhée
- Nervosité, agitation, labilité émotionnelle
- Troubles trophiques (ongles, cheveux) ou sexuels (oligo/dys/aménorrhée, diminution de libido, gynécomastie)
- Tremblement fin, rapide et régulier des extrémités, ++ posturaux
- Signes d'ostéopénie (déformations, fractures, tassements)
Formes frustres
Association diverse de : tachycardie, tremblements discrets, thermophobie, sudation, diarrhée, amaigrissement discret,…
Formes trompeuses et erreurs diagnostiques
L'hyperthyroïdie peut simuler une affection cardiovasculaire (ES, tachycardie paroxystique, flutter, FA, asystolie, angor, BAV,…), digestive (diarrhée et amaigrissement), cutanée (prurit), musculaire/ neuropsy (myopathie pseudoparalytique/ pseudomyasthénique, paresthésies, troubles du comportements ou anxio-dépressifs voire confusionnels ou délirants), osseuse (fractures et tassements), infectieuse (crise thyrotoxique avec hyperthermie et déshydratation), rhumatologique. Elle peut également sse traduire par une clinique paradoxale (prise de poids et aménorrhée chez la femme jeune, anorexie chez les vieux).
Bilan paraclinique
L'anamnèse et la clinique orientent grandement le diagnostic. En 1ère intention on demandera une biologie de base et des dosages de TSH et T4 libre. Sont généralement nécessaires en 2ème ligne : biologie (β-hCG, auto-Ac anti-RTSH et anti-TPO, Tgb) et une échographie. La scintigraphie est désormais réservée aux hyperthyroïdies à la biologie frustre et aux diags difficiles. Le test à la TRH (administration de 250 µg IV et prélèvements sanguins à -15', 0', 15', 30', 60', 90' et 120') est utile dans les cas d'hyperthyroïdies centrales. En cas de suspicion d'hyperthyroïdie par surcharge iodée, une iodémie + iodurie sera pratiquée.
Signes associés à la biologie : augmentation du cholestérol, hyperCa, diminution de la tolérance au glucose, leuconeutropénie.
Complications
Pseudo-paralysies périodiques thyrotoxiques
Débutent ++ entre 20-40 ans, plus fréquentes chez les asiats et les hommes. Surviennent généralement au décours d'un effort, d'une administration d'insuline ou d'une consommation majeure de sucre → accès de faiblesse extrême prédominant aux MI, ROT conservés et pas de signe neuro. Possible hypoK, pouvant être sévère. Tt = étiologique +- β-bloquants.
Crise aiguë thyrotoxique
= décompensation extrême d'une hyperthyroïdie négligée, spontanée ou dans un contexte de stress, parfois en post-chir ou après injection d'iode (CT injecté, coronographie,…).
Clinique : hyperthermie constante > 38°C, signes neuropys (confusion, délire, coma)/ cardiaques (tachycardie, arythmies, signes de décompensation cardiaque, HTA, hypoTA)/ digestifs (N+, V+, diarrhée, d+ abdos), sudation profuse, soif, polyurie. +- hépato/splénomégalie. L'ictère est de mauvais pronostic. Possible évolution vers un choc/ un MOF.
Il s'agit d'une urgence mettant en jeu le pronostic vital → hospitalisation en USI et
- Biol : standard + THS et T4 libre
- antithyroïdiens fortes doses : PTU 200 mg PO toutes les 4h / méthimazole 30 mg PO toutes les 6h / méthimazole 160-200mg IV
- 2h après la 1ère dose : iodure de K 65 mg PO 1-2x/j ou iodide de Na 1g IV toutes les 8h
- Hydrocortisone 50-100 mg IV toutes les 6h (dexamétasone 10 mg IV en cas de suspicion d'insuffisance surrénalienne)
- réhydratation, β-bloquants (propanolol 40mg PO/ 6h ou 0,15mg/kg IV à éventuellement répéter aux 6h), antipyrétique, insuline si hyperglycémie, anxiolytique, prise en charge des troubles ionique, détecter une insuffisance surrénalienne,…
Maladie de Basedow (45-70%)
1ère cause d'hyperthyroïdie (1-2% de la population générale), ++ F jeunes. Auto-immunitaire : autoAc stimulant les RTSH. Terrain familial. FR : tabac (x4). Peut survenir après un épisode de surcharge iodée.
Clinique
- Evolution par poussées ++
- Signes communs aux hyperthyroïdies
- Goitre (30-60%) d'apparition récente, diffus, ferme et élastique, indolore, soufflant, thrill ("frémissant")
- Très spécifiques:
- Ophtalmopathie inflammatoire auto-immune (20-80%)
- Bilat/ asymétrique/ unilat : exophtalmie (vraie + élargissement de la fente palpébrale) +- rougeur, œdème, diplopie, ulcères cornéens, regard fixe, photophobie, douleurs,…
- Complications malignes : névrite optique, fonte purulente de l'œil
- Myxœdème prétibial (rare)
- Acropachie (exceptionnel) = doigts épaissis +- hippocratisme
- Autres : vitilligo, association à d'autres pathos auto-immunes (diabète, insuffisance rénale, anémie hémolytique, polyarthrite rhumatoïde, Biermer, Addison, Horton, lupus, purpura thrombopénique,…)
- Ophtalmopathie inflammatoire auto-immune (20-80%)
Formes particulières
- Hashitoxicose = Basedow + thyroïdite de Hashimoto → phase d'hyperthyroïdie évoluant vers une hypothyroïdie définitive
- Goitre basedowifié = Basedow survenant sur un goitre pré-existant
Examens complémentaires
- Biologie :
- TSH et T4 libre : confirmation de l'hyperthyroïdie
- Auto-Ac : anti-RTSH (TSI, argument diag majeur), anti-TPO (peroxydases, ! très Se mais non Sp ! + chez 10% de la population générale)
- Echo-doppler : généralement hyperéchogène, hypervascularisée et V augmenté (utilité pour le suivi). Nodules associés ?
- Scintigraphie I123/ Tc 99 : hyperfixation globale et homogène (utile uniquement en cas de doute diag ou de nodule à l'écho [suspect de néoplasie?]).
- Exploration des formes oculaires sévères : examen ophtalmo, CT/IRM
Traitements
- Mesures générales :
- Arrêt du tabac
- Symptomatique : β-bloquants et/ou anxiolytiques
- Prendre en charge l'éventuelle ophtalmopathie :
- Collyres
- Formes sévères : prednisone 40-80mg/j PO 3 mois ou RXth ou chir de décompression
- Médicamenteux = en 1ère intention
- Antithyroïdiens de synthèse : PTU (dose d'attaque : 300-600mg/j en 3-4x, entretien : 1x50-150mg/j) ou strumazole (dose d'attaque : 30mg/j en 3x, entretien : 10-30mg/j)
- Surveillance clinique et biologique car ES rare : agranulocytose
- Associer éventuellement un β-bloquant (ex: propanolol 40-160mg/j PO) en début de tt
- Tt pendant 1 an puis tenter arrêt (50% de rémission)
- Iode radioactif I131 ++ si échec médical chez > 40 ans
- CI absolues : grossesse, ophtalmopathie
- Nécessité d'un bref tt par antithyroïdiens avant tt par I131
- 50% de succès à 1 an.
- Risque de > 25% de survenue d'une hypothyroïdie
- Chirurgie : thyroïdectomie totale ++ jeune avec goitre/ femme désirant grossesse/ échec médocs
- L'hypothyroïdie post-chir est la règle et nécessitte un tt supplétif
Goître multinodulaire toxique ~15%
2ème cause d'hyperthyroïdie. Principale cause chez les > 50 ans. Mutations somatiques de RTSH avec formation de nodules s'autonomisant (à une fréquence de 4,5%/an pour chaque nodule).
Clinique
- Signes communs aux hyperthyroïdies, souvent modérés et d'installation insidieuse (formes frustres et trompeuses) chez des patients âgés.
- Goitre diffus, souvent irrégulier et bosselé. Parfois non détecté (goitre plongeant,…)
- Survenue souvent sur un goitre pré-existant, parfois à l'occasion d'une surcharge iodée
Examens complémentaires
- Biologie :
- TSH et T4 libre : confirmation de l'hyperthyroïdie
- Origine non auto-immune mais possibles Ac antiTPO
- Echo-doppler : précision du V (référence pour suivi) et caractérisation des nodules
- Scintigraphie I123 : nodules chauds au sein d'un parenchyme froid (nodules chauds "extincctifs")
- Ponctions à l'aiguille fine : si nodules suspects de néoplasie
- RX/ CT : éventuellement pour délimiter un goitre plongeant
Traitements
Mêmes types de tt que pour Basedow. Cependant, la pathologie n'étant pas auto-immune, on ne peut espérer une rémission après une période de tt par antithyroïdiens de synthèse → préférer les tts radicaux : I131 ou thyroïdectomie totale.
Nodule toxique isolé (= adénome toxique) ~10%
3ème cause d'hyperthyroïdie, touche surtout les 30-60 ans. Même étiopathogénie que pour le goitre multinodulaire, mais un seul nodule se développe.
La palpation révèle souvent le nodule, isolé et indolore. La scintigraphie révèlera un nodule chaud +- extinctif.
NB : "nodule prétoxique" = nodule extinctif non sécrétant → peut évoluer vers la toxicité → surveillance bioclinique.
Se traite comme le goitre multinodulaire toxique (la chir est réduite à une lobectomie)
Hyperthryoïdie sur surcharge iodée ~7%
Toute hyperthyroïdie peut être révélée par une surcharge iodée. Il existe cependant une d'authentiques hyperthyroïdies par surcharge iodée.
Principale étiologie : traitement par amiodarone. Autres : antitussifs, antidiarrhéiques, PCI, antiseptiques iodés, préparations alimentaires riches en I, collyres,…
- Type 1 = formations nodulaires devenant hyperfonctionnels du fait de l'augmentation de la disponibilité en I
- Tt = antithyroïdiens de synthèse + perchlorate de K
- Chir en cas d'échec ou si reprise nécessaire de l'amiodarone
- Tt = antithyroïdiens de synthèse + perchlorate de K
- Type 2 = tyroïdites sur I → libération du contenu intravésiculaire
- IL6 est très augmentée
- 20% de rémissions spontanées
- Risque de passage en hypothyroïdie
- Tt = corticoth si retentissement cardiaque
Hyperthyroïdies factices et iatrogènes ~7%
Sur apport d'hormones thyroïdiennes. Iatrogène ou autoadministration cachée.
Absence de goitre, scintigraphie blanche, Tgb diminuée.
NB: "hamburger thyrotoxicosis" = apport d'homones thyroïdiennes par l'alimentation (thymus et thyroïdes dans des hamburgers, cas rapportés aux USA). Ont également été rapportés des cas sur prise de préparations homéopathiques, d'herbes médicinales, de crèmes cosmétiques,…
Etiologies exceptionnelles (< 1%)
Thyroïdites (sub)-aiguës
Divers auto-Ac peuvent être positifs du fait de la lyse cellulaire (pas de signification étiopathogénique)
- Thyroïdite silencieuse : ++ en du post-partum
- Suivie d'une hypothyroïdie (définitive dans 30%).
- Thyroïdite de De Quervain (= thyroïdite granulomateuse subaiguë)
- Douleurs cervicales, fièvre, syndrome inflammatoire. Notion d'une infection ORL dans les semaines précédentes. Scintigraphie blanche/ hétérogène.
- Suivie typiquement d'une phase d'hypothyroïdie puis d'une rémission spontanée. Récidives possibles. L'hypothyroïdie définitive est exceptionnelle.
Autres hyperthyroïdies iatrogènes
Sur lithium, interféron
Hyperthryoïdies par sécrétion ectopique
Diag par réalisation d'une scintigraphie du corps entier.
- Métastases (++ pulmonaires et osseuses) fonctionnelles des cancers thyroïdiens.
- Tumeurs ovariennes (goitre ovarien toxique)
Hyperthyroïdies par hypersécrétion de TSH
Hyperthyroïdies à TSH augmentée :
- Adénome thyréotrope = Adénome hypophysaire à TSH (< 1% des adénomes hypophysaires)
- Etat de résistance hypophysaire aux hormones thyroïdiennes (abolition du feed-back négatif)
Hyperthyroïdies par sécrétion de TSH-like
→ doser l'hCG (effet TSH like)
Causes : môle hydatiforme, tératomes testiculaires, hyperthyroïdie du 1er trimestre (jumeaux, hypersensibilité familiale à l'hCG,…)
Divers
Hyperthyroïdie non auto-immune familiale (maladie de Leclère, mutation activatrice du RTSH), hyperthyroïdie liée au syndrome de Mc Cune-Albright (mutation de la sous-unité α-S de la protéine G → puberté précoce, tâches café au lait, dysplasie osseuse, Cushing, acromégalie, prolactinome, rachitisme,…), thyroïdite sur I131, pseudo-thyroïdites sur cancer de la thyroïde, chocs traumatiques (→ états thyrotoxiques transitoires)