Varicelle
Date de dernière édition : 17/05/2024
La varicelle est la maladie résultant d'une primo-infection au varicella-zoster virus (VZV). Elle est très contagieuse et fréquente dans les pays où des programmes de vaccination n'ont pas été mis en place.
Epidémiologie et vaccin
Des vaccins atténués contre le VZV existent depuis les années 1970. Plusieurs pays le recommandent et ont organisé de vastes campagnes d'immunisation systématique des enfants : Etats-Unis, Canada, Allemagne, Uruguay, Taiwan, Australie. Il ne fait pas partie des vaccins recommandés en France ou en Belgique.
Dans les pays où des programmes de vaccination n'ont pas été mis en place, l'incidence déclarée de la maladie varie de 2 à 15/ 1000 habitants/ an et les études de séroprévalence démontrent que 90 à 95% de la population a été infectée. 75% des cas déclarés concernent des enfants de moins de 10 ans.
Le taux de mortalité globale est faible, de 1 à 2 décès pour 100.000 cas. Cependant, les complications graves et le risque de mortalité concernent principalement les adultes et les enfants de moins de 1 an. Ainsi, les adultes de plus de 20 ans ne représentent que 5% des cas de varicelles mais 55% de sa mortalité.
Dans les pays où des programmes de vaccination ont été mis en place, le taux d'infection et de mortalité de la varicelle ont diminué de 80 à 90%.
Modes de transmission
Le VZV est très contagieux, la transmission se faisant par voie respiratoire (inhalation de virus aérosolisés à partir de lésions cutanées ou de sécrétions respiratoires) et par contact avec les lésions.
Tableaux cliniques
La présentation est généralement bénigne chez l'enfant immunocompétent. Les complications concernent principalement les adultes et les enfants de moins de 1 an.
Varicelle non compliquée
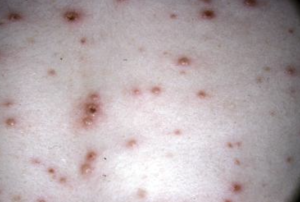
L'évolution naturelle est la suivante :
- Incubation post-exposition est de 10 à 21 jour
- Phase prodromique durant 24h : fièvre, dégradation de l'état général, angine,…
- Rash prurigineux constitué de plusieurs éruptions successives → coexistence rapide de lésions à différents stades : petites macules évoluant vers des papules puis des vésicules (+- pustules, centres nécrotiques) au niveau de la face, du tronc et des membres. L'évolution des lésions se fait sur 6 jours avec plusieurs éruptions successives sur quelques jours
- Résolution des lésions en 1 à 2 semaines avec hypopigmentation transitoire.
Complications de la varicelle
Surinfections bactériennes des lésions varicelleuses
Il s'agit principalement de surinfections des tissus mou au streptocoque A. Rare mais redoutable syndrome de choc streptococcique.
Encéphalite
Quasi-exclusivement chez les adultes ou les enfants immunodéprimés. Survient généralement dans la semaine suivant l'éruption (rares cas précédant l'éruption). Elle peut s'accompagner d'une vasculite cérébrale avec des AVC et des phénomènes démyélinisants.
La mortalité est de 10%, présence de séquelles chez 15% des survivants. Aucun traitement n'a jamais démontré d'efficacité mais elle est de règle traitée par aciclovir IV +- corticoïdes.
Syndrome de Reye
Typique de l'enfant. Le facteur de risque principal identifié est l'utilisation d'AAS → a quasi disparu depuis qu'on a arrêté de prescrire de l'AAS aux enfants. Survenue en cours d'infection de nausées, vomissements, céphalées, confusion, troubles de la conscience évoluant vers un coma,...
Pneumonie
Principale cause de mortalité des varicelles de l'adulte (1 pneumonie / 400 adultes immunocompétents, mortalité de 30 à 40%). Evolution insidieuse. Clinique aspécifique de pneumopathie. Radiographie thoracique démontrant des infiltrats bilatéraux diffus (+- composantes micronodulaires aux stades avancés). Intérêt démontré de l'aciclovir IV.
Hépatite
Rare, généralement chez l'immunodéprimé, souvent mortelle, rash parfois absent.
A ne pas confondre avec de légères élévation des transaminases sans traduction clinique qui sont fréquentes durant les varicelles.
Le cas de la varicelle congénitale
L'exposition in-utero au VZV via une infection maternelle peut entraîner des complications spécifiques : RCIU, anomalies des membres, hypoplasie ostéo-musculaire, cicatrices cutanées, cataractes, microphtalmie, anomalies neurologiques majeures, décès.
Ce tableau sévère est à tempérer par le fait que le risque de transmission verticale mère-enfant n'est que de 1 à 2%.
Examens complémentaires
Dans les cas de varicelles non compliquées chez un enfant immunocompétent de moins de 13 ans, aucun examen n'est nécessaire.
Dans les autres cas :
- Biologie avec sérologies (systématique)
- Frottis des lésions avec recherche d'antigènes (résultats plus rapide que les sérologies sanguines)
- Radiographie thoracique (systématique)
- Au cas par cas :
- CT-scanner thoracique ou thoraco-abdominal
- IRM cérébrale
- Ponction lombaire
Prise en charge thérapeutique - traitements
La prise en charge est variable en fonction du patient et de la présence ou de l'absence de complications.
- Traitement symptomatique +- supportif
- Fièvre : paracétamol (AINS en seconde intention)
- Prurit : envisager anti-histaminiques
- Traitement anti-viral
- Enfants immuno-compétents sans complications:
- De plus de 12 ans ou porteurs de maladies respiratoires ou cutanées chroniques ou traités par corticoïdes ou AAS : 4x20 mg/kg/j PO durant min 5j
- Autres cas : pas de traitement
- Adultes immuno-compétents sans complications : acyclovir 5x800mg/j PO durant 7j
- Patients immuno-compromis ou présentant des complications : aciclovir IV 10 mg/kg 3x/j IV durant 7j. L'adjonction d'une corticothérapie peut être envisagée mais n'a pas démontré d'efficacité.
- Enfants immuno-compétents sans complications:
- Divers selon la présence de complications (ex : antibiothérapie empirique en cas de surinfection bactérienne des lésions)
Immunoprophylaxie en cas d'exposition au patient
En cas d'exposition au VZV, une prophylaxie peut-être proposée en fonction du risque de développer des complications :
- Vaccin anti-VZV
- endéans les 5 jours post-exposition
- Contre-indications : patients immunodéprimés, femmes enceintes, enfants de moins de 1 an.
- Immunoglobulines du VZV :
- endéans les 10 jours post-exposition
- en cas de contre-indication au vaccin
Auteur(s)
Dr Shanan Khairi, MD
Bibliographie
Albrecht MA, Clinical features of varicella-zoster virus infection: Chickenpox, Uptodate, 2020
Albrecht MA, Epidemiology of varicella-zoster virus infection: Chickenpox, Uptodate, 2020
Albrecht MA, Post-exposure prophylaxis against varicella-zoster virus infection, Uptodate, 2020
Albrecht MA, Treatment of varicella (chickenpox) infection, Uptodate, 2020
EMC, Traité de médecine AKOS, Elsevier, 2018
Floret D, Varicelle, Traité de maladies infectieuses, EMC, Elsevier, 2020
Speer ME, Varicella-zoster infection in the newborn, Uptodate, 2020