Neurofibromatose de type 1
Date de dernière édition : 22/09/2024
La neurofibromatose de type 1 (NF1 ou maladie de Recklinghausen) est une maladie autosomale dominante liée à une mutation du gène NF1 codant pour la neurofibromine (chromosome 17). De très nombreuses mutations sont impliquées, dont nombreuses sont celles non identifiées. Les mutations de novo représentent environ 50% des cas.
Elle se caractérise cliniquement par l'association variable d'anomalies cutanées et tumorales. La pénétrance est quasi-complète dès 5 ans. Il s'agit d'une pathologie de relativement bon pronostic, l'espérance de vie globale étant réduite d'environ 10 ans par rapport à celle de la population générale. L'importance de son diagnostic réside principalement dans le dépistage régulier à assurer quant à l'acuité visuelle (gliomes des voies optiques), à l'évolution tumorale (transformation maligne) et, pour l'enfant, au développement psycho-moteur. 15 à 20% des patients développeront au cours de leur vie au moins une complication importante nécessitant une intervention chirurgicale.
Sa prévalence est de ~ 1/ 2.000 à 1/ 4.000 naissances et de ~1/ 2.500 à 1/ 5.000 habitant. Il n'y a pas de prédominance sexuelle.
Clinique
La neurofibromatose de type 1 se manifeste (++ à partir de la puberté à l'exception des taches café au lait habituellement présentes dès la petite enfance) par :
Cutanée
Taches café au lait
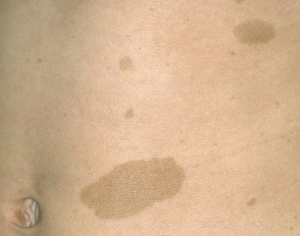
Elles représentent classiquement la première manifestation clinique. Souvent présentes dès la naissance, elles apparaissent rarement après 2 ans. 90% des patients en présentent à l'adolescence. Elles réalisent une hypermélanose dermique congénitale de répartition aléatoire, de teinte marron et de diamètre allant de 0,5 à 50 cm (++ moins de 10 cm). Elles s'atténuent généralement à l'âge adulte → la lumière de Wood (UV) accentue habituellement les anomalies pigmentaires et permet de les identifier.
Lentigines
Ils s'agit de macules de 1 à 3 mm de diamètre d'aspect similaire aux taches café au lait. Localisés principalement dans les plus axillaires, inguinaux et sous-mammaires mais également dans les autres plis, voire diffusément. 80% des patients en présentent à l'âge adulte.
Neurofibromes cutanés
Ce sont des tumeurs bénignes molles et élastiques, mobiles avec la peau, sessiles ou pédiculées, situées le long des gaines nerveuses, de couleur chair rosée à violacée. Ils n'apparaissent qu'à la puberté et sont présents chez ~ 95% des patients adultes. Leur taille varie de 0,1 à quelques centimètres. De nombre très variable, ils sont parfois prurigineux et/ ou douloureux. D'un point de vue histologique, un neurofibrome est une prolifération bénigne d'un mélange de cellules de Schwann, de cellules périneurales et de fibroblastes.
Neurofibromes sous-cutanés = neurofibromes nodulaires périphériques
Ils se développent à partir de troncs nerveux plus importants que les neurofibromes cutanés. Palpables, bombants sous la peau, sphériques à ovoïdes, isolés ou en chapelet, fermes, toujours sensibles ou douloureux à la pression (possibles paresthésies à distance). Ils apparaissent rarement avant 6 ans et sont présents chez ~ 20% des patients adultes.
Neurofibromes plexiformes
Ils sont distincts cliniquement et histologiquement des autres neurofibromes, concernent toutes les couches de la peau et peuvent pénétrer les muscles, les os et les viscères. Ils réalisent des tuméfactions de taille variables (de quelques centimètres à tout un segment corporel) avec une peau toujours anormale en regard (mélange d'hypertrophie, hypertrichose et de pigmentation marron), généralement mous de texture irrégulière. Il n'ont pas de localisation préférentielle, sont généralement présents à la naissance et sont toujours visibles avant 5 ans avec une tendance à la croissance à partir de l'adolescence. Présents chez ~ 1/ 3 des patients.
Neurofibromes plexiformes nodulaires
Il constituent des groupes de multiples neurofibromes sous-cutanés en grappes ou en cordons le long de troncs nerveux.
Lipomes multiples,…
Tumeurs non cutanées
Gliome des voies optiques (1,5 à 15% des cas)
Les gliomes des voies optiques représentent la plus fréquente (~ 1/ 3) des tumeurs du système nerveux central des NF1. Ils sont symptomatiques dans 50% des cas (diminution de l'acuité visuelle uni ou bilatérale plus fréquente qu'une exophtalmie, puberté précoce). Ils sont localisés préférentiellement au chiasma ou sur les nerfs optiques et généralement peu évolutifs. Selon leur expression clinique et leur évolutivité, ils peuvent justifier des choix thérapeutiques agressifs ou une simple surveillance.
Les gliomes des voies optiques sont associés à une NF1 dans ≈ 25% des cas et leur découverte impose toujours la recherche d'une NF1 !
Les tumeurs malignes des gaines nerveuses (TMGN)
Les TMGN ou neurofibrosarcomes, complication la plus redoutable de la NF1 (prédominance entre 30 et 40 ans), résultent de la transformation maligne de neurofibromes plexiformes ou nodulaire. De haute malignité, issues des cellules de Schwann et des fibroblastes du périnerve, elles représentent ~10% des sarcomes des tissus mous. Leur prévalence parmi les patients atteints de NF1 est de 3 à 4% mais surviennent en cours d'évolution dans ~50% des cas. Elles doivent toujours être suspectées devant l'apparition de douleurs, de paresthésies ou de l'augmentation rapide de taille d'une tumeur (biopsie ou exérèse d'emblée systématique).
Divers
Plus rarement, de nombreuses autres tumeurs peuvent se rencontrer :
- Tumeurs cérébrales ou médullaires : principalement des astrocytomes cérébraux ou médullaires (souvent pilocytiques et peu évolutif, évoluant rarement vers l'anaplasie).
- Tumeurs digestives : carcinoïdes, neurofibromes (~2% des cas, ++ jéjunum), léiomyomes, ganglioneuromes, sarcomes… → douleurs abdominales, dyspepsie, troubles du transit, hémorragies digestives,…
- Généralement asymptomatiques, les neurofibromes intra-pulmonaires peuvent se révéler par une toux ou une dyspnée chronique.
- Neurofibromes rétro-péritonéaux ou pelviens → risque d'hydronéphrose, de dysurie, d'infections itératives.
Une prévalence accrue de certains cancers est par ailleurs discutée : glioblastomes, leucémies, rhabdomyosarcomes, adénocarcinomes, tumeurs carcinoïdes du duodénum, phéochromocytome malin, neuroblastome, tumeur de Wilms.
Manifestations orthopédiques
- Ostéite fibrokystique sur neurofibromes sous-périostés.
- Dysplasie des os longs (congénitale, plus fréquemment au niveau des tibia → déformations et/ ou troubles de la marche, fractures, pseudarthroses secondaires)
- Dysplasie des ailes sphénoïdes (concerne moins de 1% des NF1 mais est très évocatrice, congénitale, non évolutive, peut entraîner une asymétrie faciale, une exophtalmie ou une énophtalmie, association fréquente avec un neurofibrome plexiforme orbitaire)
- Dysplasies vertébrales pouvant entraîner une accentuation de la concavité de corps vertébraux, un amincissement des pédicules et un élargissement des trous de conjugaison. Très évocatrices d'une NF1.
- Les cyphoscolioses sont fréquentes mais généralement discrètes et peu évolutives. Elles sont majeures dans moins de 5% de cas (associations dans ce cas à des dystrophies vertébrales et/ ou dystrophies costales, des méningocèles ou neurofibromes nodulaires para- ou intra-vertébraux faisant risquer une compression médullaire)
- Pseudarthroses diverses (1 à 3%)
- Pectus excavatum ou carinatum (2%)
- Macrocéphalie et petite taille, rare
Troubles de l'apprentissage - retard psychomoteur
Les troubles de l'apprentissages sont très fréquents (concerne 30 à 40% des enfants) et handicapent généralement la scolarité… alors que les retards mentaux proprement dit ne sont pas plus fréquents que dans la population générale. Prédominance de troubles de l'attention, de coordination motrice, de la mémoire récente, de troubles perceptifs et de troubles de l'élocution.
Endocrinienne
La NF1 serait associée à un phéochromocytome dans moins de 1% des cas (→ pas de dépistage systématique ! à rechercher en cas d'HTA), exceptionnellement dans un syndrome de néoplasies endocriniennes multiples (NEM).
Les anomalies pubertaires sont rares. Une puberté précoce doit faire exclure un gliome des voies optiques (mode de révélation jusque dans 1/ 3 des cas selon les séries) ! Un retard pubertaire se rencontre dans ~1,5% des cas.
Vasculaire
Les dysplasies artérielles fibromusculaires sont fréquentes. Elles peuvent concerner l'aorte, les artères mésentériques, pulmonaires (risque d'hémoptysies, cérébrales (incidence accrue d'anévrismes, sténoses et AVC) ou rénales (HTA secondaire possible !).
Divers
Hydrocéphalie (< 2%) (généralement sur sténose de l'aqueduc de Sylvius sans tumeur identifiable).
Incidence augmentée de céphalées chroniques sans étiologie retrouvée, souvent de type migraineuses. Une prédominance accrue de syndromes épileptiques est discutée.
Les neurofibromes nodulaires massifs ou multiples peuvent causer des syndromes de compression médullaire ou nerveuse périphérique.
Anomalies ophtalmologiques diverses : ptose palpébrale, neurofibrome palpébral, anomalies de convergence, glaucome congénital (~0,5% des cas).
Critères diagnostiques
Le diagnostic peut être affirmé en cas de réunion d'au moins 2 items parmi :
- > 6 taches café au lait (diamètre > 1,5cm après puberté, > 0,5cm avant puberté)
- Lentigines axillaires ou inguinales
- > 2 neurofibromes ou 1 neurofibrome plexiforme
- Gliome optique
- > 2 nodules de Lisch (hamartomes iriens)
- Lésion osseuse caractéristique (ex : dysplasie sphénoïde/ amincissement cortical des os longs)
- NF1 chez un apparenté du 1er degré (! aux formes abortives)
Le diagnostic est le plus souvent posé à l'âge adulte.
Formes particulières et diagnostic différentiel
Formes particulières de NF1 ? Discuté…
- Syndrome de Noonan-NF1 = syndrome de Noonan (dysmorphie faciale avec petit cou, pterygium colli, ptose palpébrale, implantation basse des cheveux, oreilles basses et tournées vers l'arrière, petite taille, pectus excavatum, lymphoedème, retard pubertaire, troubles cognitifs, malformations cardiaques) associé à des manifestations évocatrices de NF1
- Syndrome de Watson = transmission autosomique dominante, associe taches café au lait, sténose valvulaire pulmonaire et intelligence sub-normale
Principaux diagnostics différentiels :
- Syndrome de McCune-Albright : taches café au lait à bords irréguliers, puberté précoce, dysplasie fibreuse polyostotique
- Syndrome LEOPARD : sténose artérielle pulmonaire, lentigines multiples, petite taille, surdité
- Syndrome de Carney : lentigines, myxomes, troubles endocriniens
- Syndrome de Protée (= "elephant man") : hémihypertrophie corporelle segmentaire, macrodactylie, harmartomes conjonctifs/ épidermiques. L'épaississement en masses cérébriformes des paumes/ plantes est très évocateur !
- Divers : syndrome de l'hamartome épidermique, lipomatoses, syndrome de Bannayan-Riley-Rulvalcaba, syndrome de Klippel-Tremaunay, NEM
Le diagnostic différentiel avec les neurofibromatoses de type 2 ou 3 est généralement aisé.
Bilan paraclinique
Le diagnostic de la NF1 est essentiellement clinique. Hormis le bilan ophtalmologique, les examens complémentaires ne sont pas systématiques et doivent se justifier sur base d'anomalies cliniques.
Examen ophtalmologique - AV, CV, FO, lampe à fente - +- PEV
Utile au diagnostic par la recherche des nodules de Lisch (présents chez 10% de patients avant 6 ans et 90% après 16 ans), petits nodules jaunes-bruns saillant sur la face ant de l'iris, quasi pathognomiques, totalement asymptomatiques.
En dehors de toute anomalie clinique, l'examen ophtalmologique (peu fiable avant 6 ans) suffit également comme dépistage d'un éventuel gliome des voies optique.
Imagerie cérébrale et rachidienne
Ne se justifie généralement pas en l'absence d'anomalie clinique. Une 1ère IRM cérébrale de bilan doit cependant être prescrite pour les enfants de moins de 6 ans. Hormis les éventuelles anomalies tumorales ou une hydrocéphalie, l'IRM cérébrale des enfants atteints montre dans 50 à 70% des cas des hypersignaux T2 bien circonscrits, sans effet de masse, tendant à s'estomper à l'âge adulte… leur signification est incomprise et le diagnostic différentiel radiologique avec des tumeurs est parfois difficile, justifiant, rarement, une biopsie.
Radiographie des os longs
Non indispensables mais peuvent être utiles au diagnostic chez l'enfant.
Diagnostic génétique
Indications quasi-inexistantes. Peut s'envisager si les critères ne sont pas remplis pour les formes familiales dont la mutation a été identifiée.
Bilan neuropsychologique
Evaluation psycho-motrice et de l'apprentissage minimum 1x/ an chez les enfants.
Pronostic, suivi et principes de prise en charge thérapeutique
La NF1 est une affection évolutive globalement de bon pronostic. Cependant, 15 à 20% des patients développeront une complication importante au cours de leur vie et l'espérance de vie est réduite d'environ 10 ans par rapport à la population générale.
Chez l'enfant, les problèmes majeurs sont constitués par les troubles de l'apprentissage (assurer un suivi régulier par un neuro-psychologue, prendre des mesures para-médicales adéquates le cas échéant) et les gliomes des voies optiques. Chez l'adulte, la complication la plus redoutable est la transformation maligne d'une tumeur d'une gaine nerveuse, mais on rencontre également d'autres néoplasies et des complications vasculopathiques (AVC !).
Suivi à vie, annuel ou bisannuel pour les adultes, au moins annuel pour les enfants. Un examen ophtalmologique lors de ces suivis est indispensable. Une IRM des voies optiques peut être prescrite si l'examen ophtalmologique est difficile (jeunes enfants), systématique pour les moins de 6 ans (+ bilan neuropsylogique). Les autres examens complémentaires ne se justifient qu'en cas d'anomalies clinique. En cas de découverte d'un gliome optique, son agressivité doit être évaluée comme suis : examen ophtalmologique + IRM 1x/ 3 mois durant 6 mois puis 1x/ 6 mois durant 1 an puis 1x/ an au minimum jusqu'à la puberté.
Un conseil génétique peut être tenu. Cependant, l'extrême variabilité des mutations et la grande variabilité d'expression et sévérité clinique rend tout dépistage génétique peu (pas) utile.
Eléments thérapeutiques :
- Taches café au lait → laser ? non recommandé...
- Neurofibromes cutanés → laser CO2 s'ils sont nombreux et < 2 cm, électrocoagulation possible si peu nombreux, exérèse chirurgicale si > 2 cm
- Neurofibromes nodulaires périphériques → chirurgie sous microscope
- Neurofibromes plexiformes → chirurgie avec collaboration des plasticiens, risque hémorragique important
- Scolioses dystrophiques → ++ rééducation fonctionnelle, contention, la chirurgie est rarement nécessaire (idéalement avant l'âge adulte)
- Gliomes optiques → l'abstention est la règle. Evaluer opportunité et mode (chimiothérapie, radiothérapie, chirurgie) de traitement selon la localisation, l'évolution, la symptomatologie, l'âge.
- Tumeurs malignes des gaines nerveuses → chirurgie d'exérèse complète systématique + radiothérapie +- chirurgie adjuvante
- Dysplasies artérielles → éventuelle angioplasties
Bibliographie
Bradley WG et al., Neurology in clinical practice, 5th ed., Butterworth-Heinemann, e-dition, 2007
EMC, Neurologie, Elsevier, 2018