Glaucome aigu
Date de dernière édition : 22/09/2024
Un glaucome aigu est défini comme une élévation brutale de la pression intra-oculaire secondaire à une perturbation des flux de l'humeur aqueuse au sein du globe oculaire, entraînant une souffrance des structures ophtalmiques.
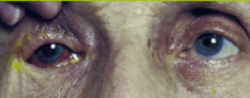
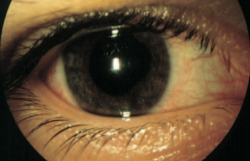
Cliniquement, il se caractérise typiquement par l'apparition brutale d'atroces douleurs oculaires, un oeil rouge et une diminution rapide de l'acuité visuelle. Cette triade doit toujours faire présumer un glaucome aigu jusqu'à preuve du contraire et faire référer immédiatement le patient à un ophtalmologue. Le plus fréquemment, l'oeil atteint est en mydriase peu ou pas réactive.
Il s'agit d'une des principales urgences ophtalmologiques, le risque étant l'installation d'une cécité définitive. En cas de prise en charge précoce adaptée, le pronostic fonctionnel est excellent.
Eléments de physiopathologie et étiologies
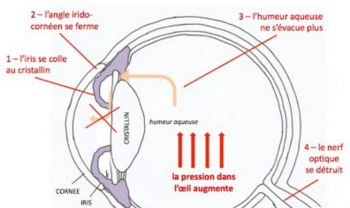
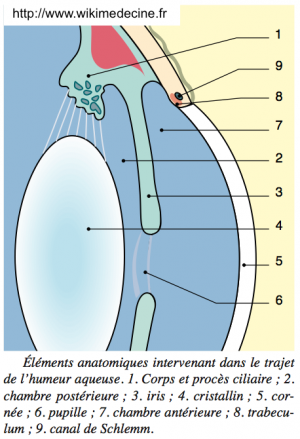
Dans les conditions normales, l'humeur aqueuse emplissant les globes oculaires est sécrétée par les corps ciliaires situées en arrière de l'iris, passe de la chambre postérieure à la chambre postérieure par la pupille entre l'iris et le cristallin et est résorbée par le trabeculum situé dans l'angle irido-cornéen.
La pression intra-oculaire peut brutalement augmenter du fait de :
- Obstacle "mécanique" à la résorption de l'humeur aqueuse
- Glaucomes "par fermeture de l'angle primitifs" (majorité des cas). Il peut survenir du fait de :
- Un "bloc pupillaire" (mécanisme nettement prédominant)
- Contact entre la pupille et le cristallin diminuant le flux vers la chambre antérieure.
- La pression augmente donc dans la chambre postérieure, refoulant l'iris et entrainant une fermeture de l'angle
- "L'iris-plateau"
- Rarement pur (généralement associé à un bloc pupillaire)
- Fermeture directe de l'angle par épaississement de l'iris, insertion irienne anormalement antérieure ou refoulement de l'iris par les processus ciliaires
- Ici il n'y a pas de différence de pression entre les chambres antérieure et postérieure... l'iridotomie ne présente donc aucun intérêt
- Un "bloc pupillaire" (mécanisme nettement prédominant)
- Glaucomes "par fermeture de l'angle secondaires" :
- "Glaucome néo-vasculaire" secondaire à une rétinopathie ischémique proliférante (ex : rétinopathies diabétiques, ischémies veineuses de la rétine)
- Dystrophies cornéennes ou iriennes...
- Pathologies du cristallin (ex : luxations cristalliniennes au cours du syndrome de Marfan...)
- Augmentation du volume de diverses structures rétro-cristalieniennes : uvéites postérieures, tumeurs intra-oculaires, hémorragies postérieures massives,...
- Iatrogènes : photocoagulation, chirurgie oculaire,...
- Glaucomes "par fermeture de l'angle primitifs" (majorité des cas). Il peut survenir du fait de :
- Inflammation (uvéites hypertensives, rares et de mauvais pronostic fonctionnel... autre mécanisme que la fermeture de l'angle ?)
- Idiopathique (pas de cause évidente retrouvée)
De manière générale, on peut retrouver des :
- Facteurs prédisposants (anatomiques) :
- Hypermétropie (oeil plus court)
- Age > 50 ans (épaississement du cristallin, diminution du volume de la chambre antérieure)
- Facteurs ethniques : fréquence des glaucomes aigus (c'est l'inverse pour les formes chroniques) blancs et asiatiques > noirs
- Sexe féminin (sex ratio de 3 femmes pour 1 homme, chambre antérieure plus étroite)
- Facteurs déclenchants :
- Toxiques et médicaments mydriatiques :
- Séjours dans l'obscurité (mydriase physiologique)
- Stress physique ou psychique (décharge adrénergique)
- Toute autre cause de mydriase
A noter que pour le plus rare glaucome aigu par "iris-plateau", ce sont les causes de myosis et non de mydriase qui sont des facteurs déclenchants potentiels.
L'hypertension oculaire entraine une souffrance ischémique de la rétine et du nerf optique susceptible de mener à une cécité définitive en quelques heures.
Clinique
En cas de clinique typique, le diagnostic ne fait guère de doute :
- Douleurs oculaires unilatérales atroces. Elles peuvent irradier dans la région péri-orbitaire ou le territoire du trijumeau, parfois décrites comme des céphalées
- L'oeil atteint est rouge ou présente un anneau rouge péri-kératique
- L'oeil atteint est en (semi)-mydriase aréactive
- Diminution rapide de l'acuité visuelle
- Eventuels signes positifs (taches colorées,...)
- Eventuels signes généraux (réflexes oculo-gastrique et oculo-cardiaque) : lipothymies, bradycardie, nausées, vomissements, transpiration profuse
- Typiquement, le globe oculaire est "dur comme du bois"... la douleur est telle qu'il est cependant rare que la palpation soit possible
Des formes atypiques sont possibles, parfois de diagnostic difficile :
- Formes intermittentes ou bilatérales
- Oeil blanc ou peu douloureux ou non mydriatique
On recherchera évidemment la présence de facteurs favorisants à l'anamnèse, particulièrement iatrogènes.
Examens complémentaires
Le seul examen complémentaire systématique est un avis ophtalmologique en urgence qui confirmera le diagnostic, ou le rectifiera le cas échéant, et en précisera le mécanisme à l'aide de :
- Lampe à fente : inspection de la chambre antérieure
- Tonométrie : mesure de la pression intra-oculaire. En cas de glaucome aigu, cette pression est habituellement supérieure à 21 mmHg.
- Gonioscopie si possible
- Le Fonds d'Oeil est typiquement non réalisable (douleurs, oedème cornéen)
Diagnostics différentiels
En cas de clinique typique, il n'y a pas de diagnostic différentiel à évoquer. En cas de clinique incomplète, il sera selon les cas celui d'un oeil rouge, d'un oeil douloureux et/ ou d'une diminution brutale et unilatérale de l'acuité visuelle.
Prise en charge thérapeutique - Traitements
Il s'agit d'une urgence ophtalmologique absolue. La prise en charge est du ressort de l'ophtalmologue mais déjà à débuter dès suspicion en cas de délai d'attente pour l'avis.
Prise en charge urgente (de la crise)
- Immédiatement :
- antalgie adaptée (morphinique si nécessaire) +- sédatif
- acétazolamide (diamox) 500 mg IV ou PO - puis 250 à 500 mg 3 x/ jour
- arrêt de tout médicament possiblement déclenchant
- Transfert aux urgences
- Avis opthalmologique
- Mannitol 20% IV 100 - 200 ml en 15 minutes, à répéter 1 - 3 x/ jour
- Sous monitoring
- Contre-indications : insuffisance cardiaque ou rénale
- Traitement topique :
- collyre myotique pour les 2 yeux (risque de bilatéralisation). Ex : pilocarpine (ex : 1 goutte/ 10 minutes dans l'oeil atteint jusqu'à obtention d'un myosis puis 1 goutte 3 x/ jour, 1 goutte 3 x/ jour dans l'autre)
- uniquement sur avis ophtalmo (prudence en cas d'iris plateau)
- Envisager une trabéculectomie en urgence en cas d'échec
Prise en charge de prévention des récidives
Essentielle, la récidive étant la règle. A réaliser sur les deux yeux, après normalisation de la pression intra-oculaire. Elle consiste généralement en une iridotomie au laser ou chirurgicale. Discuter une iridectomie en seconde intention.
En cas d'échec, présumer un iris-plateau pur ou prédominant et discuter la réalisation d'une iridoplastie ou une trabéculectomie.