Cholangites sclérosantes
Date de dernière édition : 22/09/2024
Les cholangites sclérosantes regroupent les atteintes inflammatoires et fibrosantes des voies biliaires intra et/ ou extra-hépatiques.
Cholangite sclérosante primitive (CSP)
Sa pathogénie est inconnue. L'on suppose l'association d'une susceptibilité immuno-génétique et de la présence dans le sang portal de composés bactériens d'origine intestinale induisant une réaction inflammatoire et fibrosante.
Elle concerne principalement les moins de 40 ans et est marquée par un sex-ratio de 2 hommes pour 1 femme. Son incidence est estimée à 1-6/ 100.000 hab. Il existe une association dans 75% des cas à une maladie inflammatoire intestinale (RCUH dans 75% des cas).
Evocation diagnostique
A évoquer dans 3 circonstances :
- anomalies des tests hépatiques chez patients ayant une colite inflammatoire
- Symptomatologie biliaire (angiocholite, ictère,…) sans étiologie évidente
- Hépatopathie chronique sans étiologie évidente
Critères diagnostiques
On considère comme nécessaires l'absence d'autre étiologie et l'association de deux (dont au moins un critère radiologique ou histologique) de ces quatre critères
- Cholestase biologique
- anomalies radiologiques des voies biliaires intra/extra-hépatiques
- Cholangite fibreuse oblitérante à l'histologie
- Association à une autre maladie inflammatoire :
- Colites inflammatoires (RCUH dans 75% des cas >>> Crohn ou non classées)
- Rarement : fibrosclérose multifocale (rétropéritonéale/ médiastinale/ thyroïdite de Riedel, maladie de Lapeyronie, pseudo-tumeur de l'orbite), pancréatite chronique, diabète, lupus, polyarthrite rhumatoïde, sarcoïdose, sclérodermie, Sjögren, lymphome Hodgkinien, déficit en α-1-antitrypsine
Examens complémentaires
- Biologie peu contributive : cholestase et anomalies des transaminases inconstantes, pANCA très peu sensibles et spécifiques
- Examens radiologiques : → sténoses souvent longues, parfois multiples, typiquement sans dilatation d'amont, aspect en chapelet très évocateur
- Cholangio-IRM = EXAMEN DE 1ère INTENTION
- Cholangiographie rétrograde = GOLD STANDARD mais risque d'angiocholites iatrogènes → à faire en cas de cholangio-IRM non contributive
- L'échographie, l'écho-endoscopie et le CT-scanner ont pour principal intérêt l'élimination de diagnostics différentiels
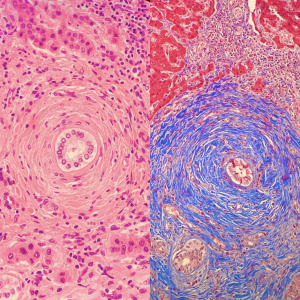
- Ponction-biopsie hépatique
- On peut observer : fibrose péri-canalaire avec cholangite/ atrophie des cellules biliaires, prolifération néo-ductulaire, diminution du nombre de canaux biliaires, nécrose hépatocytaire péri-portale
- On définit 4 stades histologiques (1 = anomalies portales, 2 = anomalies péri-portales, 3 = fibrose extensive, 4 = cirrhose)
- ! les lésions les plus typiques ne sont présentes que dans 33% des cas et 5 à 10% des biopsies sont strictement normales !
Formes particulières
- CSP des petites voies biliaires (histologie compatible avec une CSP + cholestase biologique sans autre cause + maladie associée + cholangiographie normale)
- Formes mixtes CSP – Hépatites auto-immunes
- Pancréatocholangite nécrosante (CSP + atteinte pancréatique) → réponse spectaculaire à la corticothérapie
Evolution et pronostic
Grande variabilité individuelle, médiane de survie à partir du diagnostic = 9 à 12 ans. Facteurs pronostics : âge, bilirubinémie, stade histologique, splénomégalie. En cas d'association à une colite inflammatoire, son évolution semble indépendante.
Un facteur extrêmement péjoratif est la survenue d'un cholangiocarcinome (0 à 42% selon les séries) dont le diagnostic est très difficile vu les anomalies préexistantes de l'arbre biliaire. La greffe est généralement inutile. Aucun facteur prédictif de survenue n'a été clairement mis en évidence. Le suivi des marqueurs tumoraux (CA 19-9, ACE,…) n'apparaît pas justifié. Le suivi minimum consiste à réaliser semestriellement une écho et des tests hépatiques. Deux approches non encore validées semblent prometteuses : l'étude de la bile (recherche de mutation de K-ras) et surtout le PET-FDG.
Il existe en outre un risque de survenue d'hépatocarcinome au stade de cirrhose.
Prise en charge thérapeutique - Traitements
Différents traitements existent, mais vu la rareté de la maladie, aucun, à l'exception de la transplantation, n'a pu être démontré réellement efficace :
- L'acide ursodésoxycholique est systématiquement prescrit (> 20 mg/kg/j ?)
- Très rarement (sténose unique des voies biliaires extra-hépatiques) : dilatation/ prothèse endoscopique ou chirurgicale
- Traitements toxiques testés : d-pénicillamine, corticothérapie, azathioprine, ciclosporine, méthotrexate
Les transplantés ont une survie à 5 ans de plus de 70%. La récidive est possible mais ne semble pas déterminer le pronostic des transplantés. En cas d'association à une RUCH, on observe une poussée post-greffe de celle-ci (colonoscopie annuelle à programmer du fait d'un risque accru de cancer du colon). Certaines équipes préconisent une transplantation dès que possible. Les indications reconnues sont :
- Ictère prolongé avec bilirubinémie > 100 µmol/l
- Angiocholites répétées mal contrôlées par l'antibiothérapie
- Cirrhose avec hypertension portale
Diagnostics différentiels et cholangites sclérosantes secondaires
Face à des anomalies cholangiographiques évocatrices et histologie négative, il faut évoquer outre la CSP :
- Difficultés techniques (remplissage incomplet de l'arbre biliaire)
- Cholangite aiguë sur un obstacle transitoire
- Cholangiocarcinome
- Diagnostic différentiel très difficile en l'absence de masse tumorale évidente
- Peut en outre être associé à une CSP
- Très rarement:
- lymphome, tuberculose, cavernome portal déformant les voies biliaires
- en cas d'aN strictement intra-hépatiques : cirrhose, infiltration hépatique, néo, amylose, maladie de Caroli
Une fois le diagnostic de cholangite sclérosante posé, il faut éliminer les formes secondaires (= dont le mécanisme de l'atteinte biliaire est déterminé). Les étiologies possibles sont discutées (cause ? simple association à une CSP ?) :
- obstructions biliaires prolongées : lithiases, post-chirurgie,…
- cholangites bactériennes sur anastomoses bilio-digestives, sphinctérotomie,…
- déficits immuns sévères primitifs (déficit lié à X, syndrome hyperglobuline M) ou acquis
- ischémies : transplantation hépatique, chimio-(embolisation) hépatique, maladie de Rendu-Osler, PAN, radiothérapie, hémoglobinurie paroxystique nocturne, syndrome des antiphospholipides (lupus), drépanocytose, Horton, Behçet, Kawasaki,…
- cholangites caustiques (formol, NaCl hypertonique)
- hémopathies : histiocytose, mastocytose, syndrome hyperéosinophilique, lymphadénopathie angio-immunoblastique
- mucoviscidose
Les CSP des petites voies biliaires doivent faire discuter la cirrhose biliaire primitive, la sarcoïdose et les cholangites médicamenteuses.