Obésité et surpoids
L'obésité et le surpoids (ou surcharge pondérale) sont définis par l'Organisation Mondiale de la Santé comme une "accumulation anormale ou excessive de graisses" représentant un "risque pour la santé".
De façon plus précise mais arbitraire, on définit en pratique clinique un surpoids par un indice de masse corporelle égal ou supérieur à 25 kg/ m2 et une obésité par un indice égal ou supérieur à 30 kg/ m2.
Ces conditions représentent le facteur de morbi-mortalité modifiable le plus important après l'éthylo-tabagisme et, de ce fait, un enjeu majeur de santé publique.
Définition clinique et indice de masse corporelle (IMC)
L'indice de masse corporelle (IMC) est défini comme le rapport de la masse (en kilogrammes) d'un sujet à sa taille (en mètres) élevée au carré : IMC = m/ T2.
Selon les recommandations de l'Organisation Mondiale de la Santé (OMS), l'IMC représente un outil clinique fiable et rapide pour déterminer l'état nutritionnel d'un patient et, au dessus du cut-off de 25 kg/ m2, d'un risque accru de diabète de type 2 et d'événement cardio-vasculaire. Les normes retenues sont indépendantes du sexe et de l'âge mais semblent varier selon le groupe ethnique (pour les patients asiatiques et du Pacifique, le cut-off varierait de 22 à 25 kg/ m2).
L'IMC, ne tenant compte ni du taux d'adiposité ni de l'équilibre alimentaire ou d'éventuelles carences, est un moyen arbitraire et imparfait pour définir l'état nutritionnel d'un patient. Il est cependant d'utilisation aisée en routine clinique et a été démontré significativement et de manière indépendante lié au risque de morbi-mortalité.
Quoi qu'il en soit, les normes actuellement retenues pour un patient adulte sont :
| IMC |
Signification clinique |
| <16 |
Maigreur sévère |
| 16 - < 17 |
Maigreur modérée |
| 17 - < 18,5 |
Maigreur légère |
| 18,5 - < 25 |
Normal |
| 25 - < 30 |
Surcharge pondérale |
| 30 - < 35 |
Obésité de type I |
| 35 - < 40 |
Obésité de type II |
| > 40 |
Obésité de type III (= obésité morbide) |
Eléments d'épidémiologie
Selon l'OMS, 33% des adultes de 20 ans et plus sont en surpoids et 13% obèses dans le monde. Cette prévalence a plus que doublé depuis 1980 et, malgré un phénomène de rattrapage actuellement en cours, est toujours de 30% plus importante dans les pays développés que dans les pays en voie de développement.
La mortalité a été démontrée augmenter selon une courbe ascendante en fonction de l'indice de masse corporelle. Le risque relatif de mortalité est de 1,5 pour un IMC = 30 et de 2,5 pour un IMC = 35. Cet accroissement de risque persiste après élimination de divers biais (association significativement plus élevée à d'autres facteurs de risque tels que la malnutrition, le tabagisme, la sédentarité,...).
L'obésité et le surpoids sont par ailleurs fréquemment associés à une malnutrition, particulièrement dans les pays en voie de développement.
Etiopathogénie
Les surpoids et obésités sont toujours le résultat de déséquilibres de la balance énergétique entre les calories ingérées et les calories dépensées. Les facteurs environnementaux en représentent de loin la cause majoritaire et généralement déterminante bien qu'il existe des facteurs génétiques et pathologiques favorisants.
Facteurs environnementaux
Tant les études expérimentales qu'épidémiologiques et leur mise en perspective historique démontrent que les facteurs environnementaux constituent le principal déterminant du surpoids. Les facteurs environnementaux démontrés sont nombreux :
- Habitudes alimentaires :
- Augmentation de l'apport calorique global
- Augmentation des taux de lipides, sucres et sel dans l'alimentation
- Horaires des repas (repas uniques, consommation alimentaire en dehors des repas principaux, repas nocturnes)
- Manque d'exercice physique et sédentarité
- Stress
- Durée insuffisante du sommeil
- Toxiques et iatrogènes :
- Alcoolisme
- Corticoïdes, lithium, anti-dépresseurs tricycliques et IMAO, benzodiazépines, anti-épileptiques, béta-bloquants, neuroleptiques, anti-histaminiques,...
- L'exposition in-utero au tabagisme maternel
Les parts respectives de ces facteurs dans la genèse d'un surpoids chez un individu varient selon les pays, les politiques relatives à la santé publique, le niveau d'instruction, la profession, le taux d'urbanisation, les cultures, les classes sociales, le statut familial,...
D'autres facteurs environnementaux sont toujours à l'étude. Ainsi, parmi les toxiques endocrino-modulateurs, l'exposition aux pesticides organo-chlorés in-utero ou pour certaines professions particulièrement exposées est suspectée être un facteur de risque de surpoids. Bien que des données concluantes ait été obtenues dans des conditions déterminées pour certains modèles animaux, aucun résultat significatif n'a encore été obtenu chez l'homme.
Facteurs psycho-(médico)-sociaux
Différents facteurs mêlant à divers degrés environnement, troubles somatiques et troubles psychologiques ou psychiatriques favorisent le surpoids :
- Troubles du sommeil :
- Syndrome d'apnées du sommeil
- Parasomnies
- Troubles alimentaires :
- Syndromes d'hyperphagie non contrôlée
- Syndromes de l'alimentation nocturne
- Certaines formes cliniques de boulimie
Faute d'étude concluante on ne peut que se borner à signaler qu'on considère ordinairement que des formes "frustres", ne répondant pas aux critères DSM, de ces troubles sont également probablement des facteurs favorisants.
Facteurs génétiques
Il est aujourd'hui admis que le surpoids a tendance à se concentrer dans les familles, le risque étant deux à dix fois plus élevé pour un sujet ayant une histoire familiale d'obésité qu'en son absence. Bien qu'il soit difficile de déterminer les responsabilités respectives d'habitudes comportementales familiales et de facteurs génétiques, l'existence de ces derniers est démontrée par la mise en évidence de cas monogéniques d'obésités familiales (cependant exceptionnels : moins d'une centaine de familles décrites dans le monde) et de taux de concordance significativement plus élevés chez les jumeaux monozygotes.
Les prédispositions génétiques au surpoids sont habituellement complexes, polygéniques et considérées comme modulées au moins partiellement par l'environnement (facteurs épigénétiques). De nombreux gènes influençant la balance énergétique et la répartition des graisses dans l'organisme. A titre d'exemples : gènes des peptide GLP-1, peptide YY, ghreline, leptine, neuropeptide Y, ARP, orexine, MCH, CRH,...
Facteurs microbiotiques intestinaux
Les rôles physiologiques et pathologiques du microbiote intestinal ("flore intestinale") font l'objet d'une attention croissante. Il est aujourd'hui bien établi que sa composition influence son hôte (métabolisme énergétique, état inflammatoire, équilibre endocrinien,...) et inversément.
Les modifications du microbiote dans la prise en charge de l'obésité par des moyens médicamenteux, nutritionnels, chirurgicaux ou par "greffe" de selles allogéniques restent cependant actuellement du domaine de l'étude.
Facteurs foeto-maternels
Le tabagisme maternel, l'obésité maternelle prénatale et les retards de croissance intra-utero (RCIU) ont été démontrés liés à un risque de surpoids majoré durant l'enfance et au-delà.
Facteurs pathologiques
Différentes pathologies sont susceptibles d'entraîner une prise de poids :
- Tumeurs et infections intracrâniennes
- Tumeurs sécrétrices d'insuline
- Hypercorticismes
- Hypothyroïdie
Ces situations sont cependant rarement à elles seules à l'origine d'une véritable obésité.
Facteurs physiologiques
La grossesse, la ménopause et le vieillissement induisent des perturbations des équilibres endocriniens et métaboliques et des modifications hygiéno-diététiques favorisant une prise de poids.
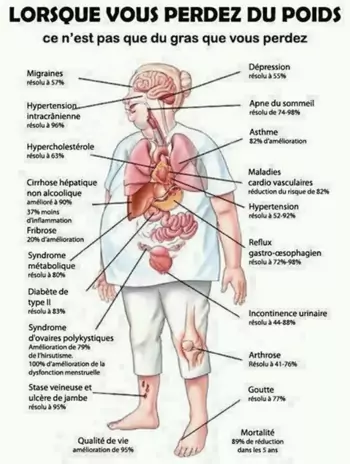
Complications et pathologies associées
La mortalité globale est augmentée pour les patients en surpoids avec un autre facteur de risque métabolique (hypertension artérielle, tour de taille anormalement augmenté, triglycérides augmentés, HDLc diminués, intolérance au glucose, diabète) et les patients obèses. L'obésité a été démontrée facteur de risque de nombreuses pathologies :
- Troubles cardio-vasculaires
- Hypertension_artérielle
- Athérosclérose et ses complications (coronopathies, accidents vasculaires cérébraux, artériopathies oblitérantes des membres inférieurs, néphropathies,...)
- Insuffisance_cardiaque
- Insuffisances veineuses et lymphatiques
- Thrombo-embolies veineuses
- Troubles métaboliques et endocriniens
- Insulinorésistance et diabète de type 2
- Dyslipidémies
- Dysménorrhées, syndrome des ovaires micropolykystiques, hypogonadisme
- Troubles digestifs
- Reflux gastro-oesophagien
- Stéatose hépatique et stéato-hépatites non alcooliques (NASH)
- Lithiases biliaires
- Troubles ostéo-articulaires
- Arthrose et ses complications rachidiennes et périphériques
- Tendinites
- Nécrose ischémique de la tête fémorale
- Troubles respiratoires et du sommeil
- Syndrome d'apnées du sommeil
- Insuffisance respiratoire (syndrome restrictif) et syndrome de Pickwick
- Parasomnies
- Hypertension_intracrânienne_idiopathique
- Infections cutanées (++ au niveau des plis)
- Troubles psycho-sociaux (limitations fonctionnelles induites par l'obésité et discrimination sociale)
- Problèmes familiaux et professionnels, faible estime de soi, troubles anxio-dépressifs,...
Par ailleurs :
- L'association à la malnutrition (++ carences vitaminiques) voire à une dénutrition protéique n'est pas rare, principalement chez les patients essayant des régimes inappropriés sans contrôle médical
- Les risques opératoires et iatrogènes sont majorés
- On retrouve une mortalité par cancers globalement accrue chez les obèses sans que les raisons n'en soient encore claires (due à l'état inflammatoire chronique induit par l'obésité ? Aux perturbations métaboliques et endocriniennes ? A un dépistage moins efficace du fait d'un examen clinique plus difficile ? Autre ?)
Examens complémentaires
Bilan diagnostique et évaluation du risque
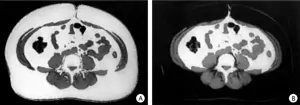 Obésité - CT-scanner - A : pondération montrant la graisse totale en surbrillance - B : pondération montrant uniquement la graisse viscérale en surbrillance |
En routine clinique, seuls sont utiles :
- Calcul de l'IMC (cf supra)
- Mesure de la circonférence abdominale, démontrée être un facteur de risque indépendant (donc même en cas d'IMC normal) de morbi-mortalité pour des valeurs supérieures ou égales à :
- 94 cm chez l'homme
- 80 cm chez la femme
- Evaluation par un diététicien-nutritionniste
L'usage de diverses mesures anthropométriques ou de véritables examens complémentaires (techniques bio-électriques, pesées hydrostatiques, CT-scanner, IRM,...) visant à déterminer la proportion de masse adipeuse par rapport à la masse musculaire, ne présente qu'exceptionnellement un intérêt (doute clinique quant à la composante graisseuse d'un surpoids). Leur validité est de plus mal établie.
La réalisation d'examens à visée étiologique ne se justifie qu'en cas d'anomalie clinique évocatrice.
Bilan des complications et pathologies associées
En cas d'obésité, on peut recommander la réalisation systématique de :
- Echographie cardiaque
- Electrocardiogramme (ECG)
- Holter de tension artérielle de 24 heures
- Epreuves fonctionnelles respiratoires (EFR)
- Echographie hépato-biliaire
- Polysomnographie (laboratoire du sommeil)
- Biologie : hématogramme, CRP-VS, ionogramme, fonctions hépatique et rénale, hémoglobine glyquée, triglycérides et cholestérol
Prise en charge thérapeutique - Traitements
Une prise en charge est à proposer aux patients :
- En surpoids et présentant un autre facteur de risque métabolique (cf supra)
- Obèses
Des "centres de l'obésité" assurant une prise en charge multi-disciplinaire intégrée se sont développés sans qu'il ne soit actuellement possible de conclure quant à un taux de succès plus élevé.
Quoi qu'il en soit, le but de la prise en charge est de :
- Minimiser les risques de complications du surpoids
- Minimiser le risque de complications iatrogènes (carences)
- Assurer la compliance du patient à long terme, seule garantie d'un succès durable
Il convient également de prendre en charge de manière appropriée les co-morbidités et complications. En cas de suspicion de troubles psychiatriques, il faut soumettre le patient à un avis psychiatrique avant toute prise en charge de son obésité.
Définir des objectifs de poids
Les objectifs doivent être établis au cas par cas en concertation entre le patient, le médecin, et un diététicien-nutritionniste. Selon les cas, il s'agira d'obtenir une stabilisation ou une réduction plus ou moins importante du poids. Divers critères rentrent en compte :
- L'âge du patient
- L'importance du surpoids et du tour de taille
- Les co-morbidités
- Les complications de l'obésité éventuellement déjà présentes
- L'équilibre psychologique du patient, ses habitudes hygiéno-diététiques et ses conditions sociales
De manière générale, on peut cependant recommander de ne pas viser une réduction pondérale à un an supérieure à 15%.
Modification du régime alimentaire
Le type de régime, à élaborer par un diététicien-nutritionniste sous contrôle médical, semblant le mieux à même de maintenir la compliance du patient à long terme :
- Réduire l'apport calorique global de façon modérée. Ex : réduire l'apport de 600 kcal/ jour sans descendre sous la barre des 1000 kcal/ jour
- Maintenir ou instaurer un équilibre "équilibré" (protéines : 10-15%, lipides : 30-35%, glucides : 50-55%. Assurer des apports suffisants en protéines et minéraux, éventuellement à l'aide de compléments)
- Supprimer (à défaut, réduire au maximum) l'alcool, les soda et jus
- Instaurer des horaires réguliers de repas et bannir les "encas"
Les autres types de régimes (hypocaloriques sévères, hyperprotéinés, hypoprotidique, basés sur l'exclusion ou la réduction excessive de classes alimentaires,...) comportent plus de risque de carences et dénutrition et semblent assurer une moins bonne compliance à long terme. Ils ne sont pas à conseiller.
Exercice physique
L'idéal est d'assurer un minimum de 3 x 1 heure d'exercice par semaine. Cet objectif, à moduler selon les co-morbidités du patient, est cependant rarement atteint...
Prise en charge psycho-sociale
A envisager selon la situation et le degré d'acceptation du patient :
- Référencement à une assistante sociale en cas de problèmes socio-professionnels
- Groupes de soutien, associations, information des proches,...
- Soutien psychologique professionnel, thérapie comportementale, prise en charge d'éventuels troubles anxio-dépressifs
Traitements médicamenteux
De nombreux médicaments ont été mis sur le marché dans les années '70 et '80. La plupart ont été retirés du fait de graves complications psychiatriques et cardio-vasculaires.
Concernant les molécules encore disponibles, certaines ont démontré un impact très discret sur le poids à un an par rapport au placebo mais aucune n'a démontré un effet positif sur le poids ou la morbi-mortalité à long terme. Seul l'orlistat est encore disponible en Belgique.
Sous réserve de nouvelles données, ces médicaments sont à éviter.
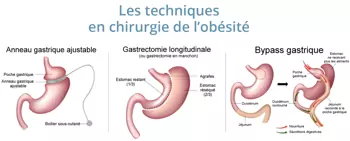
Chirurgie bariatrique
La chirurgie bariatrique est la méthode semblant conduire à la perte de poids la plus rapide, la plus importante et la plus durable. Cependant, si sa mortalité per-opératoire globale est faible (< 0,5%), les complications carentielles ainsi que les douleurs (généralement attribuées à des brides) à moyen et long terme sont fréquentes et potentiellement graves. Dans tous les cas, elle nécessite que le patient soit compliant à un suivi diététique et une supplémentation vitaminique à vie.
Pour ces raisons, les cas éligibles à la chirurgie doivent être soigneusement sélectionnés et les indications limitées. L'ensemble de ces critères doivent être remplis :
- IMC > 35 kg/ m2 avec un facteur de risque métabolique (cf supra) ou IMC > 40 kg/ m2
- Echec d'une prise en charge hygiéno-diététique correctement suivie sous contrôle médical durant au moins un an
- Assurance raisonnable d'une compliance à un suivi de long terme incluant un suivi diététique et une supplémentation vitaminique à vie
- Absence de trouble psychiatrique, y compris les troubles pathologiques de la personnalité (évaluation par un psychiatre)
- Absence de toxicomanie et de consommation éthylique chronique
- Absence de cancer ou de toute pathologie menaçant le pronostic vital à moyen terme
- Absence de pathologie systémique et de pathologie digestive inflammatoire
- Exclusion des endocrinopathies susceptibles d'être la cause de l'obésité
- Risque opératoire acceptable (évaluation par un anesthésiste)
Différentes techniques existent actuellement :
- Le by-pass (dérivation) gastrique
- La gastroplastie verticale ou "sleeve-gastrectomie"
- La pose d'un anneau modulable de gastroplastie
Les "médecines alternatives"
Les approches "alternatives" de l'obésité sont nombreuses : acupuncture, auriculothérapie, homéopathie, hypnose,... Aucune n'a démontré une quelconque efficacité par rapport au placebo. Elles ne sont pas à conseiller... cependant, s'y opposer frontalement lorsqu'un patient évoque le sujet risque de dégrader la relation thérapeutique... et leur effet placebo n'est pas négligeable, notamment en termes d'adhérence à la prise en charge médico-diététique. Dans tous les cas, il convient de veiller à ce que ces pratiques ne s'associent pas à une prise en charge diététique déséquilibrée ou par trop restrictive.
Les complications des régimes hors contrôle médico-diététique et des incompliances thérapeutiques
Il est malheureusement de plus en plus fréquent que des patients obèses suivent des régimes hypocaloriques exagérément restrictifs ou déséquilibrés. Que ce soit de leur propre chef, sous la supervision d'escrocs non ou mal qualifiés ou en suivant des "recettes miracles" de firmes commerciales. Outre le fait que, malgré des pertes de poids souvent spectaculaires à court terme, ils regagnent le plus souvent leur poids d'origine à moyen ou long terme, ils s'exposent ainsi à de graves complications.
De même, une partie non négligeable des patients initiant une prise en charge sous contrôle médical ou ayant bénéficié d'une chirurgie bariatrique échappe à un suivi adéquat et s'expose aux mêmes complications.
Ces complications sont :
- Dénutrition protéique
- Carences vitaminiques. Ex :
- Vitamine B12 : sclérose combinée de la moelle, démence, polyneuropathie
- Folates : démence
- Vitamine D : ostéoporose
- Vitamine B1 : encéphalopathie de Wernicke, syndrome de Korsakoff, béribéri, polyneuropathie
- Autres états carentiels. Ex :
En outre, ces patients, plus sujet aux infections sévères, ont un risque d'hospitalisation majoré... précipitant ces complications (en particulier, des perfusions glucosées sont susceptibles d'épuiser des réserves insuffisantes de vitamine B1), fréquemment identifiées à un stade irréversible. De règle, tout patient obèse admis aux urgences ou en hôpital requiert une supplémentation vitaminique d'emblée (vitamines B1, B6, PP, B12).
Le cas particulier des enfants et des personnes âgées
Le surpoids et l'obésité pédiatriques constituent un enjeu particulier de santé publique. Les enfants obèses sont plus à risque de développer des complications au cours de leur vie que les adultes. L'obésité influe par ailleurs sur leur développement (perturbations endocriniennes, complications ostéo-articulaires particulières, troubles psycho-sociaux plus fréquents). Le déni ou la minimisation par les parents sont fréquents et compliquent la prise en charge.
Le vieilissement s'accompagne quant à lui de dysfonctionnements métaboliques et endocriniens et d'une diminution de l'activité physique favorisant le surpoids. La coexistence avec des carences vitaminiques et/ ou une dénutrition protéique est plus fréquente.
Les traitements médicamenteux et chirurgicaux de l'obésité doivent de règle être évités du fait d'un manque de données et des risques particuliers inhérents à ces groupe de patients. La prise en charge doit être centrée sur les mesures hygiéno-diététiques, le soutien psycho-social et l'éducation incluant les proches. Fréquemment, une stabilisation pondérale semble un meilleur objectif qu'une réduction.
Auteur(s)
Dr Shanan Khairi, MD