Hyperparathyroïdies et métabolisme phosphocalcique
Les hyperparathyroïdies correspondent à une augmentation pathologique de la sécrétion de parathormone (PTH). Elles sont relativement fréquentes (la prévalence de l'hyperparathyroïdie primaire est de ~ 1/ 1000 habitants), prédominent chez les femmes, et surviennent généralement après 60 ans.
Etiologies
Hyperparathyroïdies primaires
- Adénome parathyroïdien (~85%)
- Hyperplasie parathyroïdienne
- Carcinome parathyroïdien (très rare)
Hyperparathyroïdies secondaires
- Insuffisance rénale chronique (IRC)
- Malassimilations
Hyperparathyroïdies tertiaires
Terme parfois utilisé pour désigner l'autonomisation d'un adénome parathyroïdien suite à une hyperparathyroïdie secondaire chronique (++ chez les dialysés et greffés rénaux). A suspecter dans le cas d'une hyperparathyroïdie secondaire échappant au traitement.
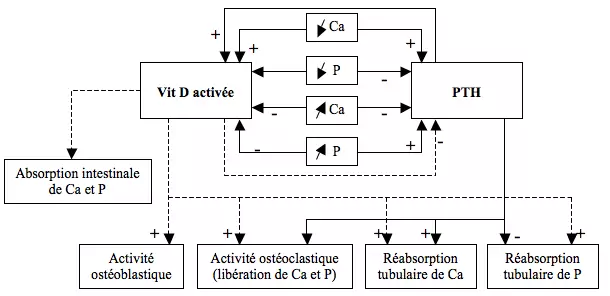
PTH, vitamine D et équilibre phospho-calcique
Exemple physiopathologique : IRC → diminution de la synthèse de vitamine D activée + diminution de la réabsorption de Ca + diminution de l'excrétion de phosphates → stimulation de la synthèse de PTH
Clinique
- Asymptomatique
- dans > 50% des cas les patients sont asymptomatiques et le diagnostic est porté suite à la découverte fortuite d'une anomalie biologique (troubles phosphocalciques, augmentation des PAL,…)
- Inappétence, constipation, ulcère gastro-duodénal, pancréatite (contesté), douleurs abdominales aspécifiques
- Lithiases rénales, néphrocalcinose, insuffisance rénale
- Lithiases biliaires
- Fractures pathologiques, douleurs osseuses, (ostéite fibrokystique)
- Polyurie, polydipsie
- Troubles affectifs, cognitifs, dépressifs, fibromyalgie, hypertension artérielle, syndromes neuro-musculaires
- Principale complication : crise hypercalcémique (cf hypercalcémies sévères)
Mise au point
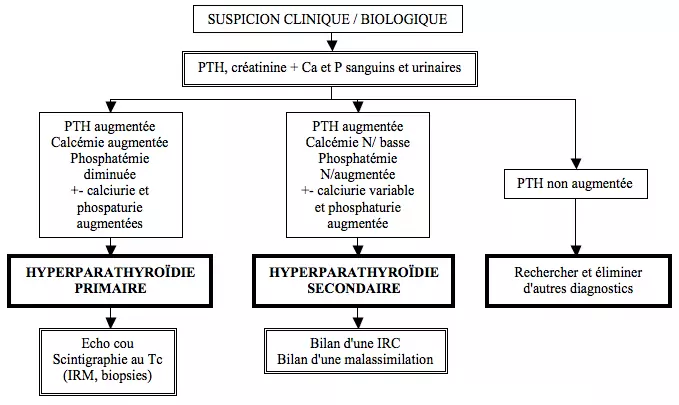
Si dans > 90% des hyperparathyroïdies primaires la PTH est franchement augmentée, dans ~10% on observe seulement une PTH dans la normale haute, inadéquate cependant avec une calcémie haute. Dans de rares cas d'hypercalcémie sur hyperparathyroïdie primaire, la PTH peut être strictement normale, orientant vers une hypercalcémie familiale bénigne (on confirmera ce diagnostic en cas d'absence de calciurie + histoire familiale + identification d'une mutation du gène du récepteur sensible au Ca).
Dans de rares cas une hyperparathyroïdie primaire peut se présenter avec une PTH augmentée et une calcémie dans les normes… à évoquer si le bilan étiologique d'hyperparathyroïdie secondaire revient négatif (→ pratiquer test de charge calcique orale).
Une hyperparathyroïdie secondaire décompensée ou passée en hyperparathyroïdie tertiaire peut se présenter avec une hypercalcémie et une phosphaturie abaissée.
Prise en charge thérapeutique - Traitements
- Traitement symptomatique des crises hypercalcémiques
- Hyperparathyroïdie primaire
- Indications chirurgicales (~50%) :
- Symptomatique
- Asymptomatique mais :
- Calcémie dépassant la normale de > 0,25 mmol/l
- Un épisode d'hypercalcémie menaçante
- Diminution inexpliquée de la clearance de la créat de > 30%
- Présence de calculs rénaux ou néphrocalcinose
- Calciurie > 10 mmol/ 24 heures
- Diminution de la densité osseuse corticale ou trabéculaire de > 2 DS
- Patient < 50 ans
- Carcinome
- Sinon : suivi tous les 6 mois durant 3 ans puis 1x/ an pour confirmer l'absence d'évolutivité, discuter traitement hormonal substitutif chez les ménopausées et bisphosphonates
- Indications chirurgicales (~50%) :
- Hyperparathyroïdie secondaire
- Traitement étiologique si possible
- Réduction des apports en P
- Complexants intestinaux du P : CaCO3 1,5-7g/ jour ou acétate de Ca (moins d'effet sur la calcémie)
- Supplémentation en vitamines D2, D3, 25(OH)vitD chez les IRC dialysés carencés
- Parathyroïdectomie si :
- Nécrose ischémique des extrémités sur calciphylaxie
- hypercalcémie et hyperphosporémie induites par le traitement médical avec parathormone élevée en l'absence d'autres causes
- à discuter : prurit rebelle, ostéite fibreuse mal contrôlée par le calcitriol
Auteur(s)
Dr Shanan Khairi, MD